循環器CARDIOVASCULAR
以下のような事がありませんか?
- 動悸や脈が飛ぶ症状がある
- 足の浮腫みがある
- 動くと胸が締め付けられる
- 呼吸がぜぇぜぇするときがある
- 検診で心電図や胸部X線の異常を指摘された
早目に医療機関へ相談しましょう。

循環器内科では心臓の病気を診療します。高血圧・弁膜症・不整脈・心筋梗塞・狭心症などに対する予防と治療を行います。12誘導心電図、胸部X線、心・頸動脈・下肢静脈エコー、ホルター心電図、院内至急検査でのトロポニン・NT pro BNP・Dダイマー評価を行いながら、治療を最適化しています。
緊急時は分・時間単位で病態が大きく変化するため、迅速な判断と同時進行の治療が要求されます。緊急時以外は、年単位にわたるリスクコントロールによる予防が重要となります。
つまり、“有事か?” “平時か?”
時間価値と流れ(シェーマ)
その①
有事(急性冠動脈症候群・慢性心不全増悪・不整脈緊急etc ) か?
Door to Baloon (患者さんが病院についてから風船治療に至るまでの時間)の重要性を常に意識して対応する。
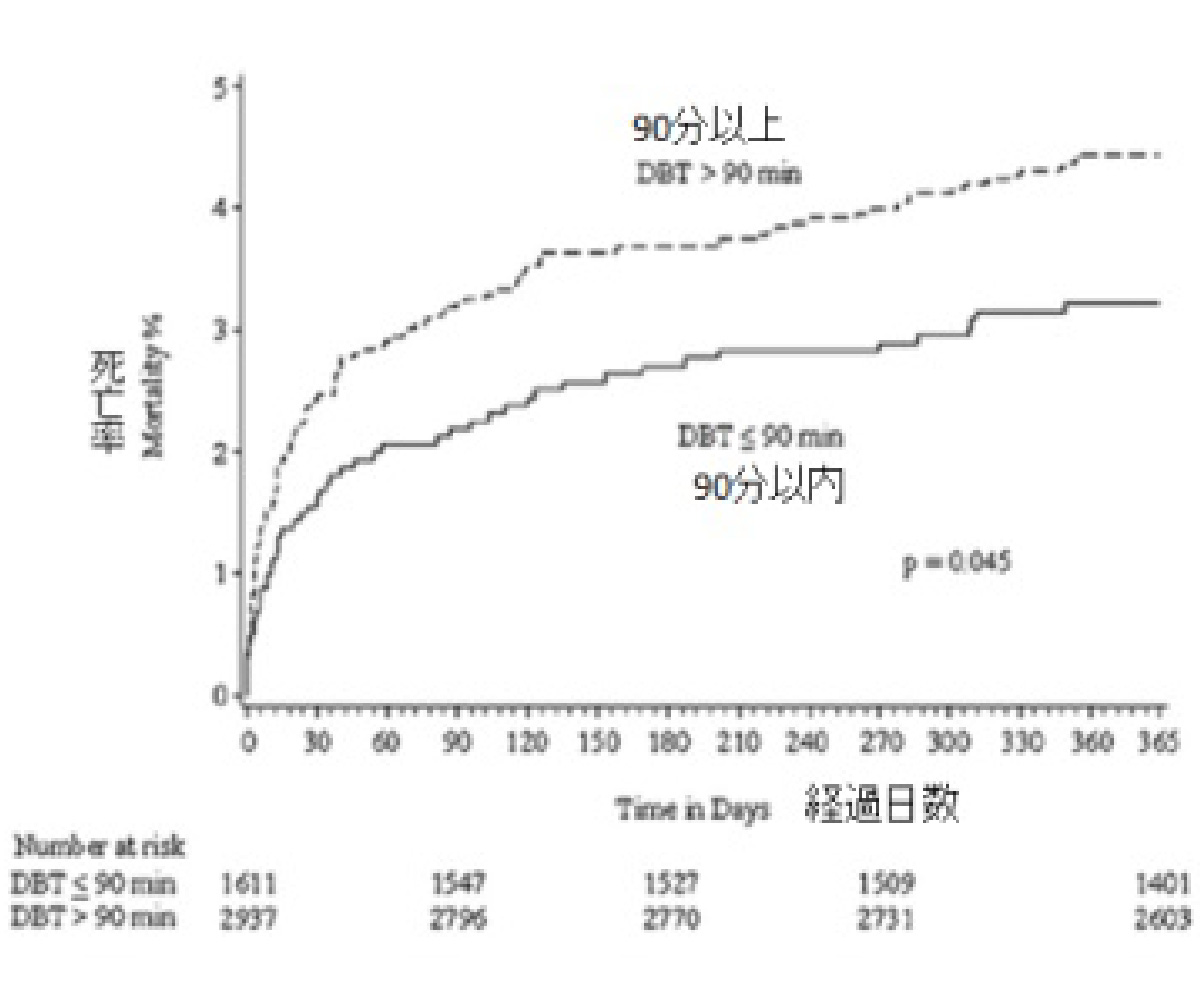
引用:Journal of the American College of Cardiology vol5, No5, 2010
その②
平時は、リスクコントロール 糖尿病、高脂血症の改善、高血圧や心不全、不整脈のコントロール
- 高血圧
-

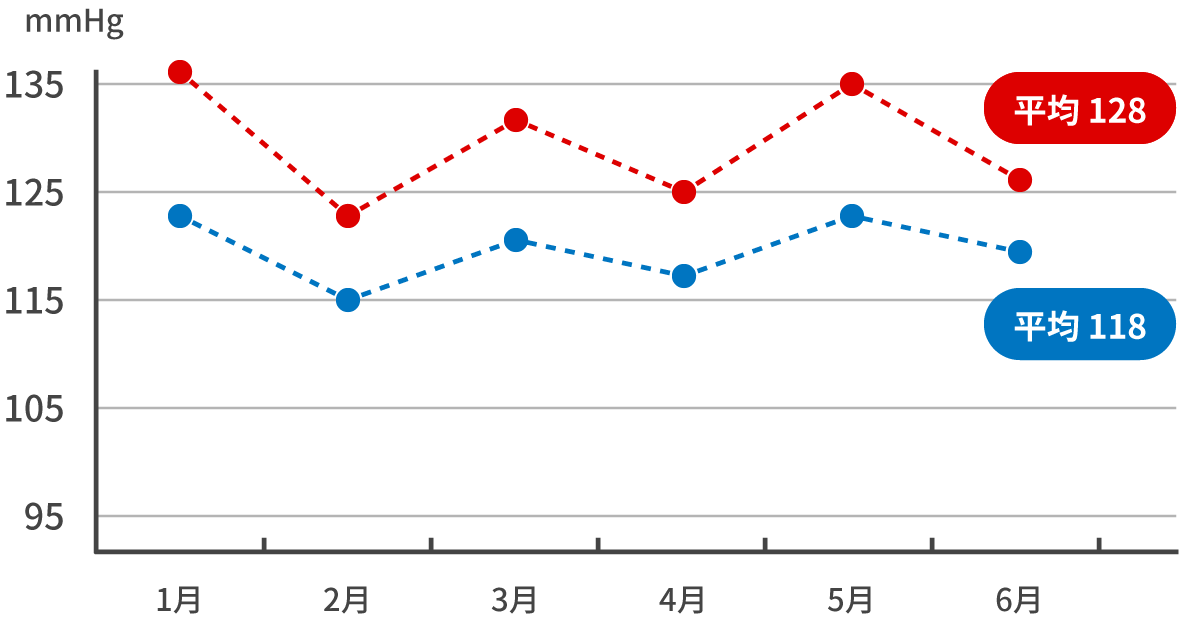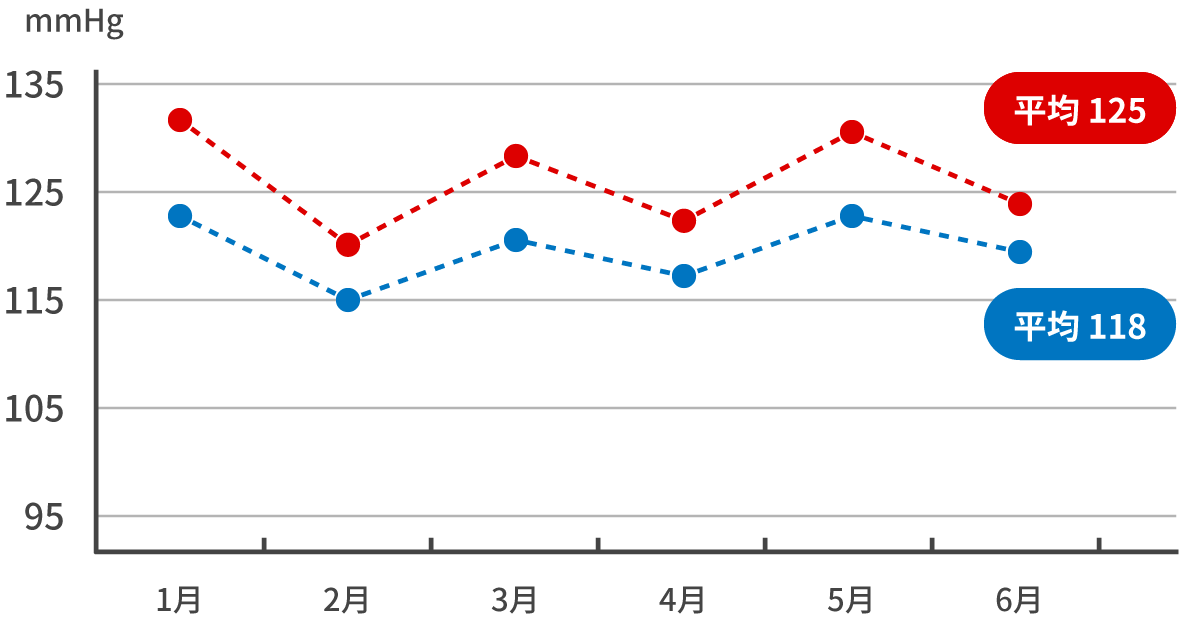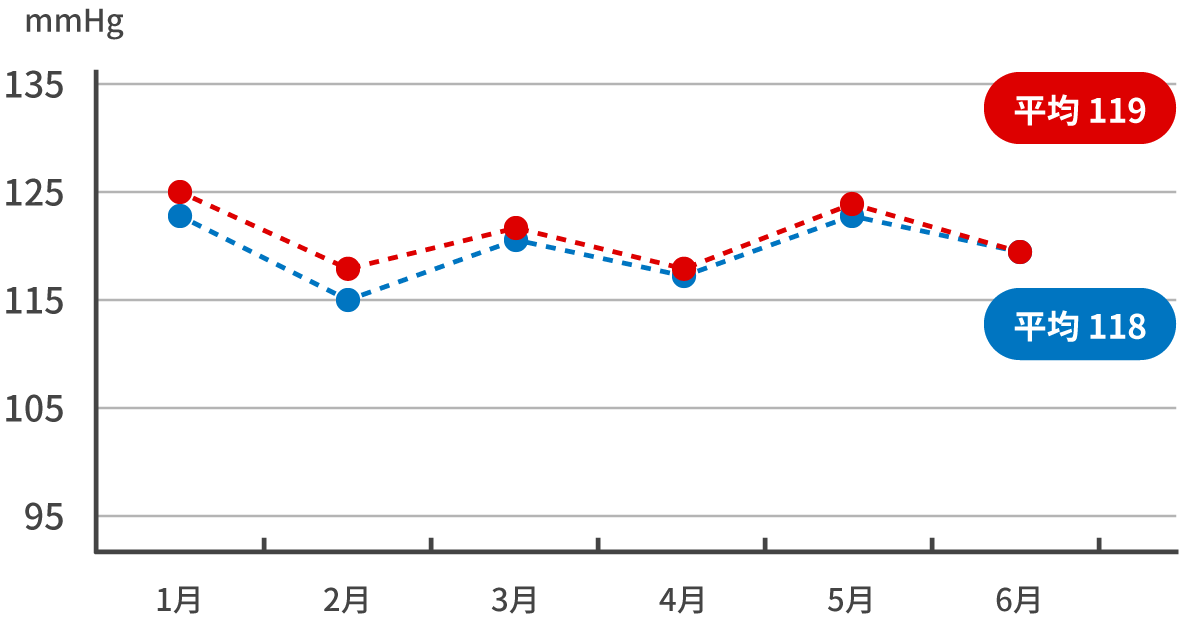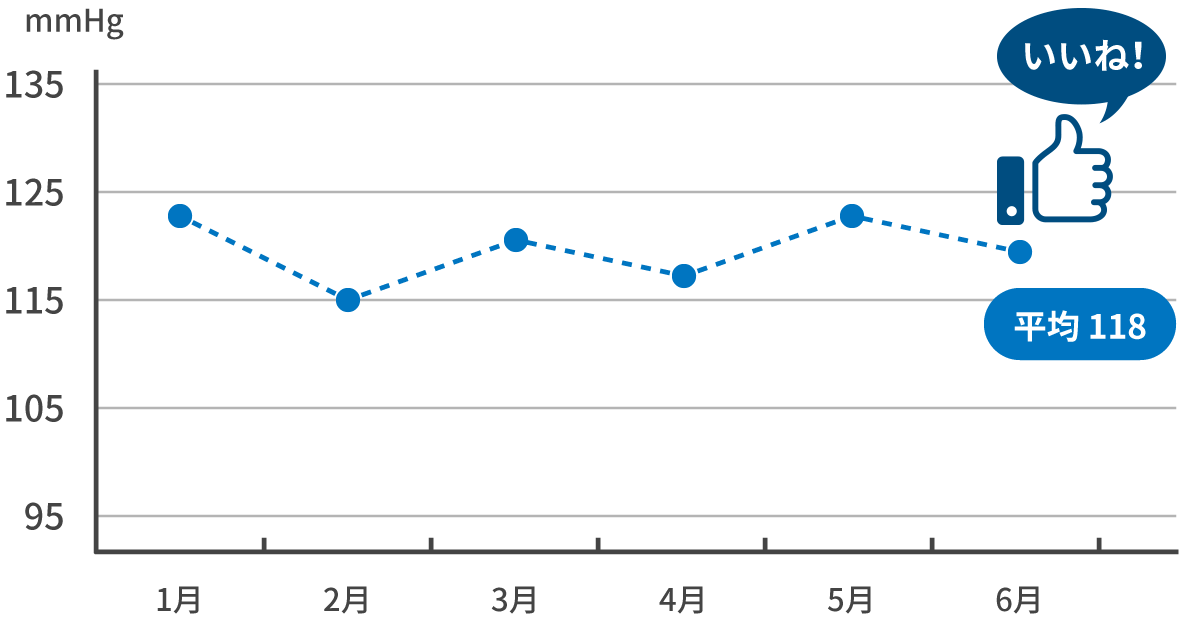
対象:1999年~2005年にJapan Arteriosclerosis Longitudinal Study(JALS)に登録された症例のうち、降圧薬を服用していた男女20,769例
方法:収縮期血圧/拡張期血圧が140/90mmHg未満、130/85mmHg未満、130/80mmHg未満の患者の割合を解析した。
Asayama K, et al. J Hypertens 2019; 37: 652-3 より作図全高血圧症例の約80%が、しっかり降圧できていない
高血圧 治療目標

2025年になって、 高血圧診療ガイドラインが改定 されました。
旧ガイドラインとは異なり、新ガイドラインから全ての患者で、診察室血圧130/80mmHg未満、家庭血圧125/75mmHg未満が目標 とされます。
中間目標値140/90mmHgは完全に削除されました。- 一般成人高血圧患者
- 脳卒中既往患者
- 心不全患者
- 慢性腎臓病患者
- 糖尿病患者
- 75歳以上の高齢患者
上記のいずれであっても、診察室血圧130/80mmHg未満、家庭血圧125/75mmHg未満が目標 となります。
血圧の分類
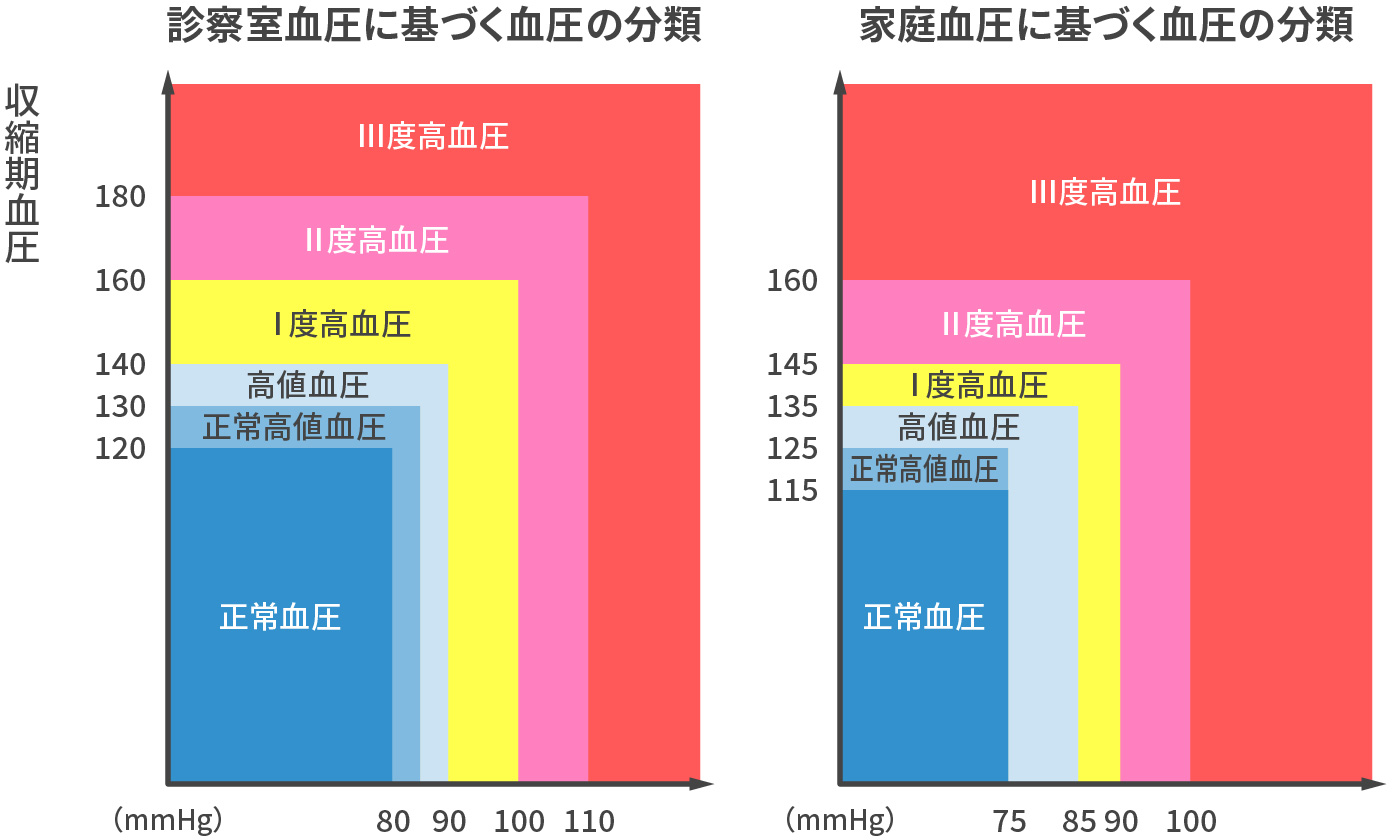
診察室血圧に基づく脳心血管病リスクの層別化
血糖分類 高値血圧
130〜139/
80〜89mmHgⅠ度高血圧
140~159/
90〜99mmHgⅡ度高血圧
160〜179/
100〜109mmHgⅢ度高血圧
>180/110mmHgリスク第1層
予後規定因子がない低リスク 低リスク 中等リスク 高リスク リスク第2層
下記因子のいずれかがある- 65歳以上
- 男性
- 高脂血症
- 喫煙
中等リスク 中等リスク 高リスク 高リスク リスク第3層
下記因子のいずれかがある- 脳心血管病既往
- 心房細動
- 糖尿病
- 蛋白尿
危険因子が3つ以上ある高リスク 高リスク 高リスク 高リスク 降圧剤の種類と優先順位
グループ 降圧薬 特徴 G1 a - 長時間作用型ジヒドロピリジンCa拮抗薬
- レニンアンギオテンシン系阻害薬
- 主要降圧薬=第1選択薬
- 脳心血管病イベント発症について根拠がある
- 忍容性に優れる
b - サイアザイド系利尿薬
- β阻害薬
- 現状、本来投与されるべき病態への使用率が低く、積極的な投与が望まれる
G2 - ネプリライシン阻害薬(ARNI)
- MR拮抗薬
- 第2あるいは第3選択薬として、病態に応じて選択する
- 高血圧における脳心血管病イベント発症抑制について、現時点では根拠がない
G3 - α遮断薬
- ヒドララジン
- 中枢神経交感神経抑制薬など
- 治療抵抗性高血圧や特殊な病態に用いる

※1 75歳以上の高齢者や腎機能低下例(eGFR30ml/分/1.73㎡未満)では一般的に通常用量の半量から開始する
※2 ARNIとACE阻害薬は併用しない。原則として1剤目として投与しない
※3 eGFR30ml/分/1.73㎡未満ではループ利尿薬
※4 ナトリウム排泄作用を有するARNI、MR拮抗薬も可適正に降圧して…以下を予防する!
- 脳卒中
- 心不全
- 腎不全 → 腎代替療法(透析)進展を可能な限り抑止
- 認知症 → ボケさせない!
高血圧は 脳卒中、心臓病、腎臓病および大血管疾患 の強力な危険因子であることをまず認識すべきです。高血圧のコントロールは、合併症予防の基礎中の基礎となります。
どの患者さんも、脳卒中で麻痺が出たり、寝たきりとなったり、心不全や腎臓病で日常生活に困難をきたすことを望んでいません。
たかが“高血圧”は確実に蓄積して実害に至り、原疾患いかんによっては加速度的に有害となります。
いかに予防できるか?そしてその進展を防止できるか?が重要です。高血圧は明らかな“認知症”リスクとなる!
→ “ボケ”防止としても血圧は下げる!
中年(65歳未満)でも…なんと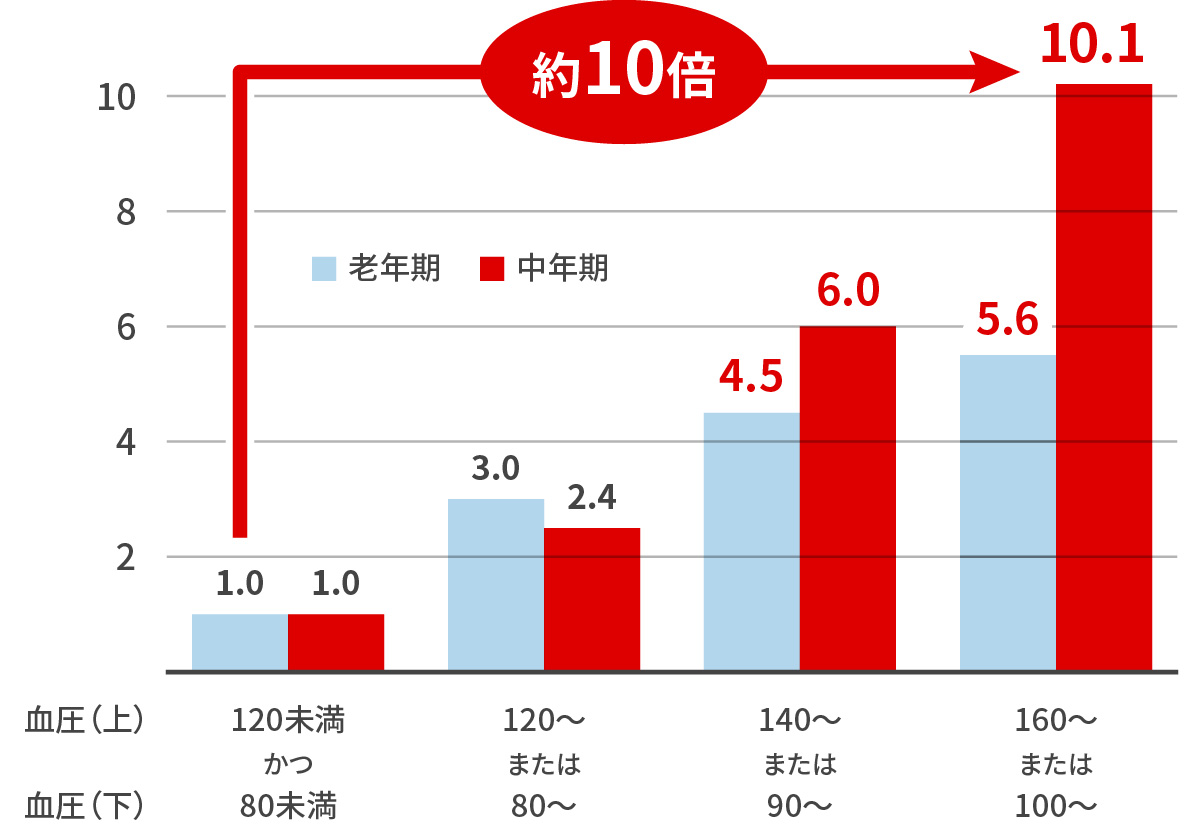
福岡県久山町研究 Hypertension 2011 高血圧と脳卒中の発症率の関係性 ~血圧は下げましょう!
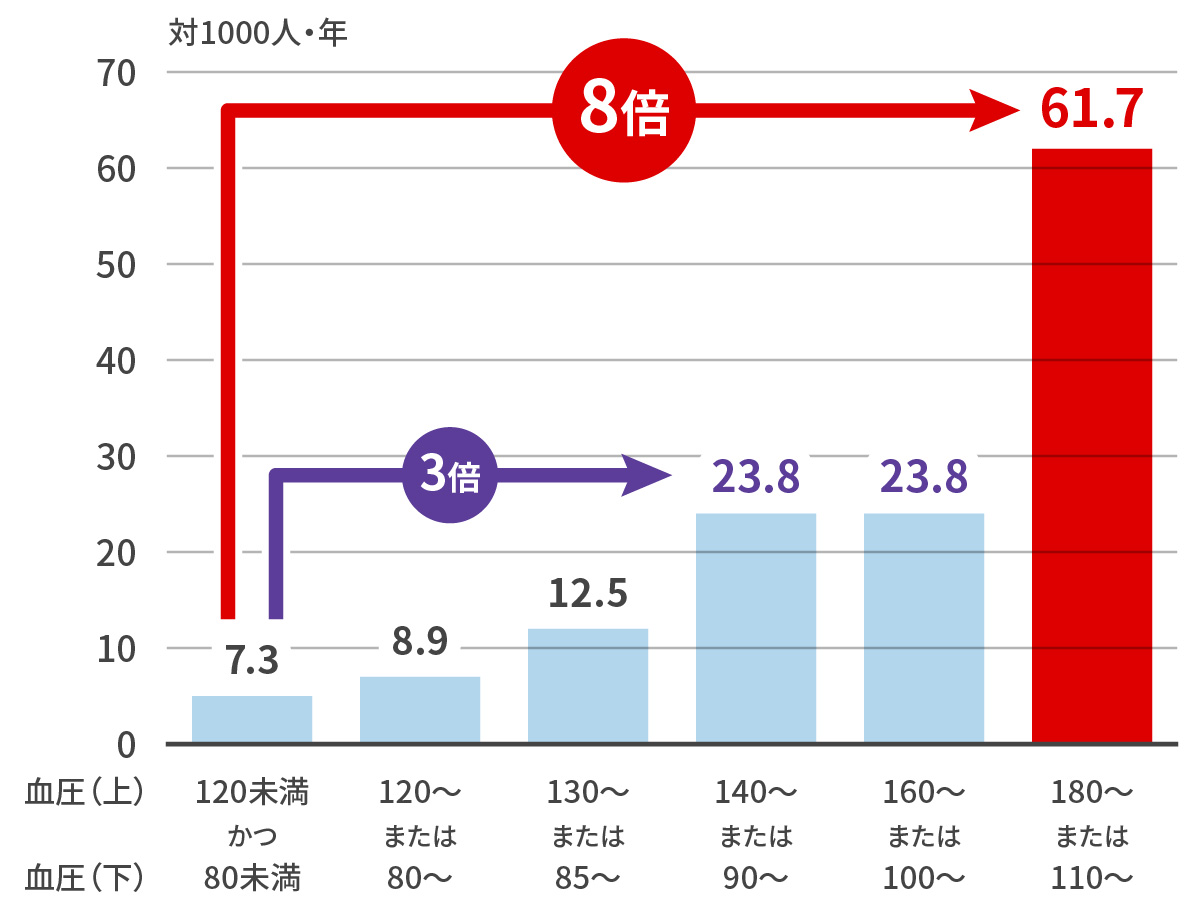
福岡久山町研究. 60歳以上の男女580名~追跡32年
Arc Intern Med 2003脳卒中・心血管死亡イベント数に寄与する危険因子
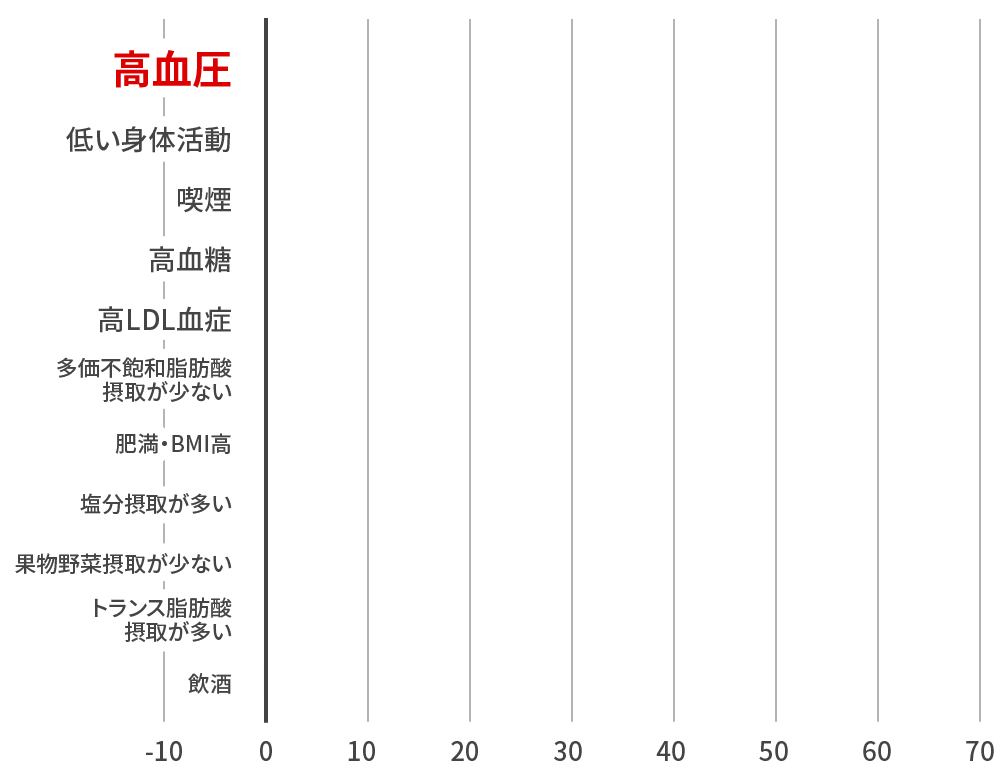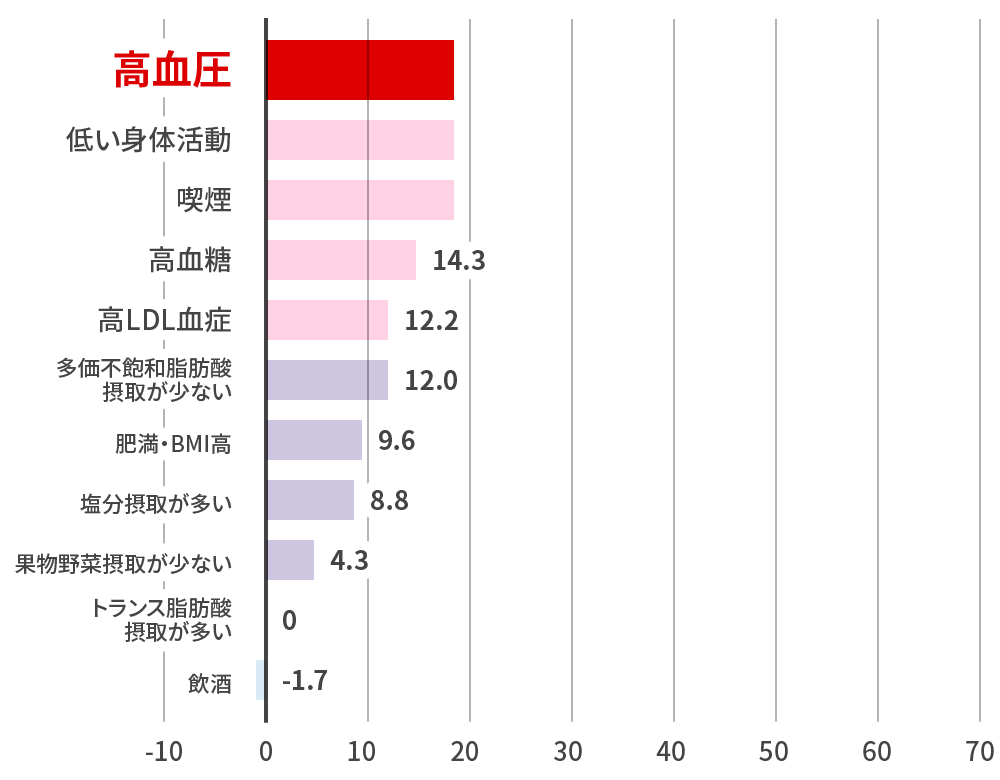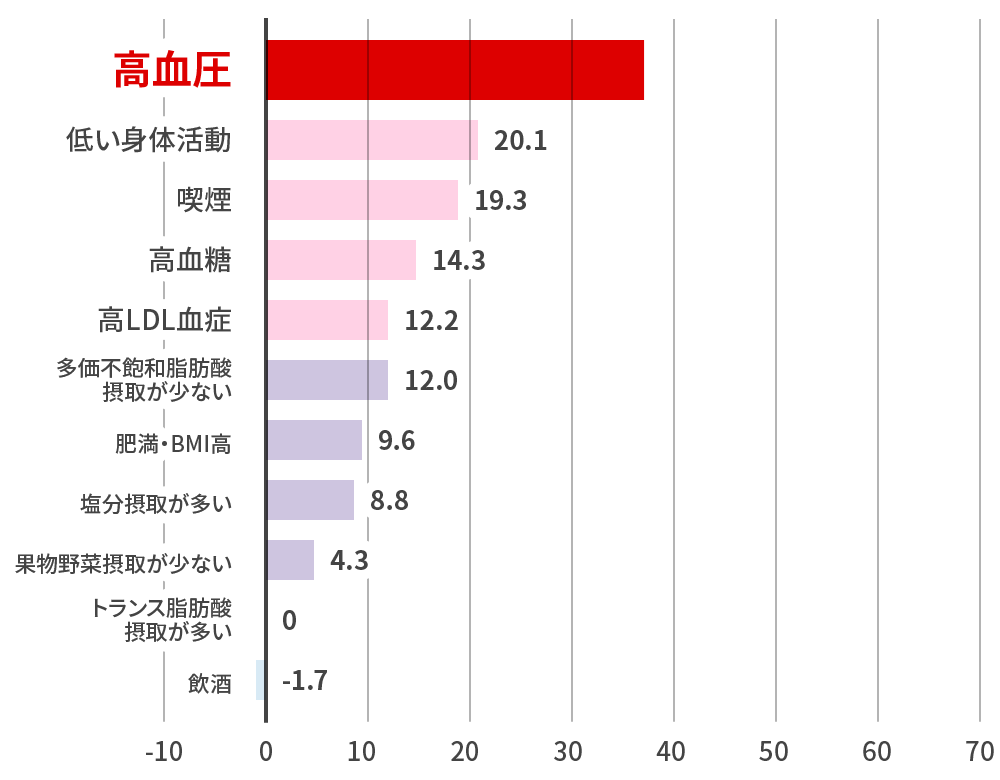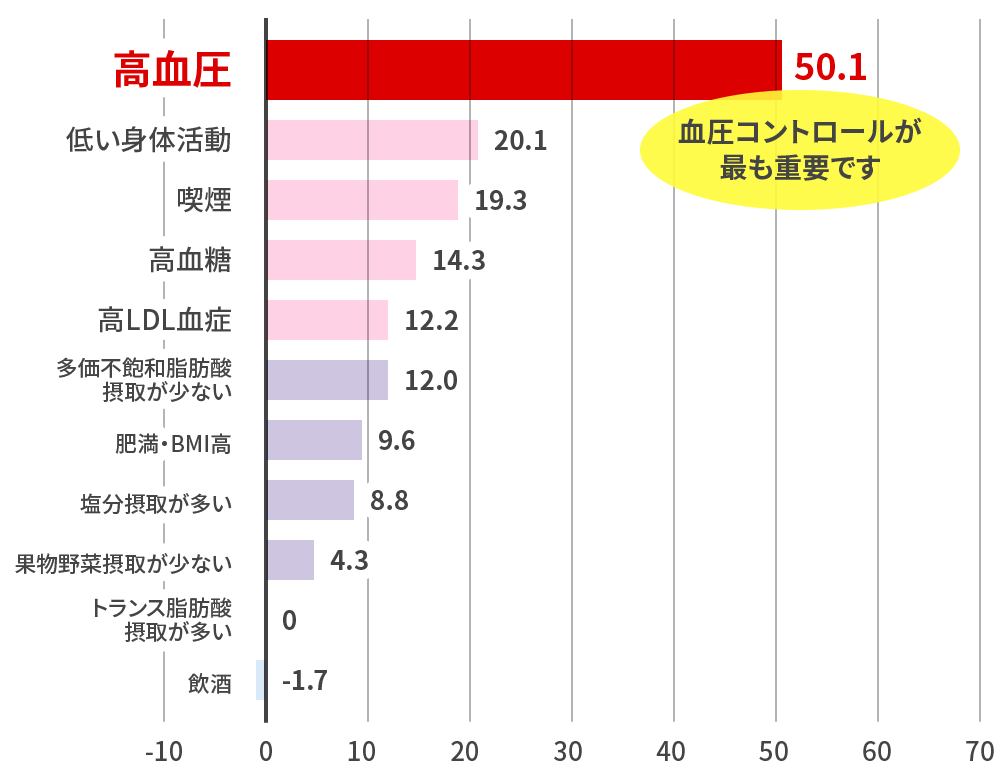
N.Ikeda.Plos Med 2012 Anticlockwisemodel 残された腎機能 eGFR
コントロール不良の高血圧や心不全では、確実に腎機能が増悪します。
120点満点の腎機能とすると、残りどれくらいでしょうか?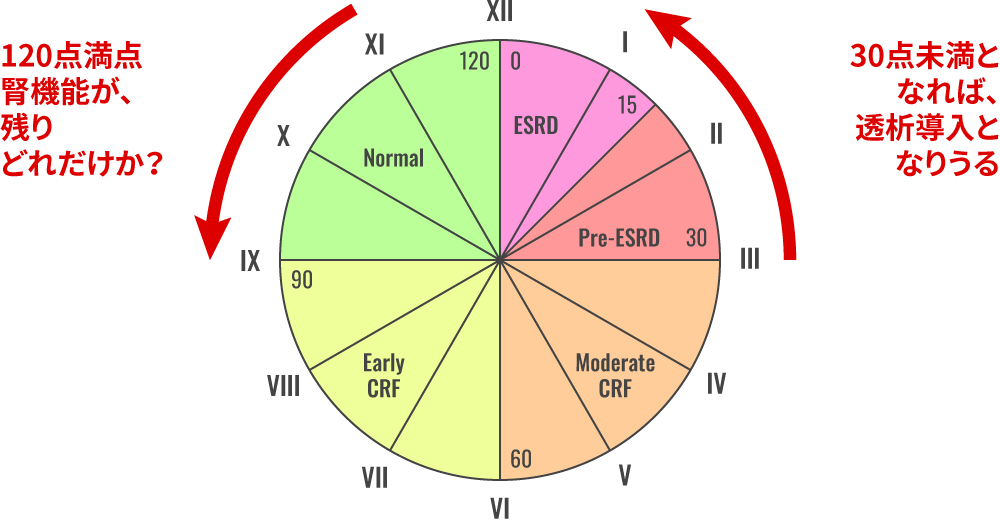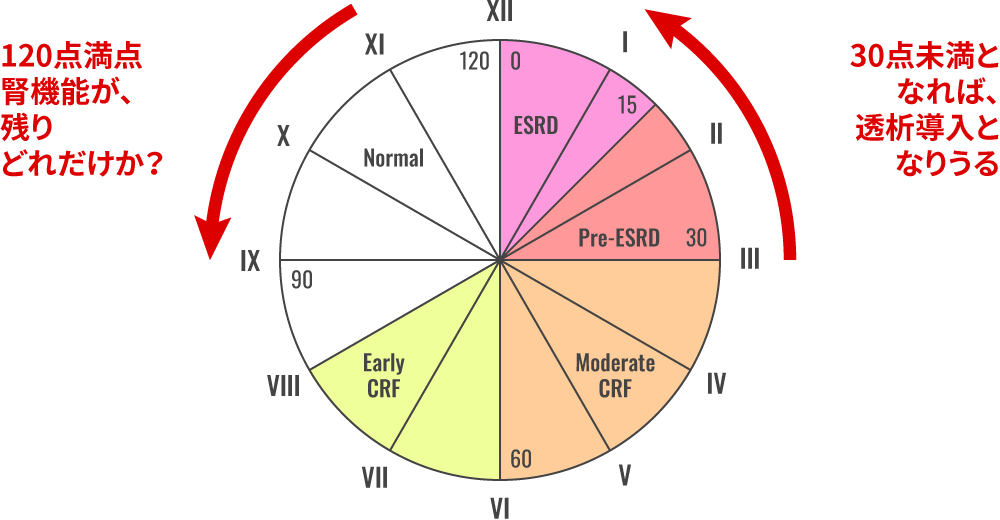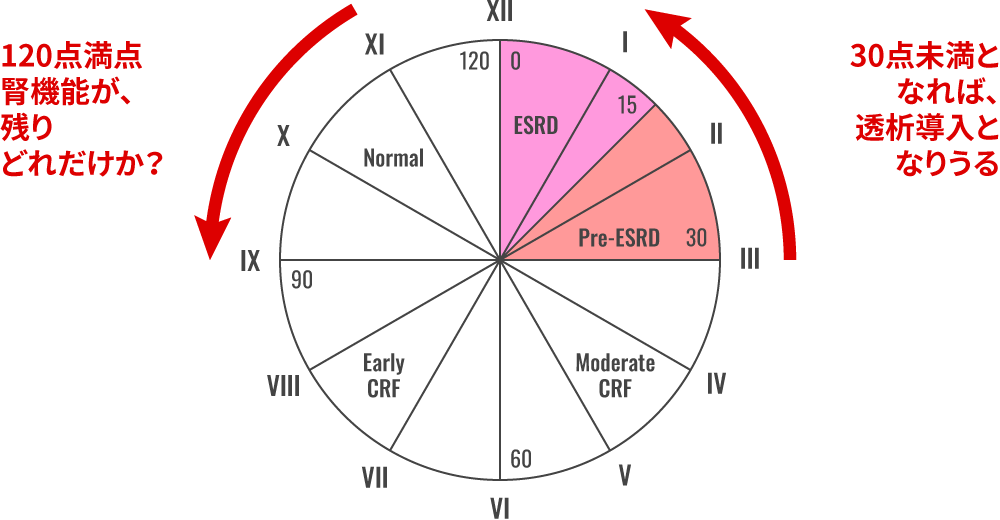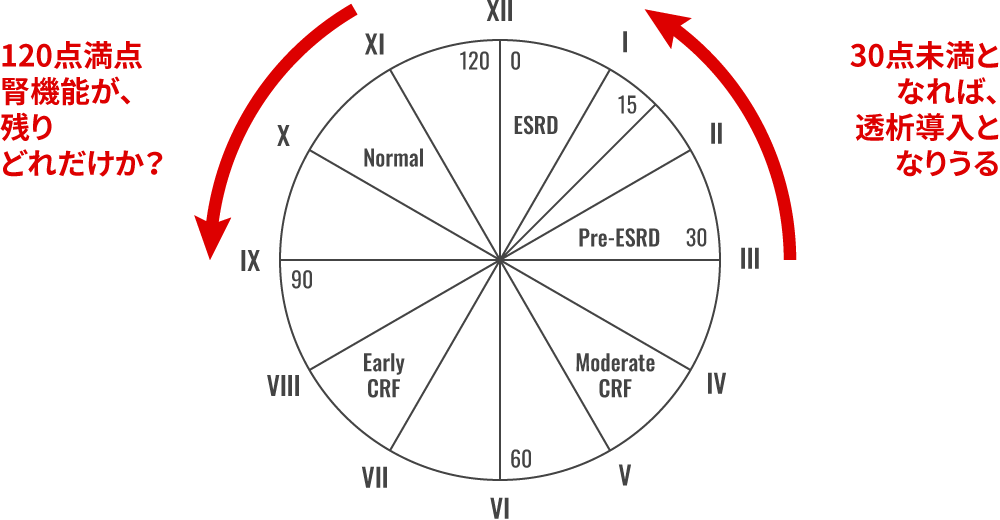
Creatinine clearance(〜GFR)(ml/min/1.73㎡)
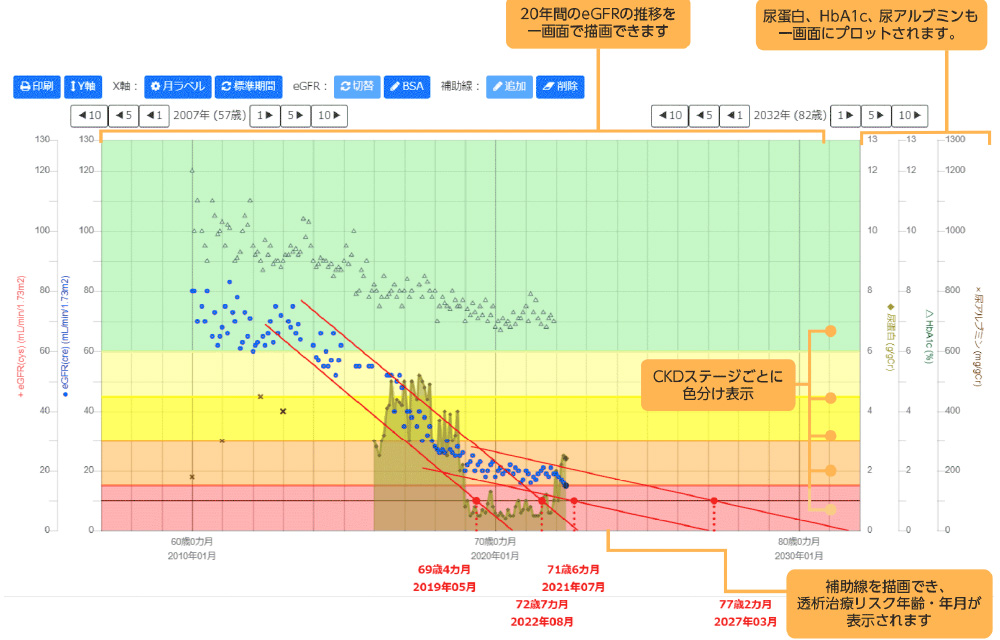
Parmar MS.BMJ. 2002Long term eGFR plot
腎機能の指標であるeGFR(mL/min/1.73m2)は、絶対的な値ではなく、普段から変動しています。そのため、短期間(1~2年間程度)のeGFRの観察では観察期間のeGFR低下量がeGFR変動幅に埋もれ、腎予後不良症例を見逃しやすくなります。得られるすべてのeGFRの長期推移が一括表示できれば、中長期的な未来の透析導入リスクをより評価できる事になるでしょう。

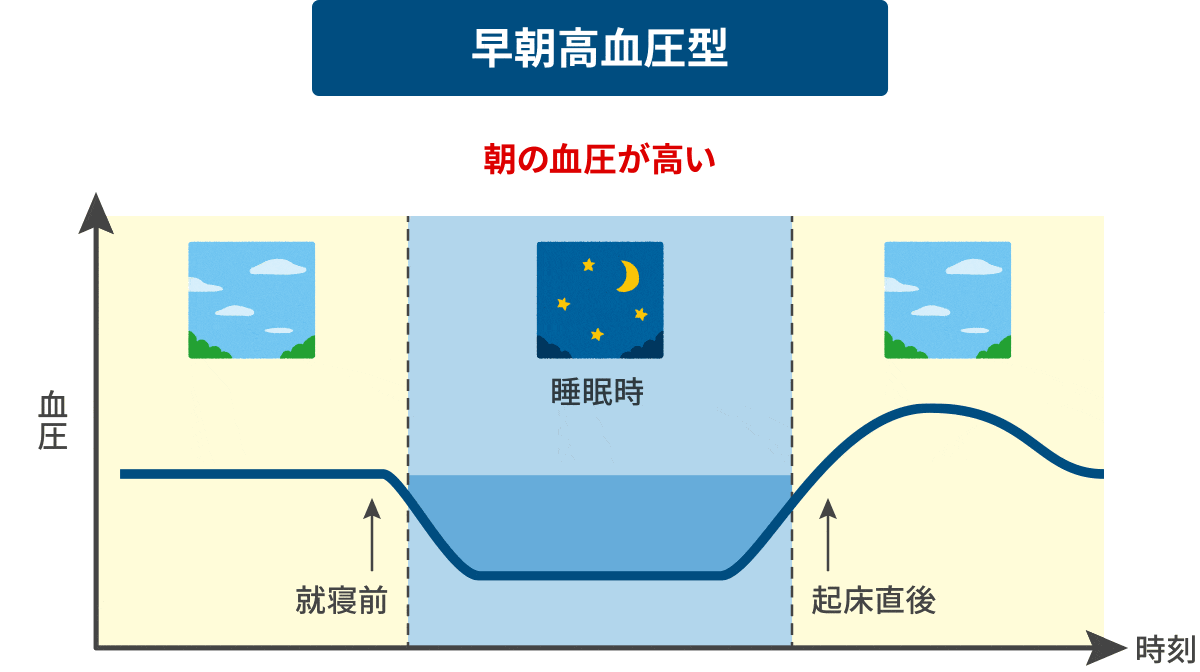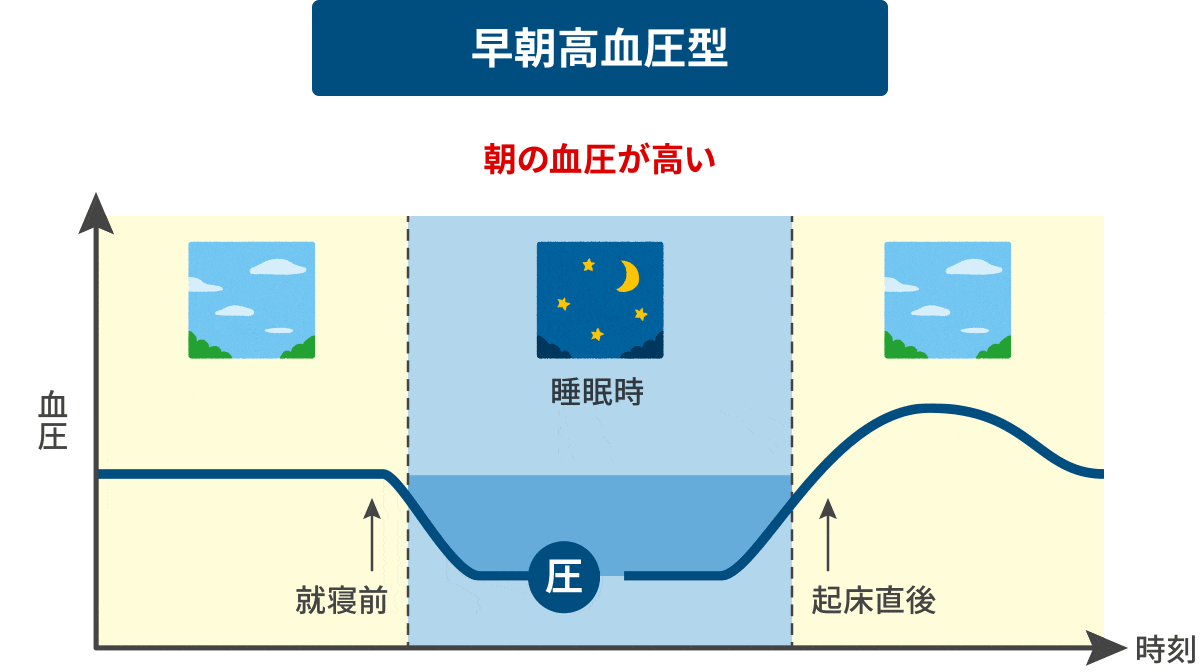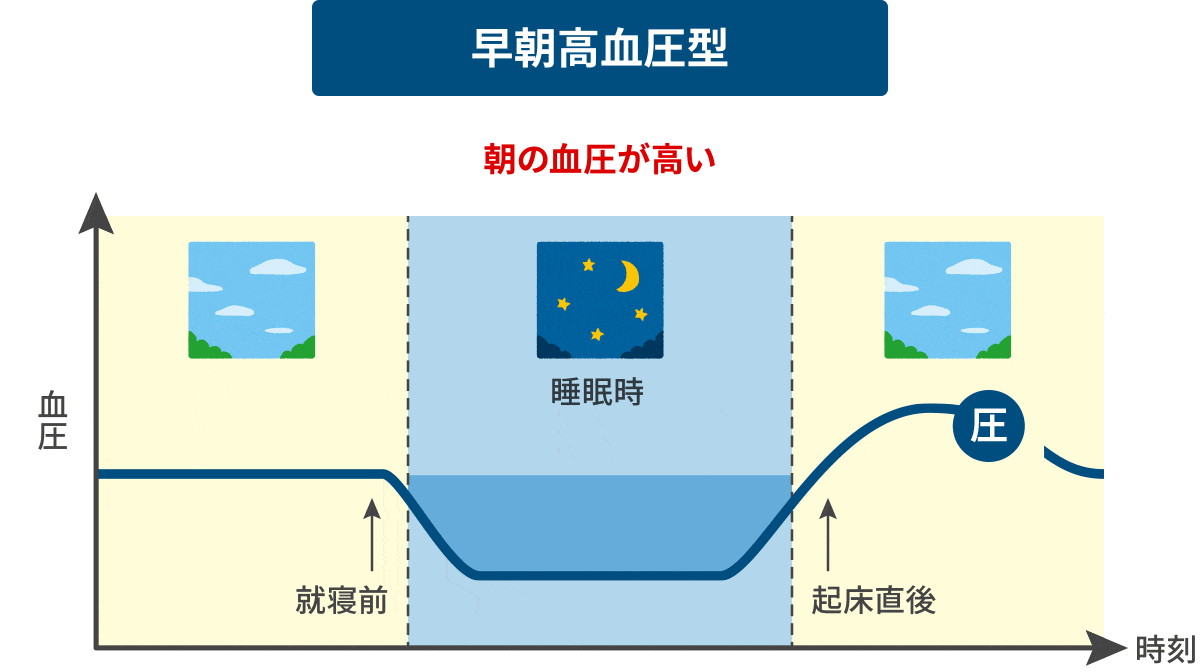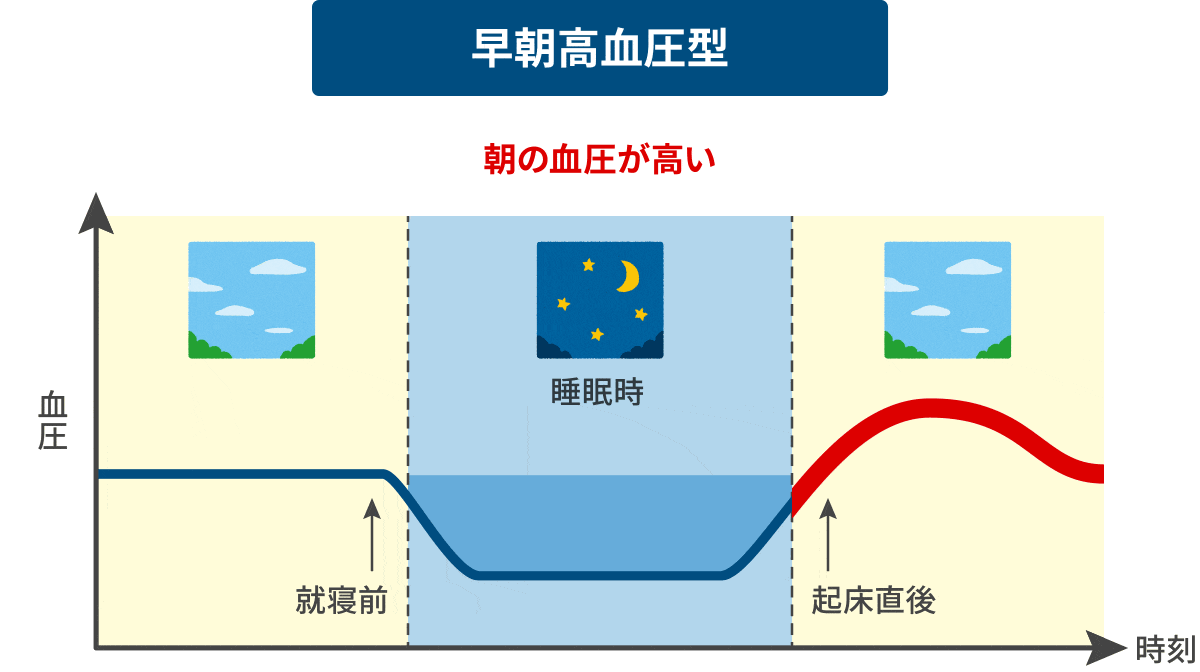
降圧目標値(収縮期)
収縮期血圧125mmHg未満 ※早朝家庭血圧 全ての測定時で血圧が125/75未満となることが目標
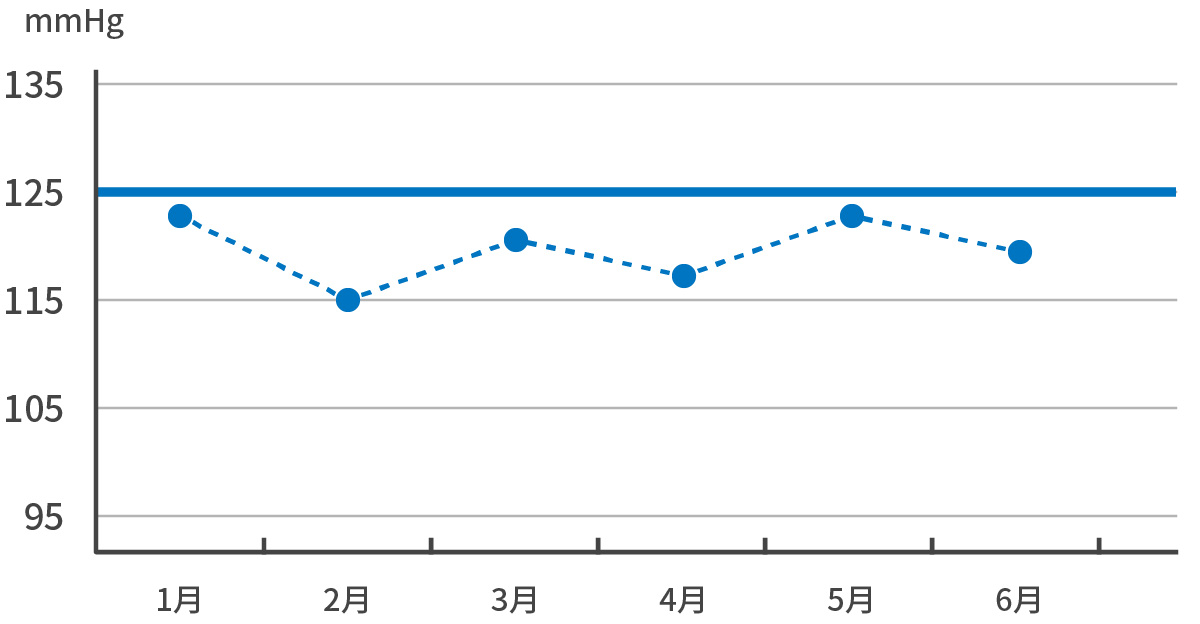
収縮期血圧125mmHg未満 ※早朝家庭血圧 血圧測定のポイントは以下が重要です。
①起床直後(排尿後)
②就寝直前
この測定ポイントで高ければ...早朝高血圧や夜間高血
→ 心筋梗塞や脳卒中のリスクが明らかに増大します。
dipper型 正常
(ディッパー)
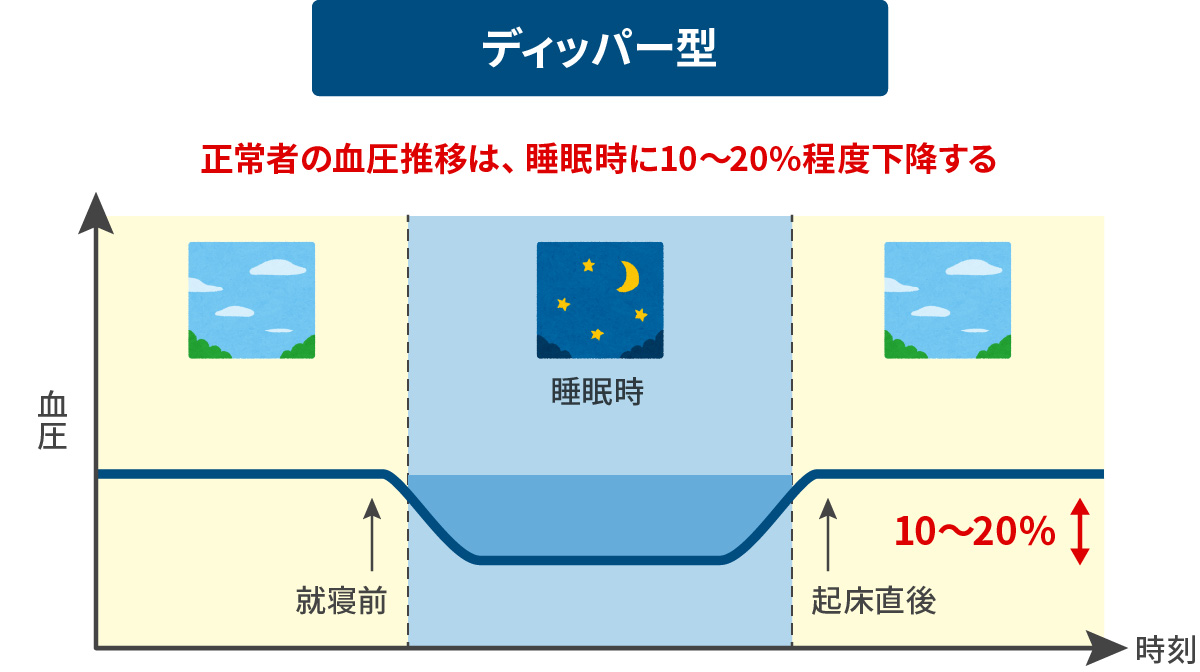
早朝高血圧の診断基準値は「日本高血圧学会ガイドライン2009版」によると135mmHg以上とされています。また、就寝前に対して起床時の収縮期血圧が20mmHg以上高いことを早朝高血圧の基準に加えてはどうかという意見もあります。 早朝高血圧型 異常
(モーニングサージ)
早朝高血圧の脳卒中発生リスクは6.6倍との報告があり早朝高血圧を見つけ、これに対処することは重要です。 Non-dipper型 異常
(ノンディッパー)
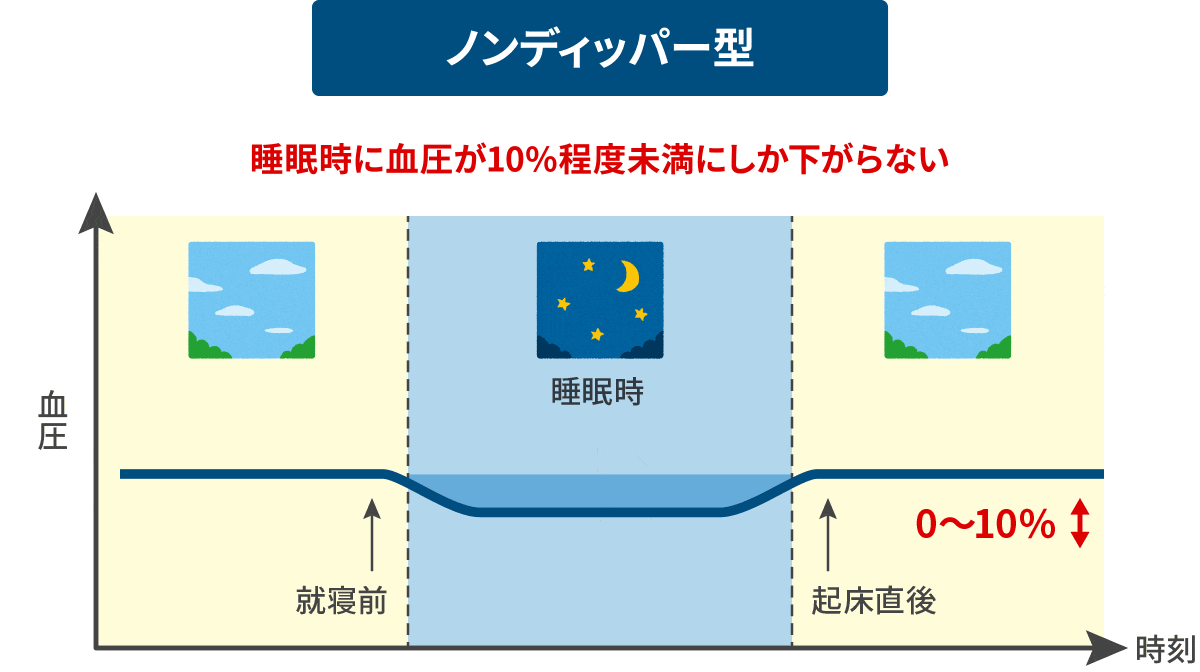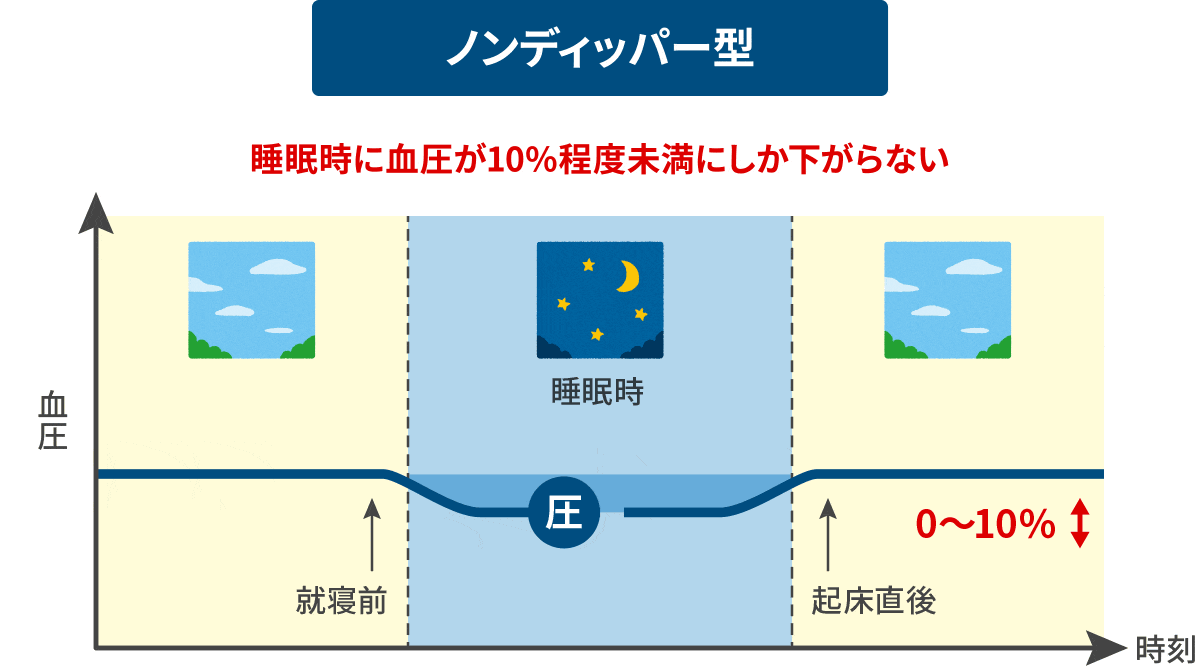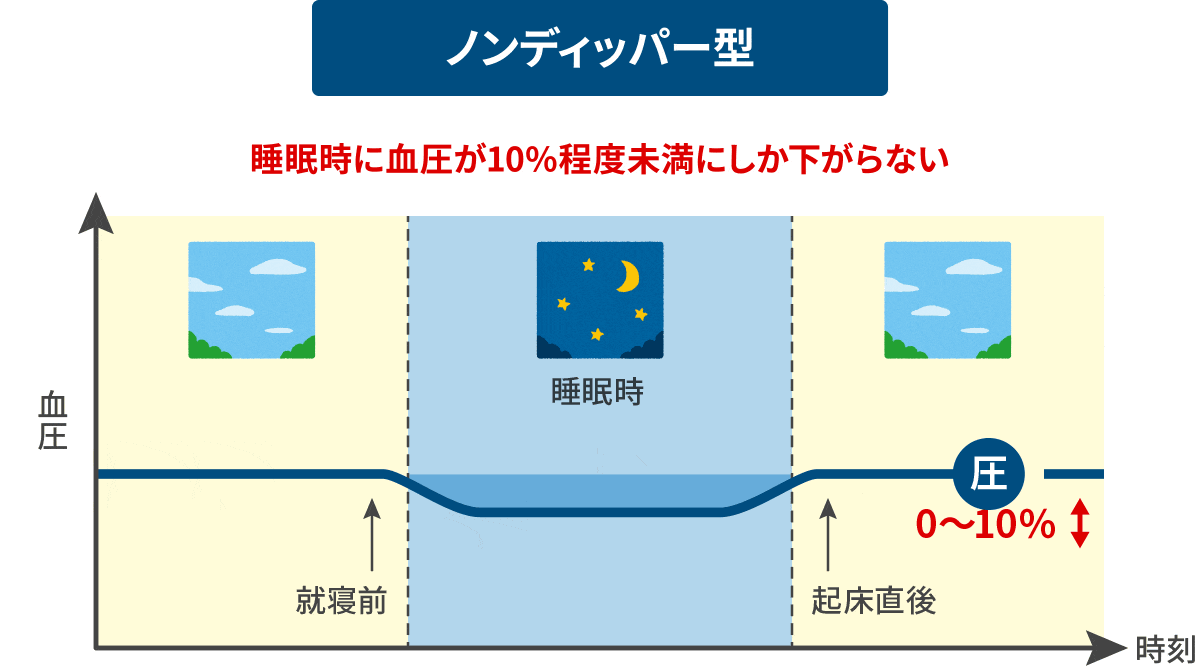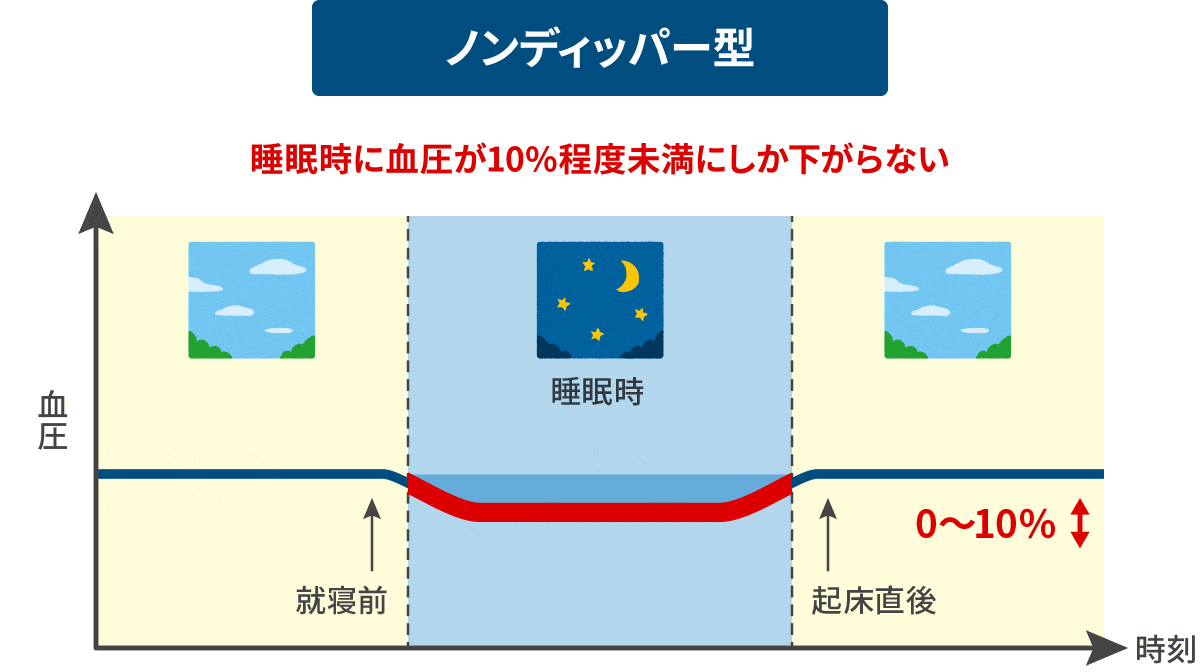
日中の血圧値に比べ、夜間の血圧降下度が10%以下と少ないものです。 Extreme-dipper型 異常
(エクストリムディッパー)
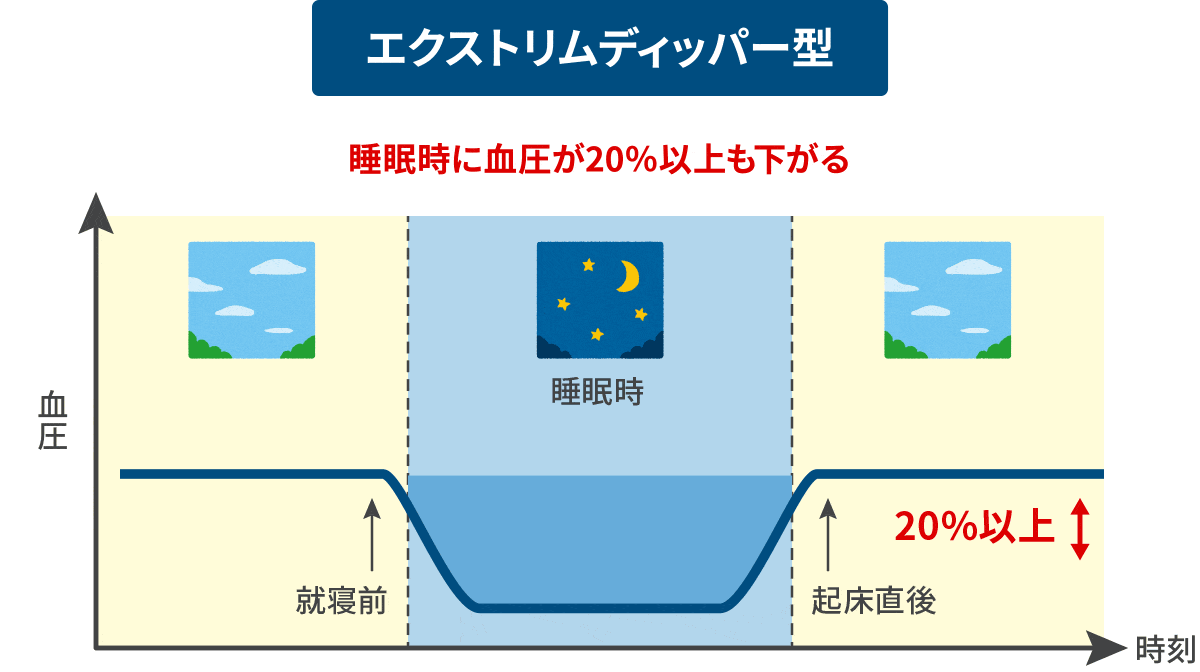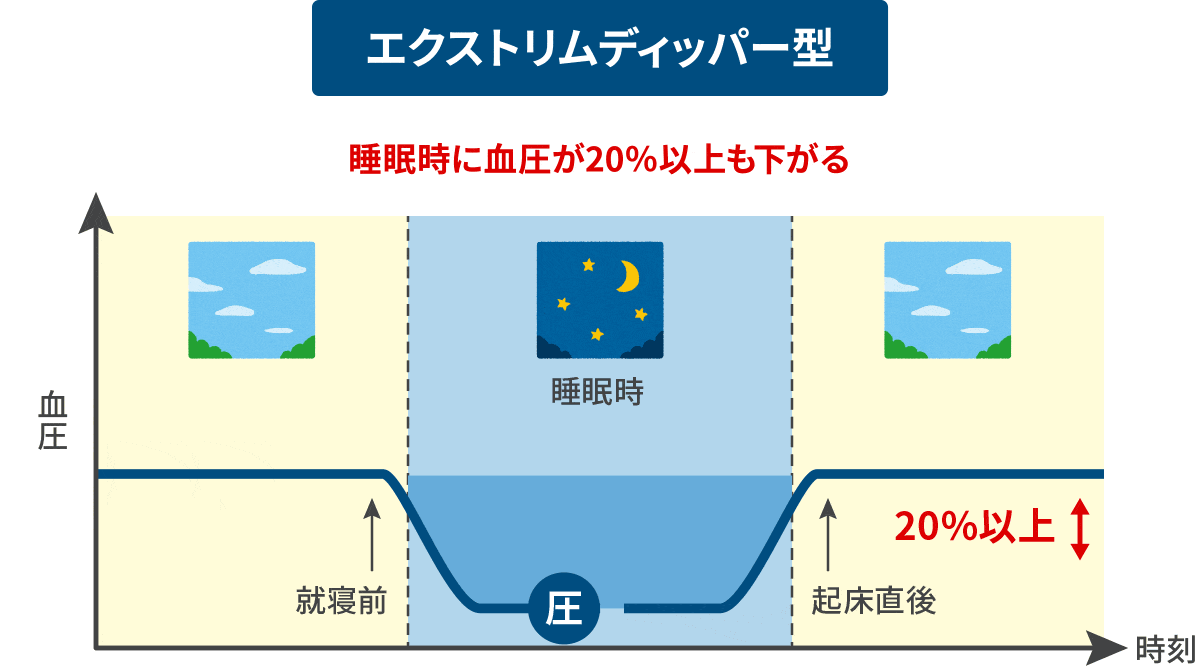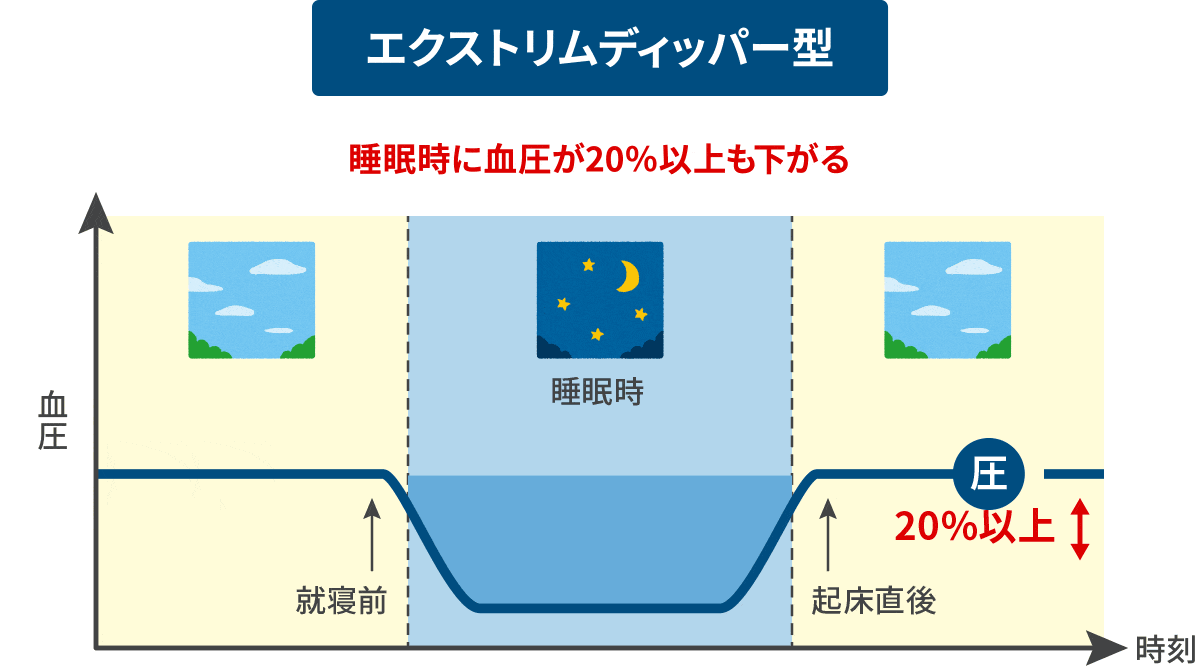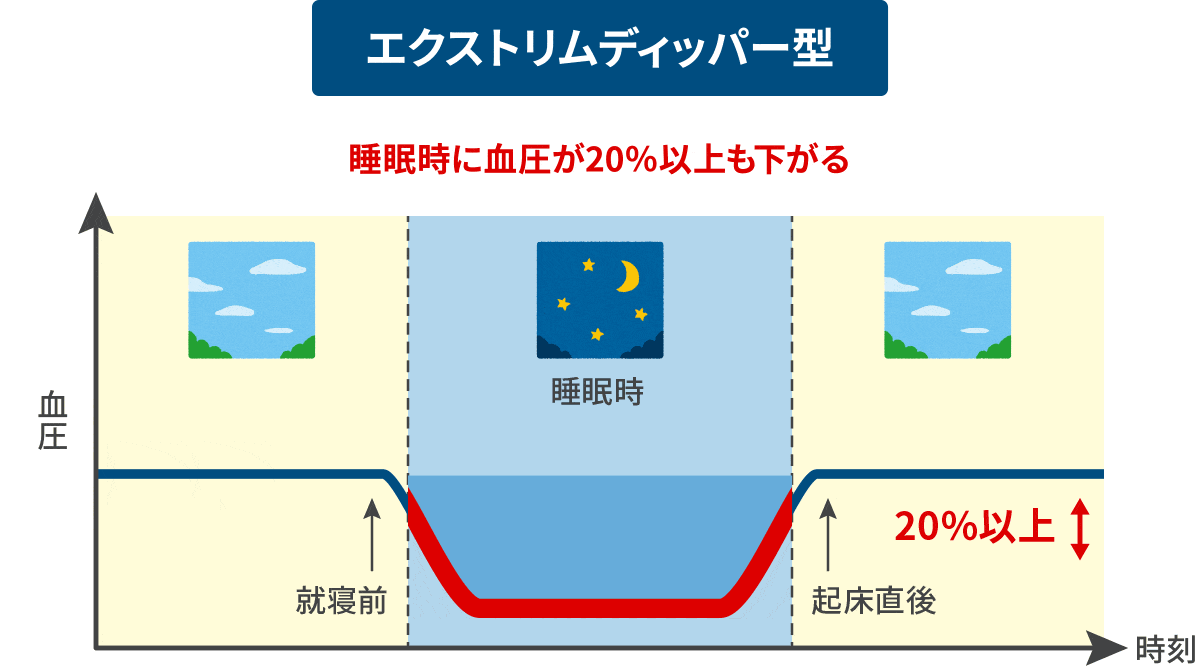
日中の血圧値に比べ、夜間血圧降下度が20%を超え過度に下がるもの。夜間の過度の血圧降下が早朝の急激な血圧上昇(モーニングサージ)をもたらす場合があります。 riser型 異常
(ライザー)
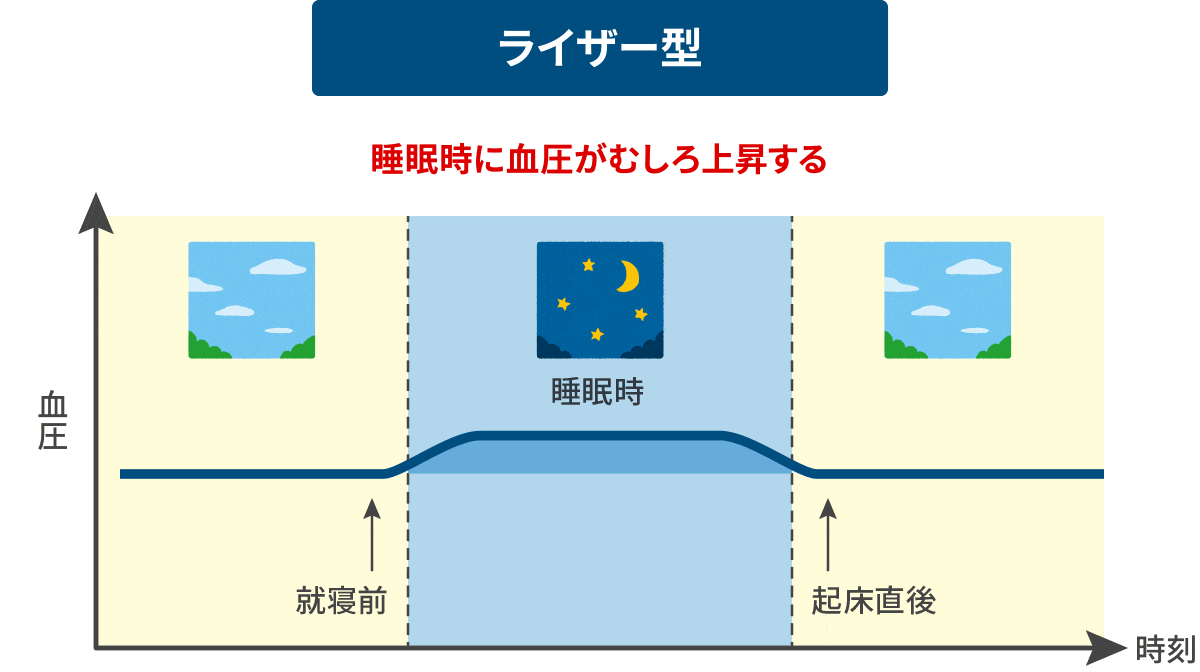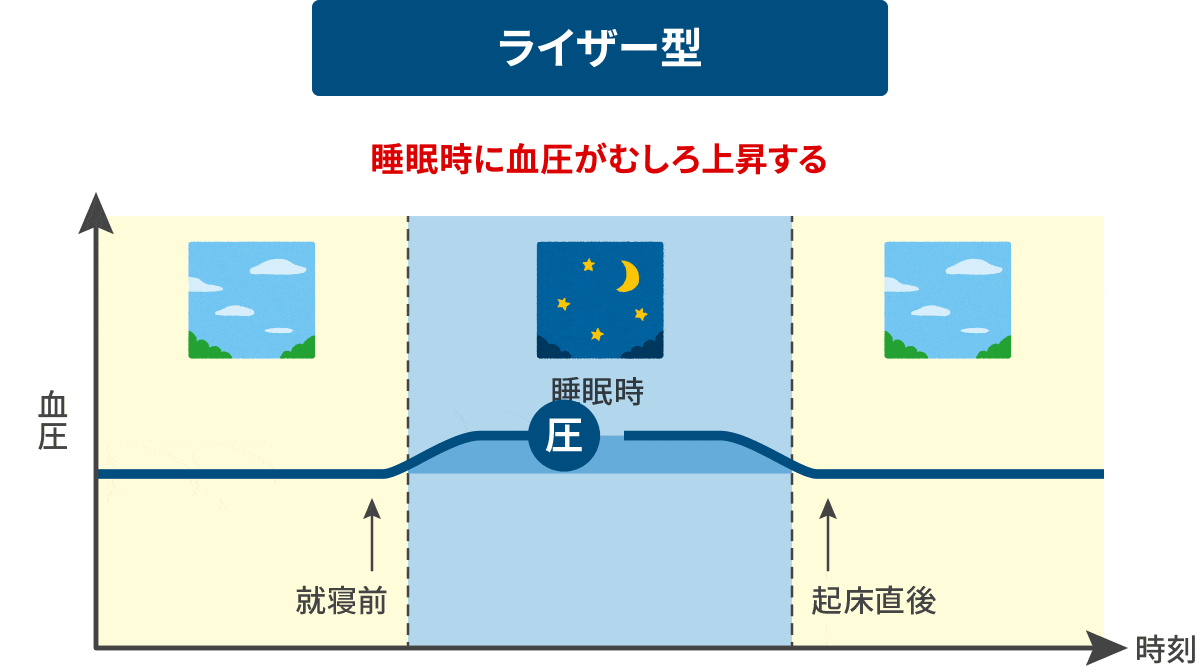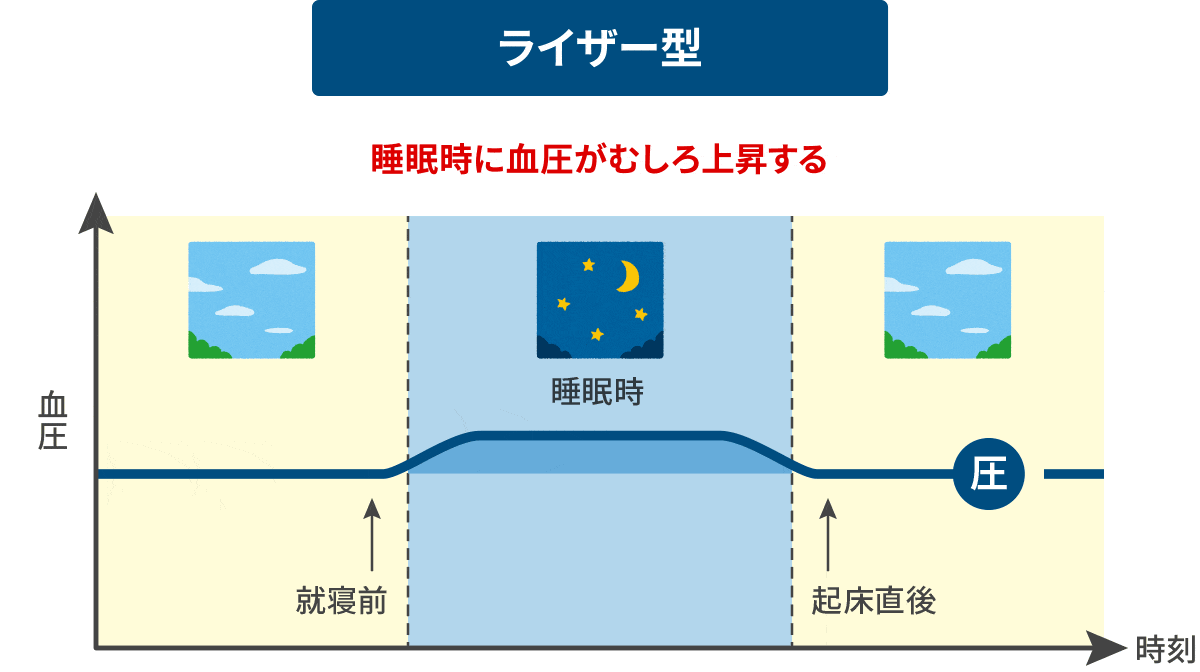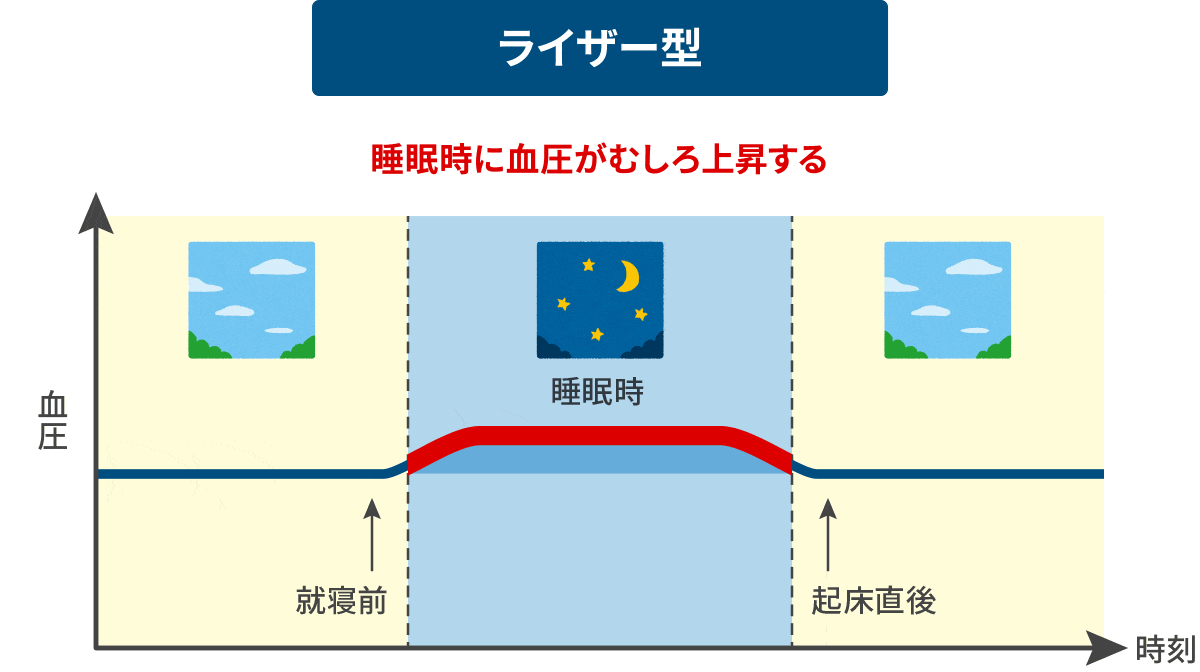
正常なdipper型とは反対に夜間に血圧が上昇してしまうもの。夜間の高血圧がそのまま早朝高血圧へとつながる場合があります。 原発性アルドステロン症による高血圧
高血圧と診断された全症例の中で、5%以上が該当し、決して稀な疾患ではありません。副腎という内分泌臓器の病気であり、心脳血管合併症の頻度が高く、手術で根治する可能性もあることから、この疾患は重要です。
特に若年高血圧者や降圧剤を複数使用してもコントロールできない高血圧症例(160/100mmHg以上)は、常に疑うべきです。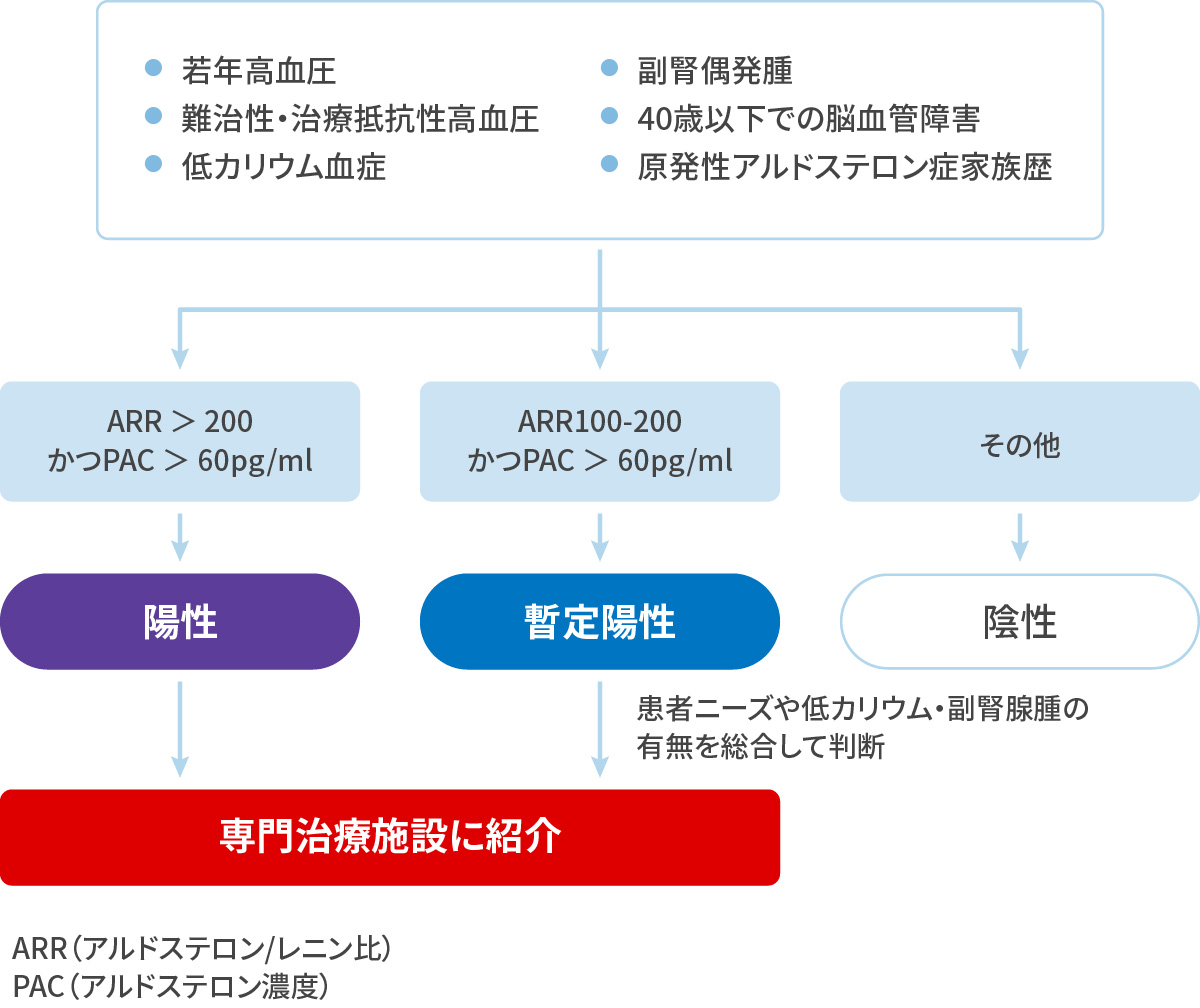
スクリーニング対象~安静時臥床での血液検査 副腎腫瘍~高血圧や他の代謝疾患、あるいは悪性疾患に関連することがあります。高血圧と診断されたら、まずは腹部エコーで、副腎や腎臓の大きさを評価しましょう。
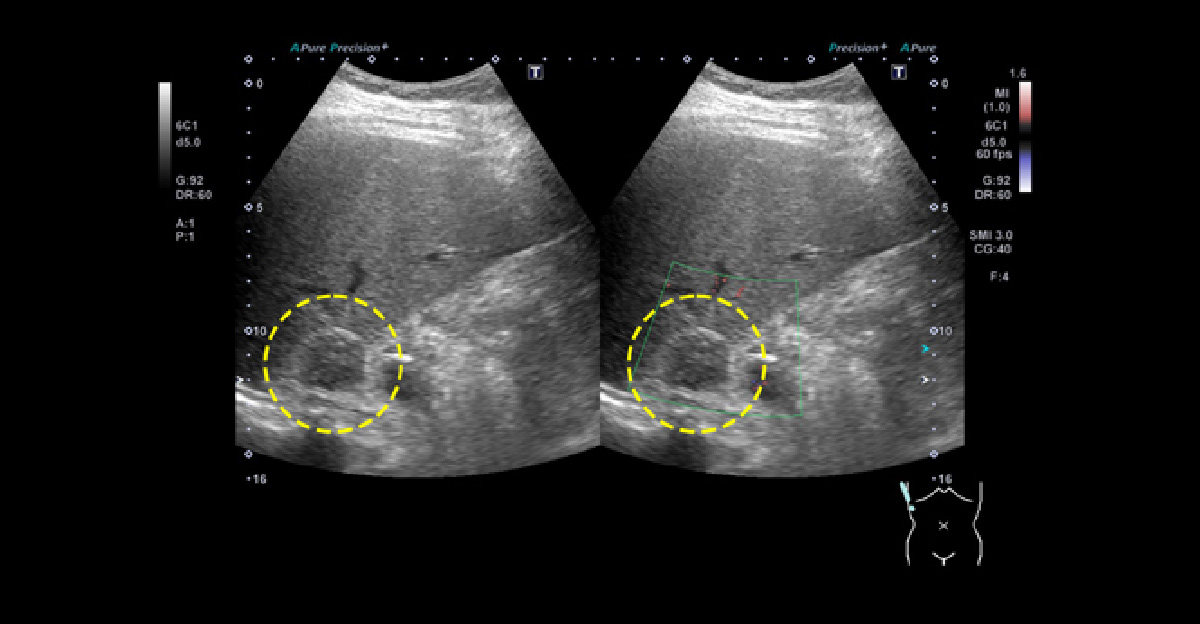
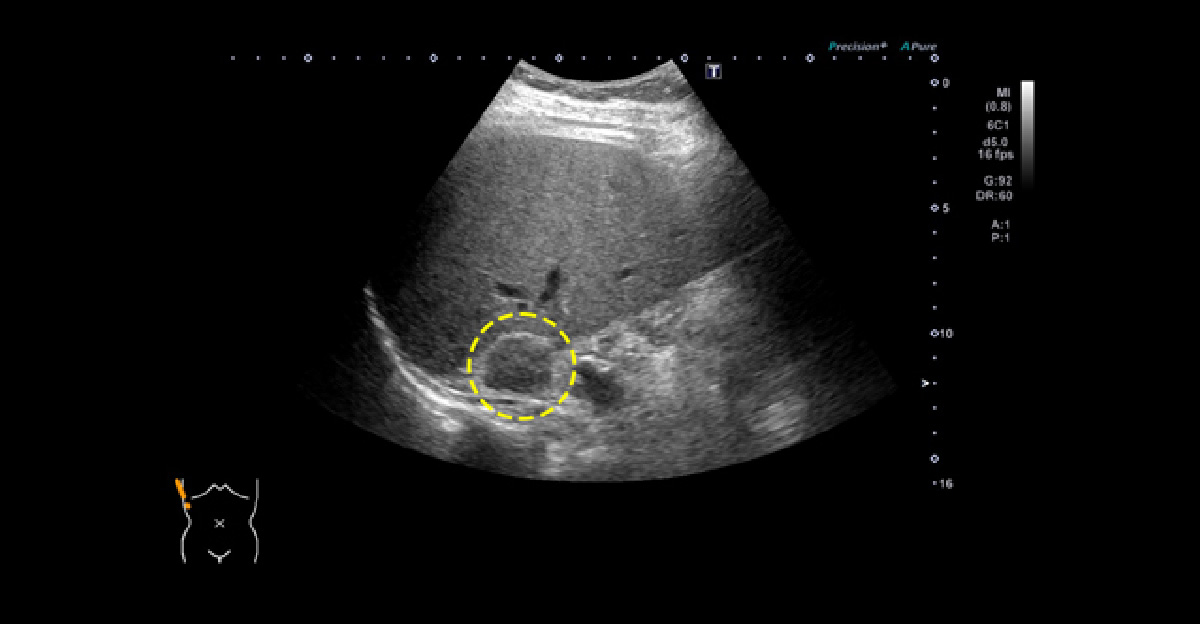
副腎腫瘍 高血圧と糖尿病
血圧も血糖も互いに、悪く関連して上昇しあう!
血圧が上がれば血糖も上がる!
Nazarzadeh M et al. Lancet 2021 収縮期血圧を 5mmHg 下げれば、糖尿病発症リスクが 11% 下がる!
血圧を下げて、糖尿病も予防しましょう。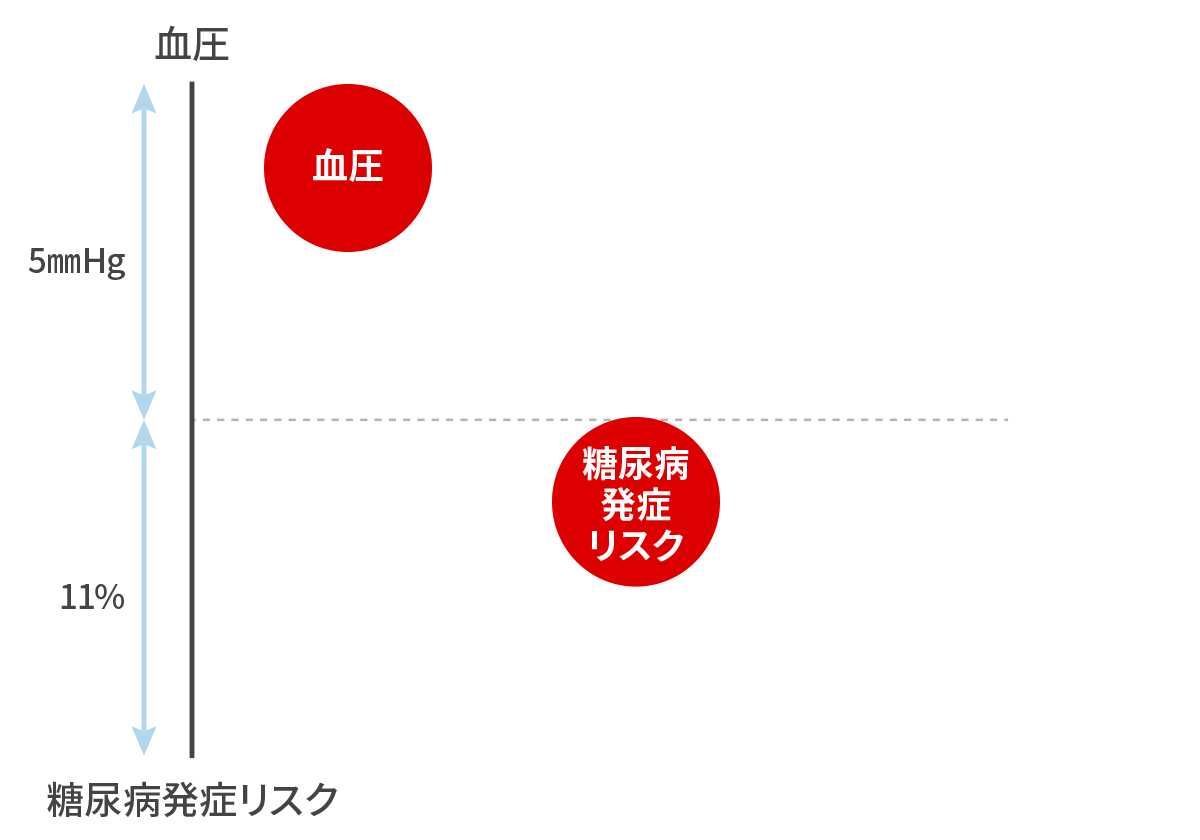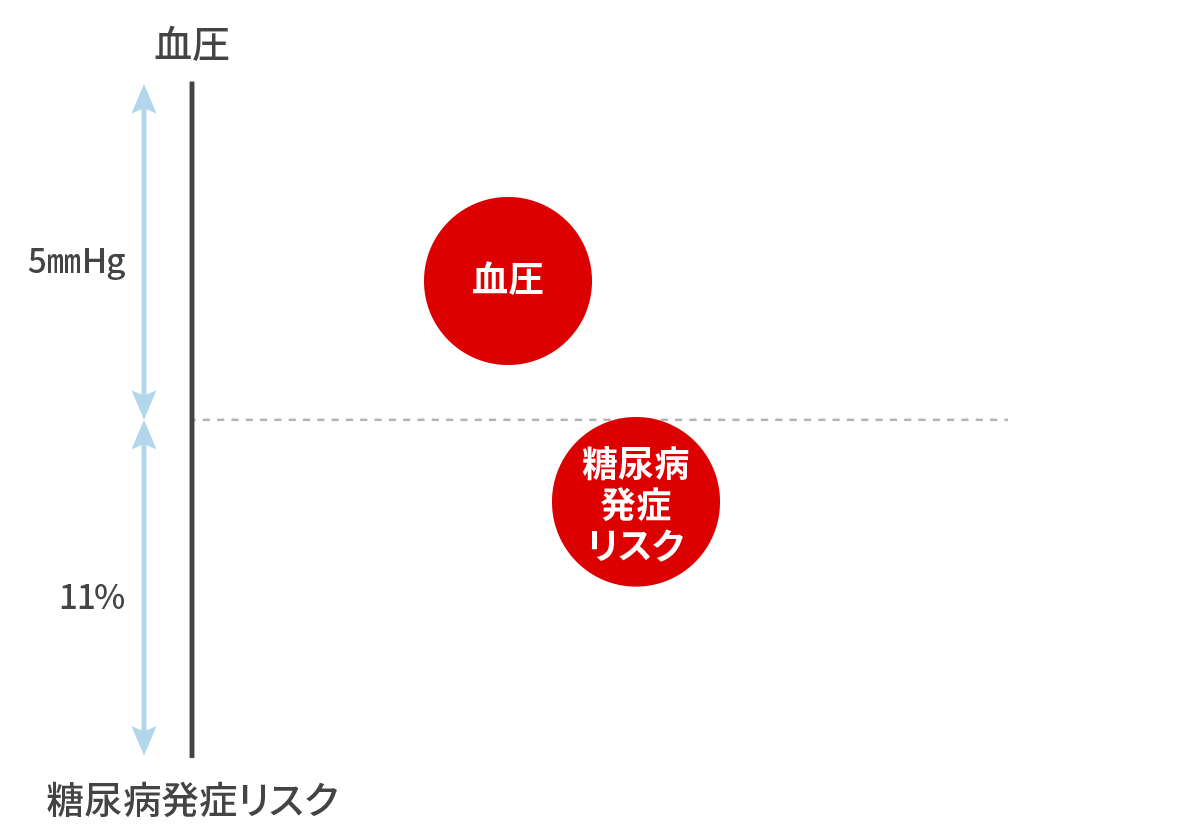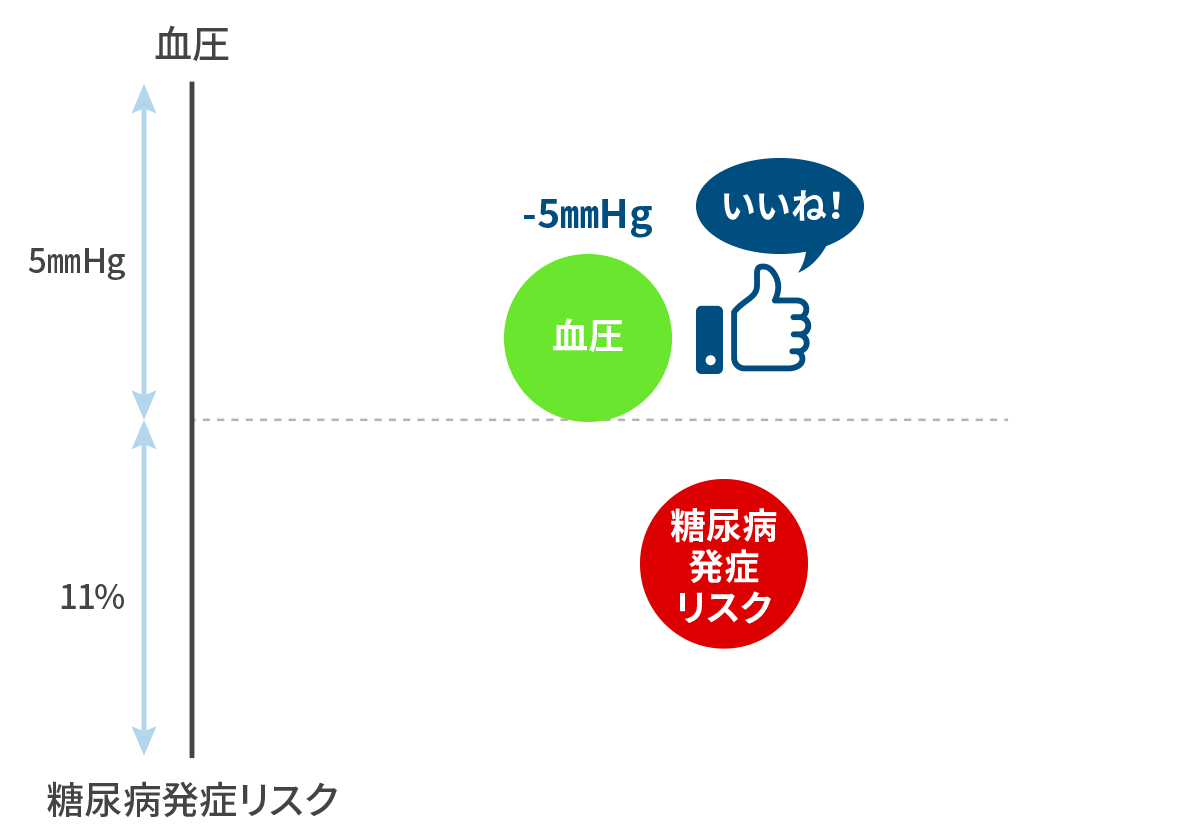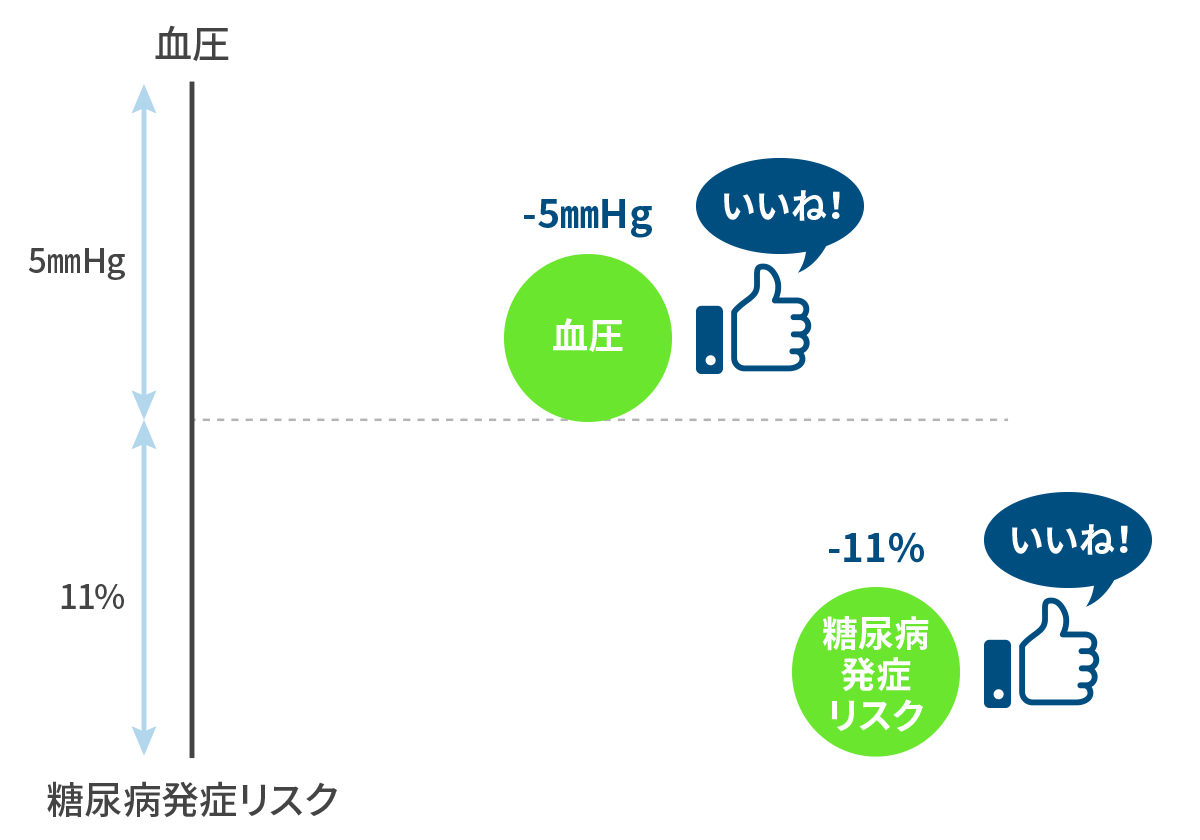
Nazarzadeh M et al. Lancet 2021 - 減塩
-
達成目標
日本高血圧学会、WHOからの勧告によると、減塩はかなり厳しい目標となっております。

厚生労働省の「日本人の食事摂取基準(20年版)」 男性…7.5g未満
女性…6.5g未満高血圧の方の目安*1 6g未満 腎臓病患者の目安*2 3~6g未満 人工透析患者の目安*3 6g未満 WHO世界保健機関の食事摂取基準 5g未満 *1 高血圧学会の目安(2019年)
*2 慢性腎臓病に対する食事療法基準(2014年版)
*3 慢性透析患者の食事療法基準(2014年版)目標とギャップ

出典:平成30年国民健康・栄養調査および厚生労働省 ~日本人の1日塩分摂取量(2020年版) 高血圧の予防のためにも食塩制限を ―日本高血圧学会減塩委員会よりの提言
高血圧の治療においては食塩制限が重要で、日本高血圧学会は1日6g未満を推奨しています。食塩と高血圧の関係はよく知られていますが、食塩摂取量が非常に少ない地域では高血圧の人はみられず、加齢に伴う血圧上昇もほとんどないことが示されています。食塩制限は、正常血圧の人にとっても、高血圧の予防のために意義が大きいと考えられます。日本では塩分の摂取がまだ多く、一般の人の食塩摂取量について、男性は1日7.5g未満、女性は6.5g未満とされていますが、欧米のいくつかの国では、一般の人にも6g未満を推奨しています。また、世界保健機関(WHO)も、すべての成人の減塩目標を5gにしました。
正常血圧でも高めの130-139/85-89mmHgは正常高値血圧と呼ばれ、より低い血圧に比べると循環器病の危険性が高く、高血圧になりやすいことから、食塩制限を含む高血圧に準じた生活習慣の修正が勧められています。また、糖尿病や慢性腎臓病の人は、正常血圧でも循環器病や腎不全の危険性が高いことが知られており、予防のために食塩制限が重要と考えられます。したがって、日本高血圧学会減塩・栄養委員会は、高血圧の予防のために、血圧が正常な人にも食塩制限(可能であれば1日6g未満)をお勧めします。特に糖尿病や慢性腎臓病の人は、循環器病や腎不全の予防のためにも、1日6g未満の減塩を推奨します。また、大人になっての高血圧や循環器病を防ぐためには、子供の頃から食塩を制限することが望まれます。
ほとんどの日本人は必要量をはるかに超える食塩を摂取しており、減塩による健康障害は起こりません。しかし、低血圧や起立性低血圧で立ちくらみがある場合など、一部の病態では食塩摂取は多いほうがよいこともあります。また、夏に塩分摂取を増やすことは、通常は必要ありませんが、汗を大量にかいた場合は例外となります。
*「日本人の食事摂取基準」の内容が2020年に変わりましたので、一般人の減塩目標の数値を原文から修正しております。
(2012年7月:2016年6月修正、2020年6月修正)

※数値は「栄養Pro」「塩分早わかり第4版」「腎臓病の食品早わかり改打版」に基づいています。
出典:腎臓病食.com 腎臓病の方の為の腎臓病食レシピ紹介サイト減塩の要点を4つ
→ まず塩分摂取を減らす以下の複数の方法論を持つ!
- 麺類とそのスープ → 汁を飲まない (ラーメン・うどん・味噌汁)
-
調味料
- 計量して使用、絶対的に少なくする
- 大匙を小匙に変える
- 調味料はかけるのではない!その都度少しだけつける
- 煮物・漬物 → 少量で!
- 加工食品 → 少な目で!

- 弁膜症
-
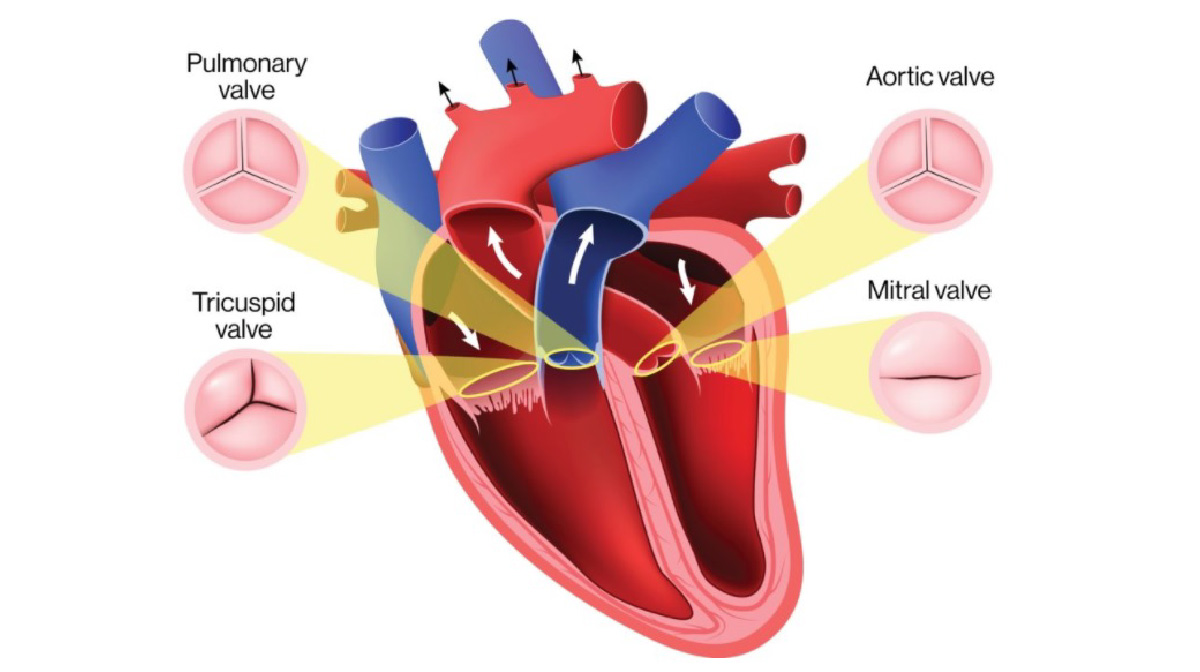
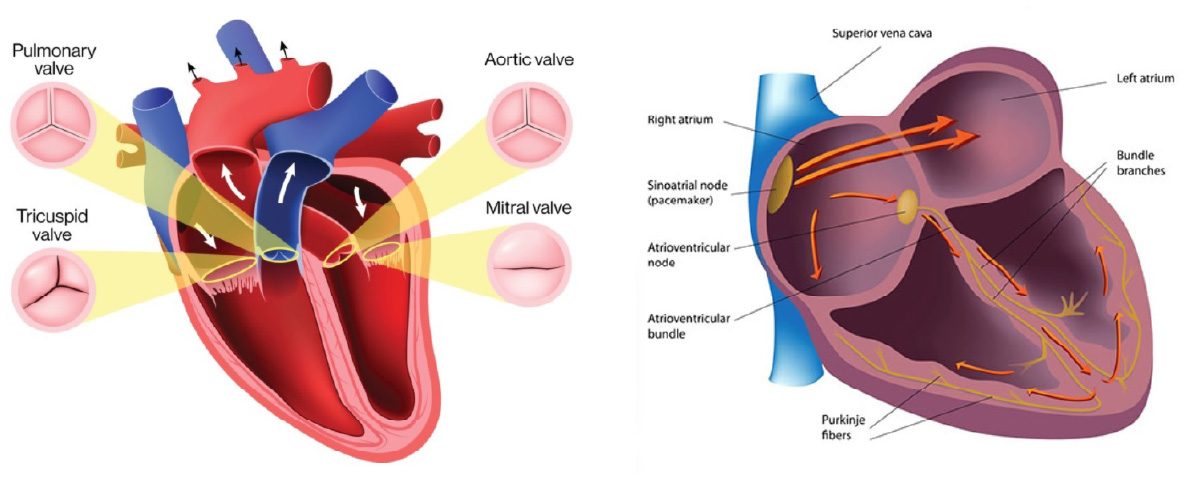
心臓は、左心室・左心房・右心室・右心房の4つの部屋に分かれており、それぞれの間にドアのように働き、逆流を防ぐ「弁」があります。心臓弁膜症とは、弁が加齢・感染症・先天的(生まれつき)の問題によってその機能が低下して、狭窄もしくは逆流をきたす病気です。心不全に至る代表疾患です。特に、大動脈弁狭窄症と僧帽弁閉鎖不全症が重要です。
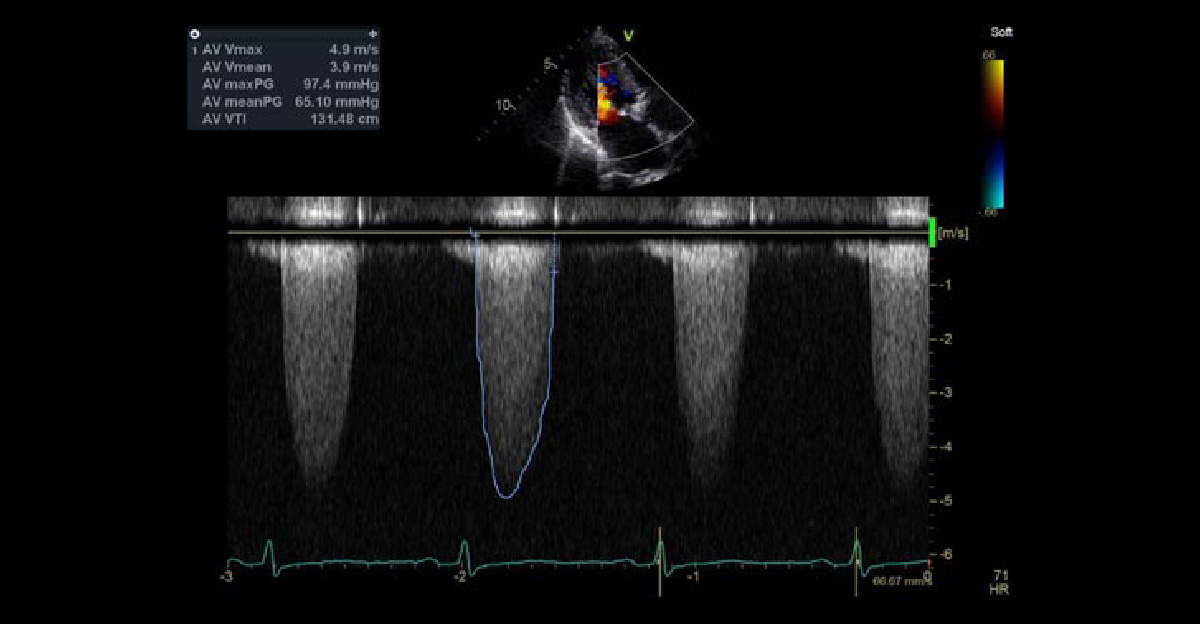
大動脈弁狭窄症
心臓弁膜症の中で、最も重要疾患となる、大動脈弁狭窄症です。意識消失や狭心症のような症状と関連して、突然死に至ることもあります。左室流出路最大血流が、4m/sを超えると、弁置換術の治療選択を考慮しながら管理します。
心エコー3腔像 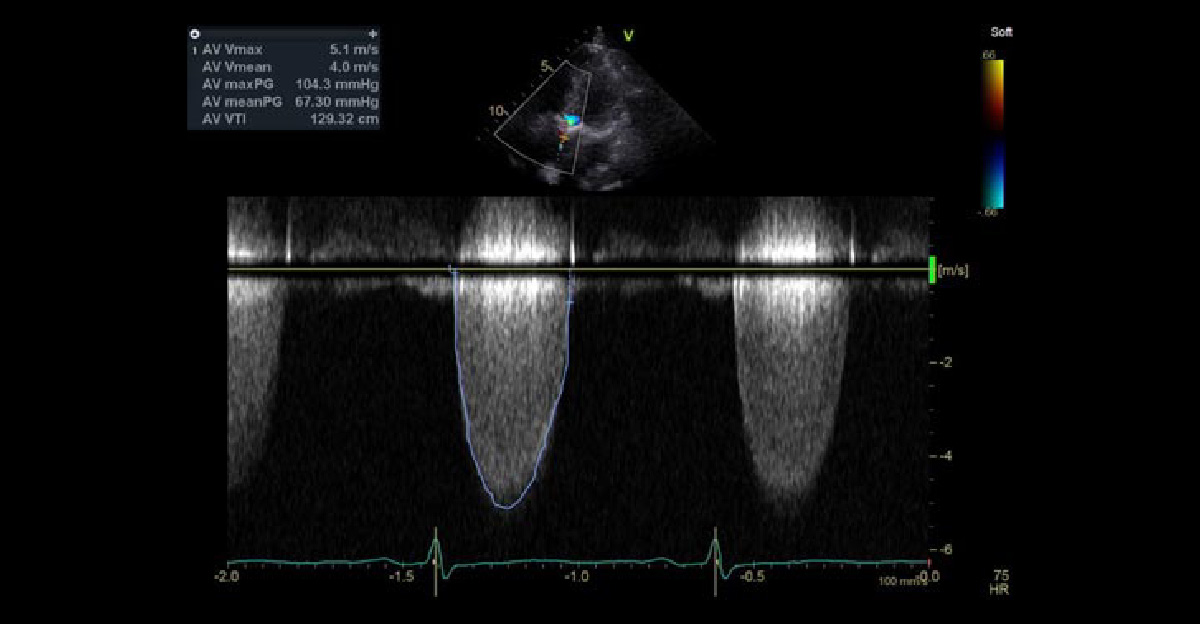
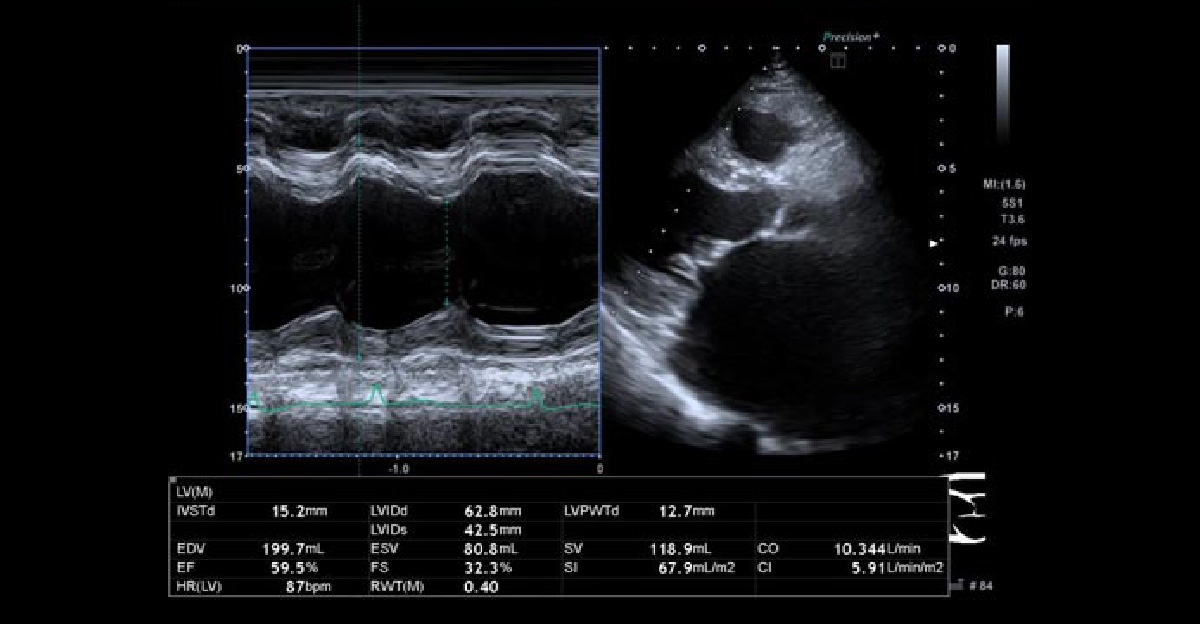
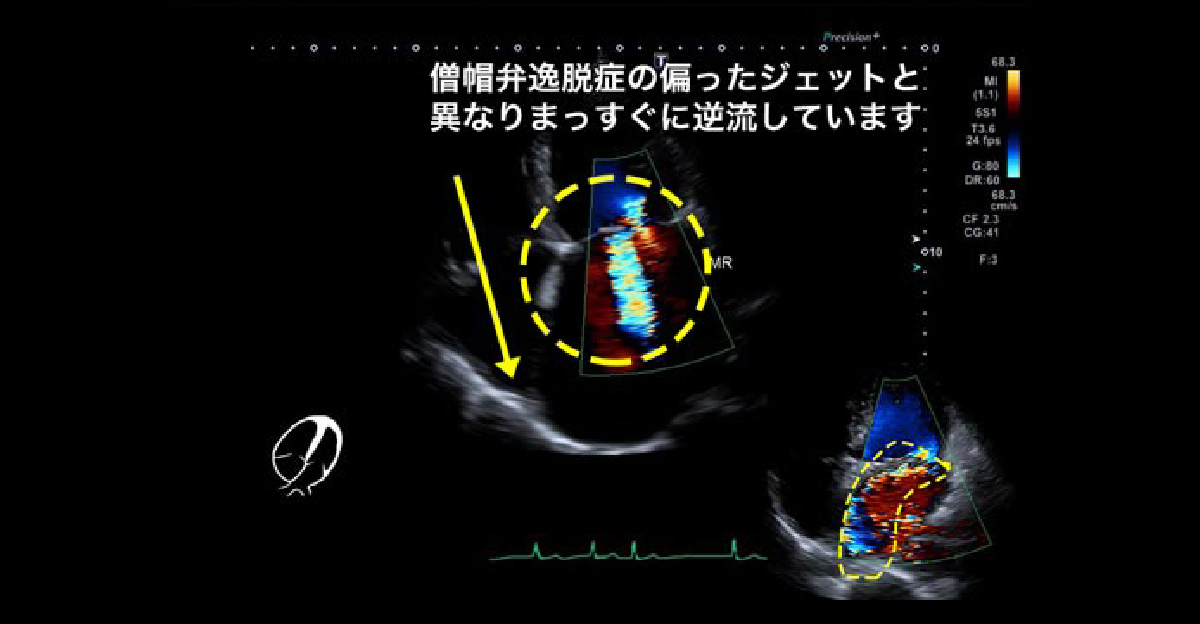
心エコー5腔像 僧帽弁閉鎖不全症 その① 僧帽弁逸脱症
若年でも手術に至ることが多く、心雑音がある患者さんは注意が必要です。
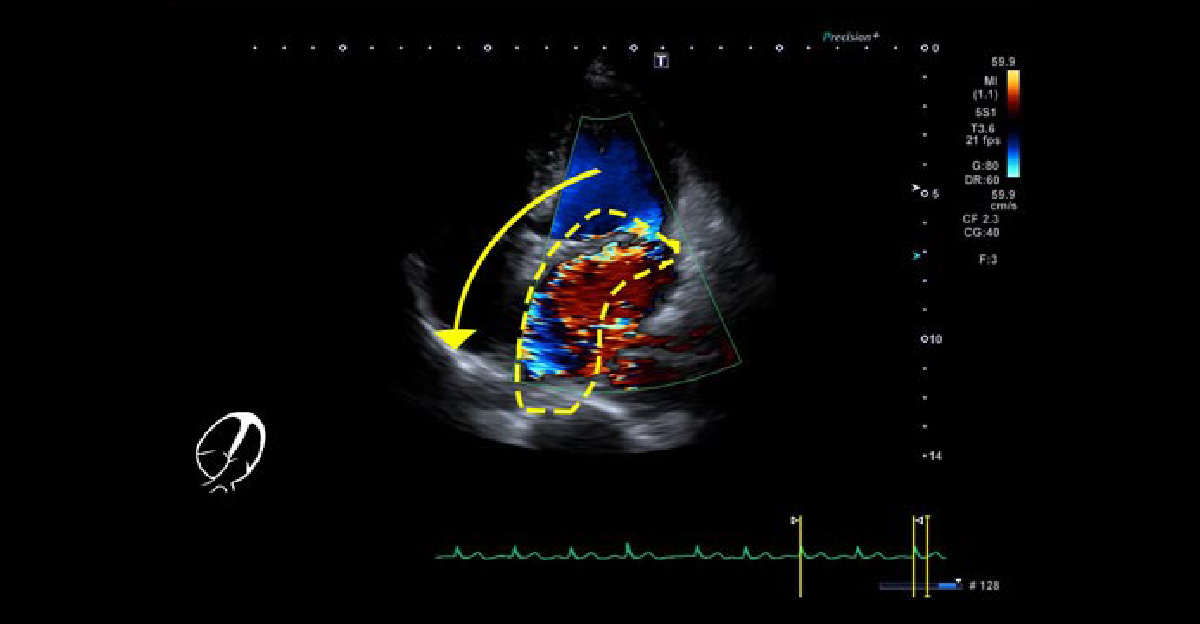
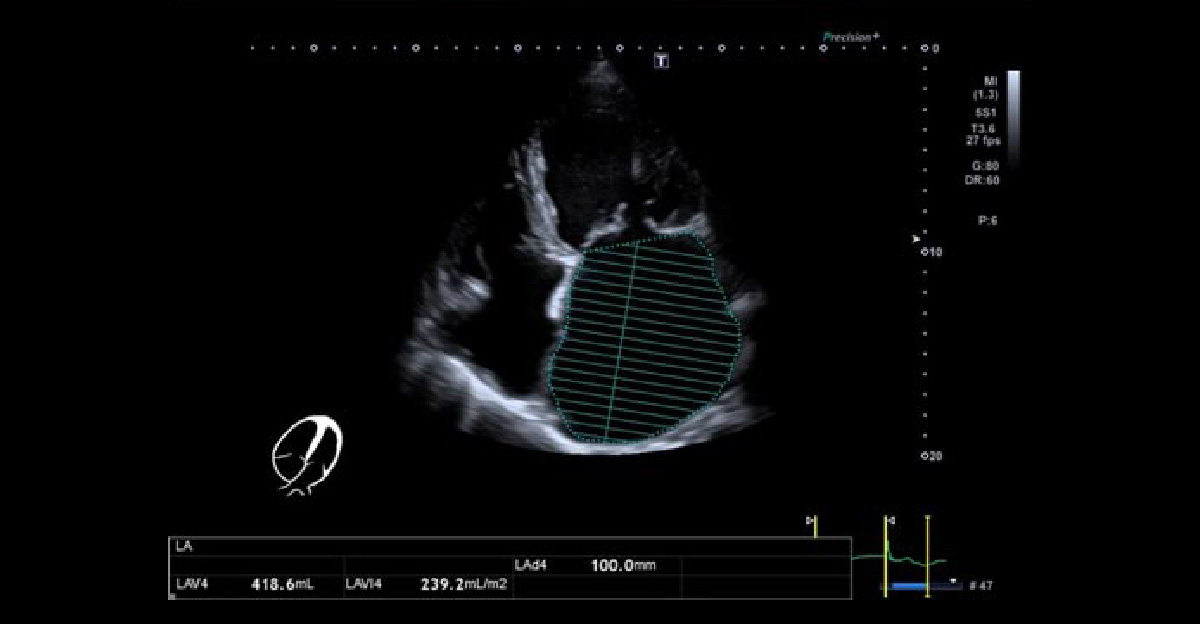
心エコー4腔像 心4腔像で、偏った逆流ジェットが特徴です。 僧帽弁閉鎖不全症 その② 機能的僧帽弁閉鎖不全症
心臓が大きくなって、僧帽弁輪が引っ張られた結果、閉鎖しきれなくなって逆流しています。左房腔の拡大が顕著です。手術に至りました。
三尖弁閉鎖不全症
慢性心不全の中で、両心不全、右心系拡大が目立つ症例です。三尖弁逆流が高度に認められます。
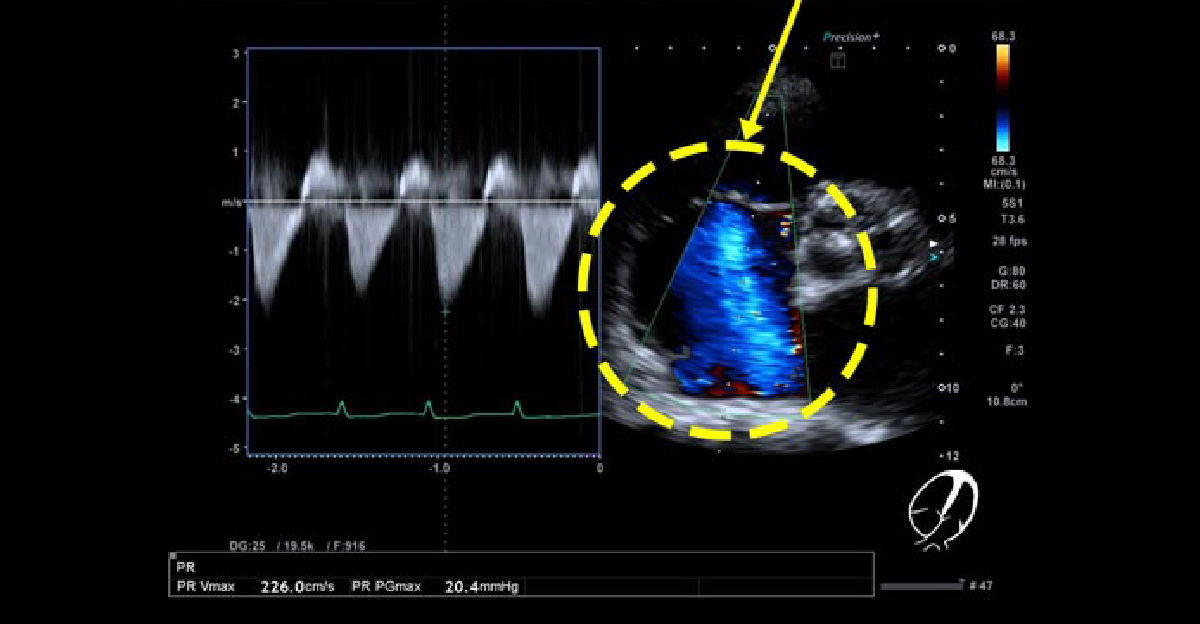
短軸像で右心房が拡大し、三尖弁逆流ジェットが目立ちます。右下の4腔像でも逆流が顕著です。 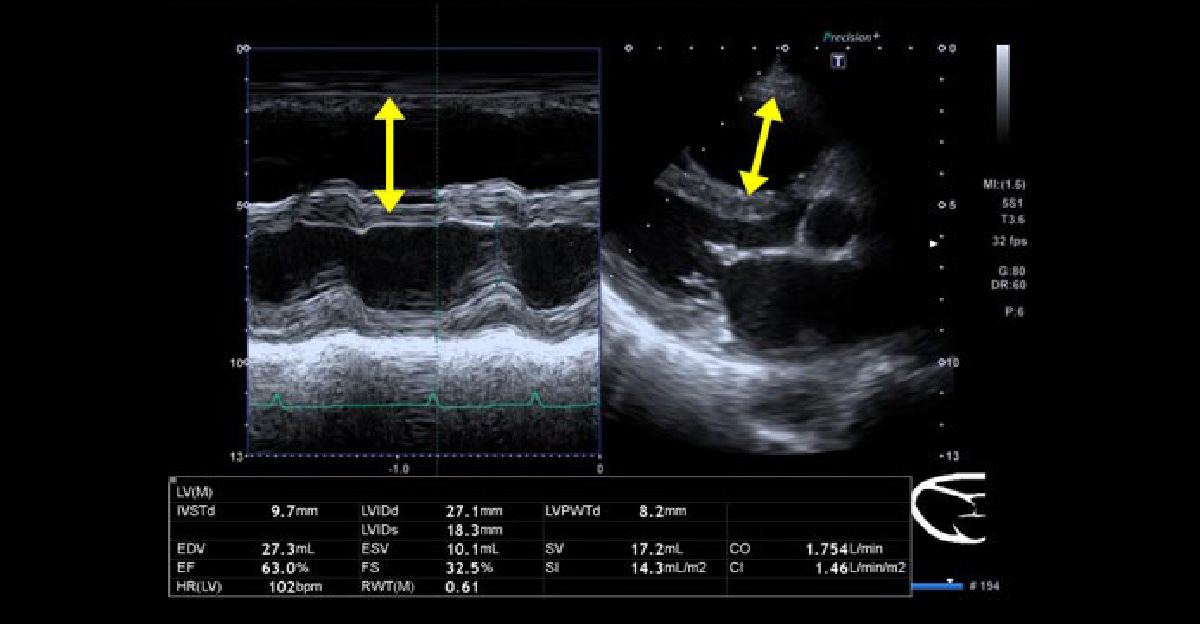
M mode法で右心系が拡大しています。 - 不整脈
-
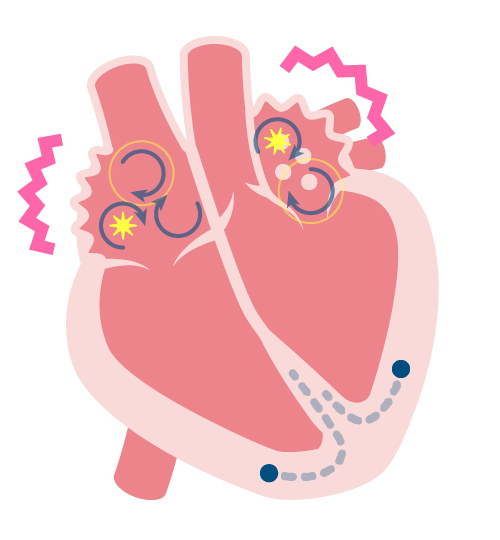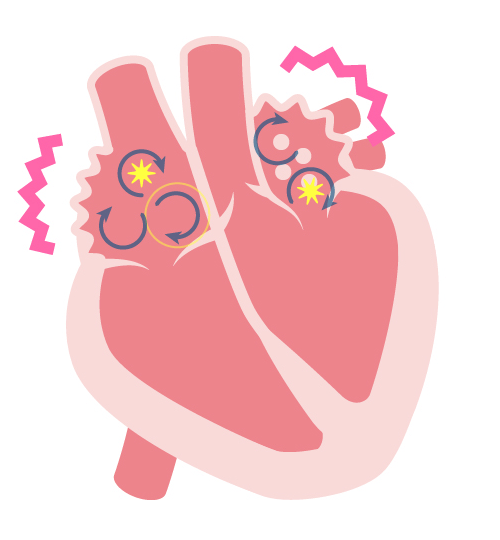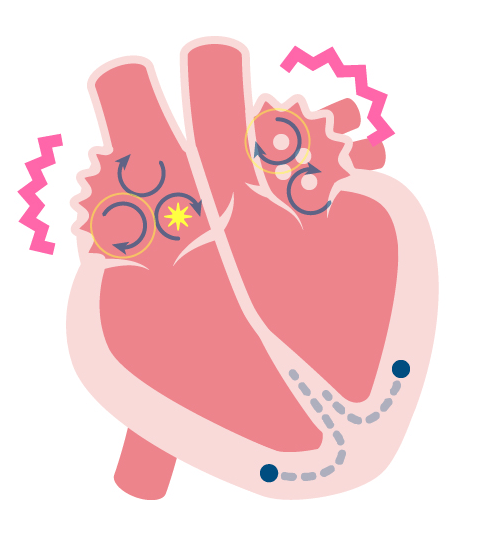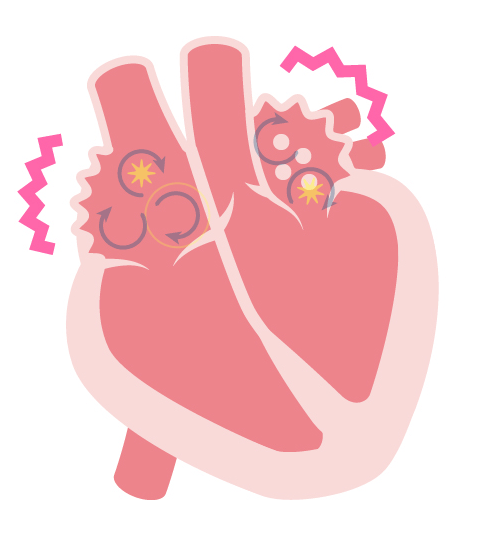
左:正常 右: 心房細動 再生ボタンを押すと心電図と音声が流れます 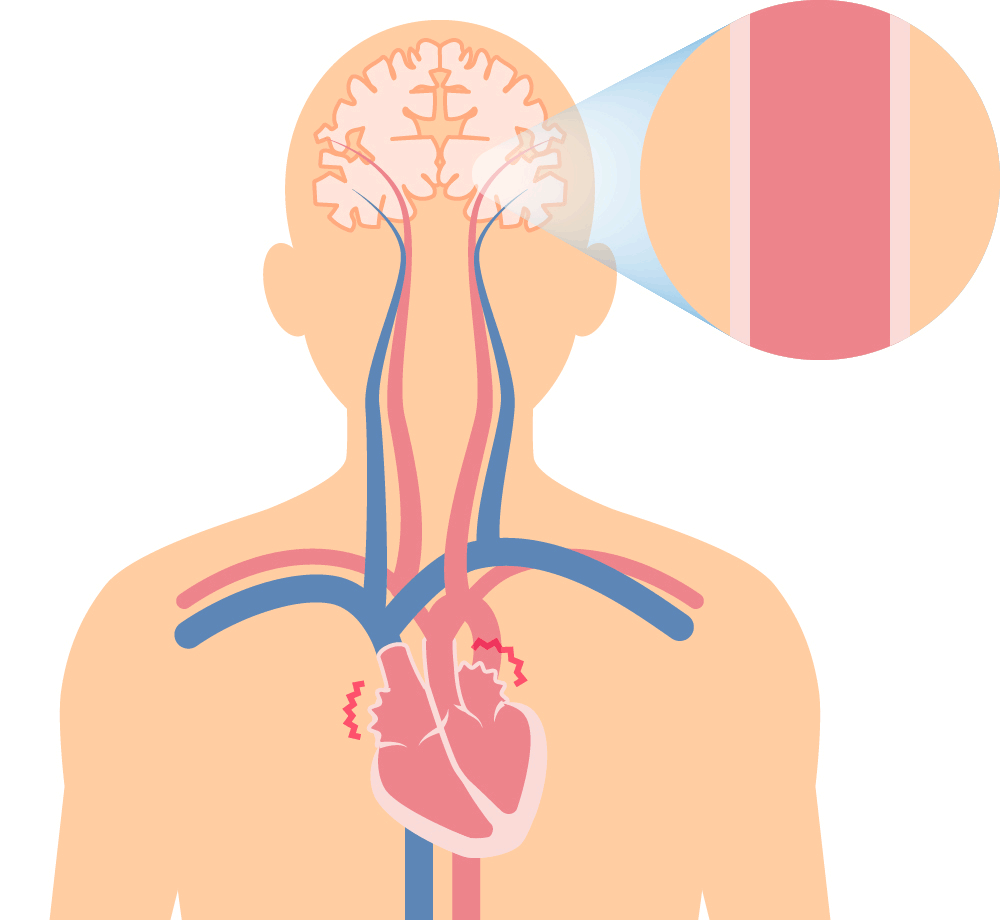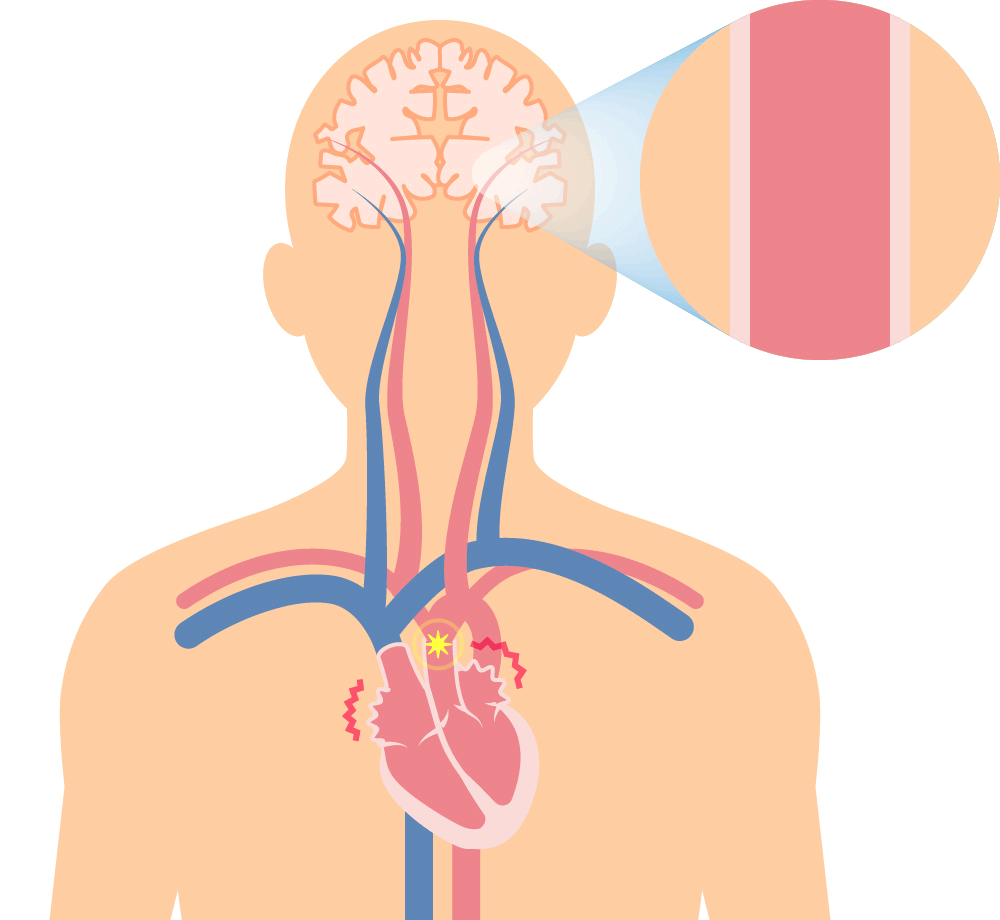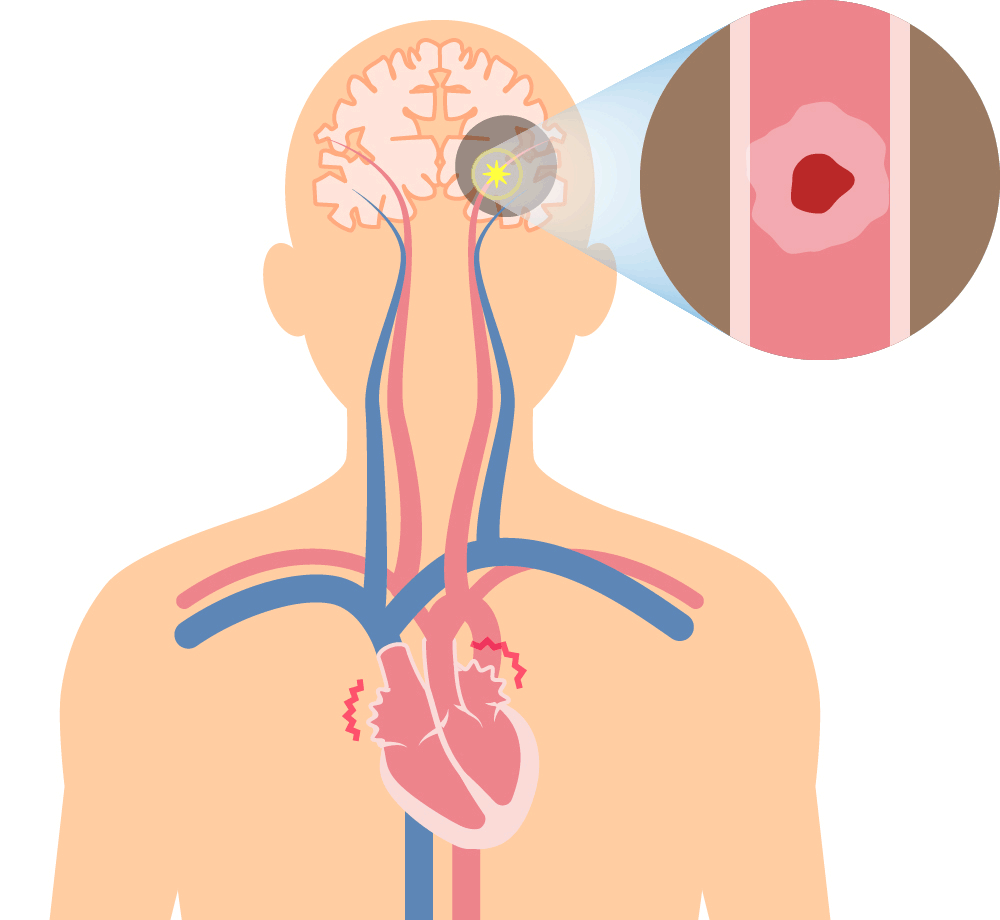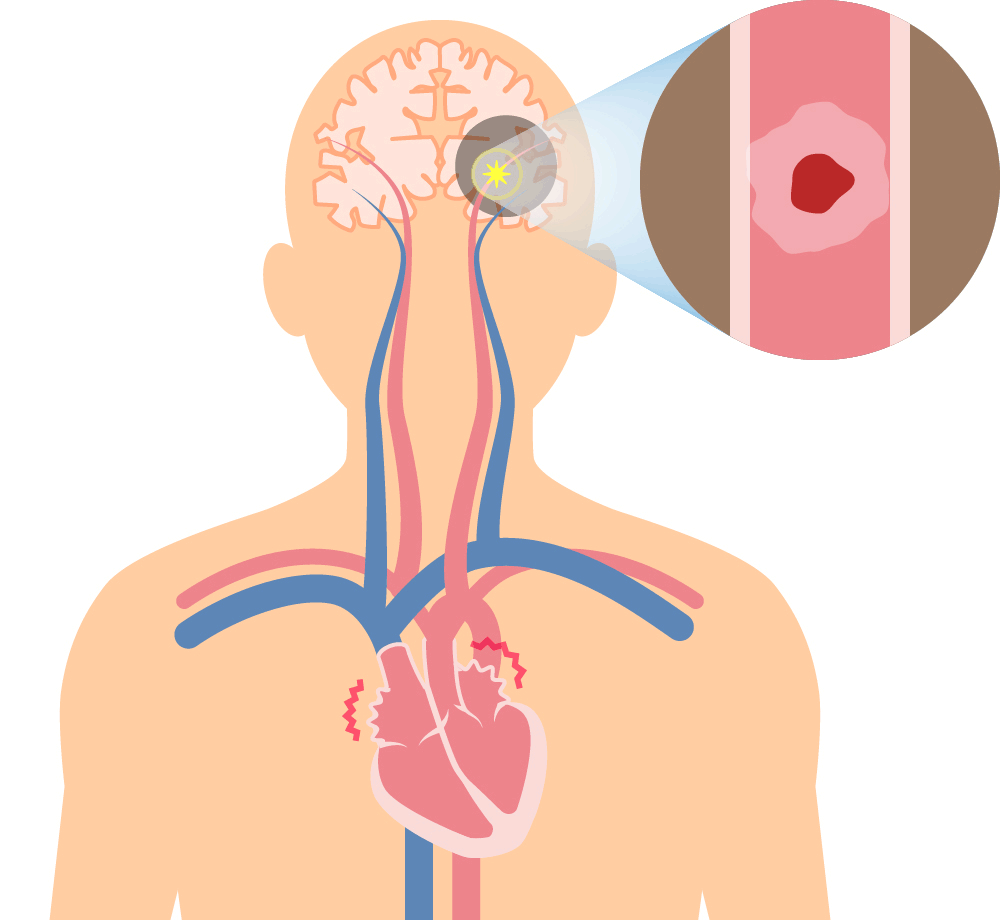
心房細動によって起こる心原性脳塞栓 特に、遭遇頻度が高くて、脳梗塞に関連する “心房細動” に対して、積極的に診断するように努力しています。その他の不整脈も、常に“有事か?”それとも“平時か?”つまり、緊急性を意識しながら診療しています。
心房細動になりうるリスク
- 高齢
- 高血圧・糖尿病
- やせ型
- 脳梗塞既往
- 家族歴
- 喫煙・アルコール
- 肥満・睡眠時無呼吸
心房細動の合併症
- 脳塞栓
- 帽弁閉鎖不全に関連した心不全
2つの視点で注意が必要です。
心房細動におけるホルター心電図例

心房細動発生時のホルター心電図です。脈拍数が、“星くず”様に不規則ばらばらです。 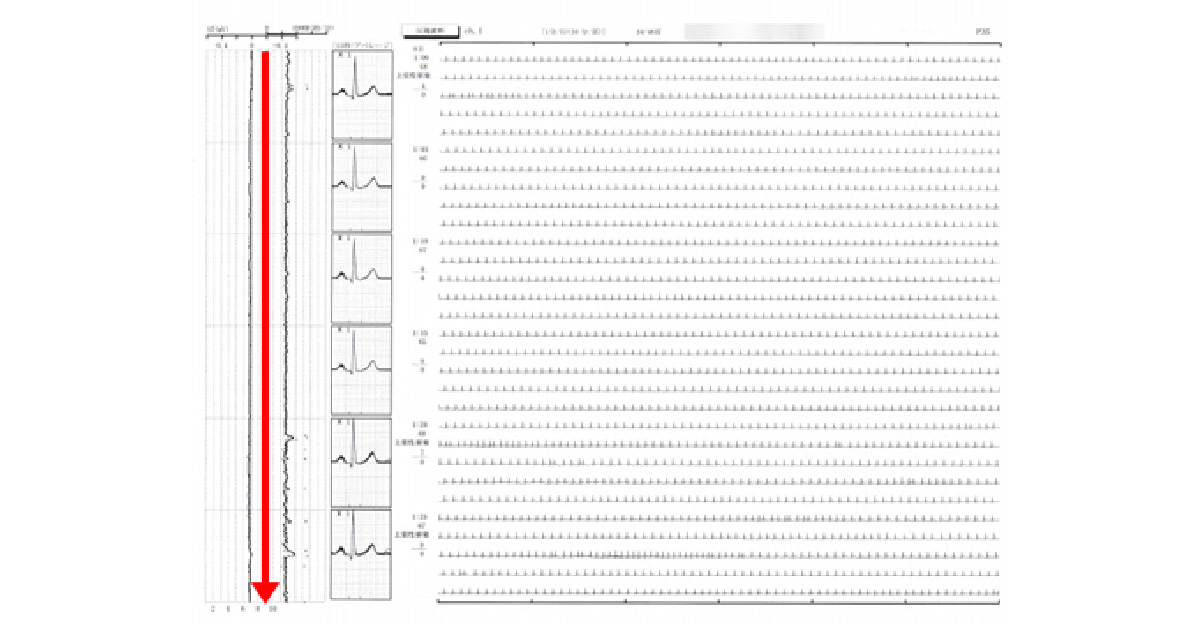
不整脈がない時のホルター心電図です。脈拍数が、ほぼ整っています。 
出典:公益財団法人 日本心臓財団 EZ DO 検脈!~脈を測って心房細動を早期発見 - 狭心症・心筋梗塞
-
冠動脈の動脈硬化によって生じた脂肪を含むプラーク・アテロームといわれる粥腫(じゅくしゅ:中にコレステロールを含むかさぶた状のもの)が進展し徐々に冠動脈が狭くなります。
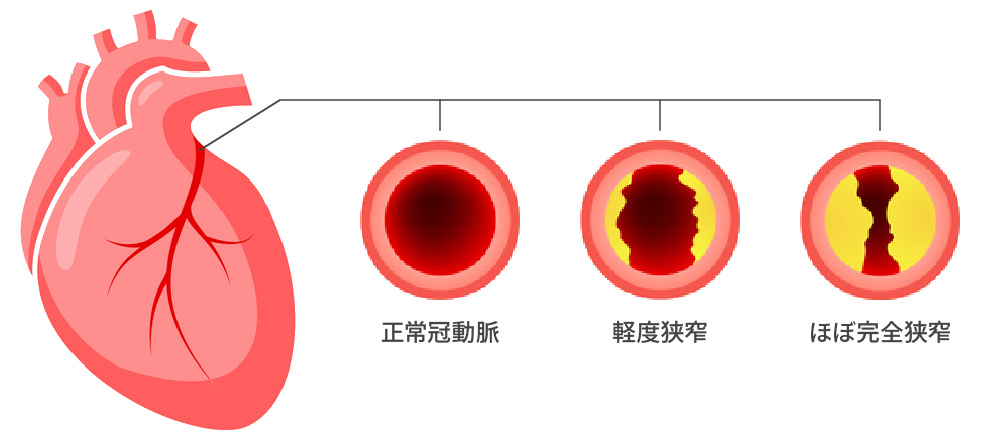
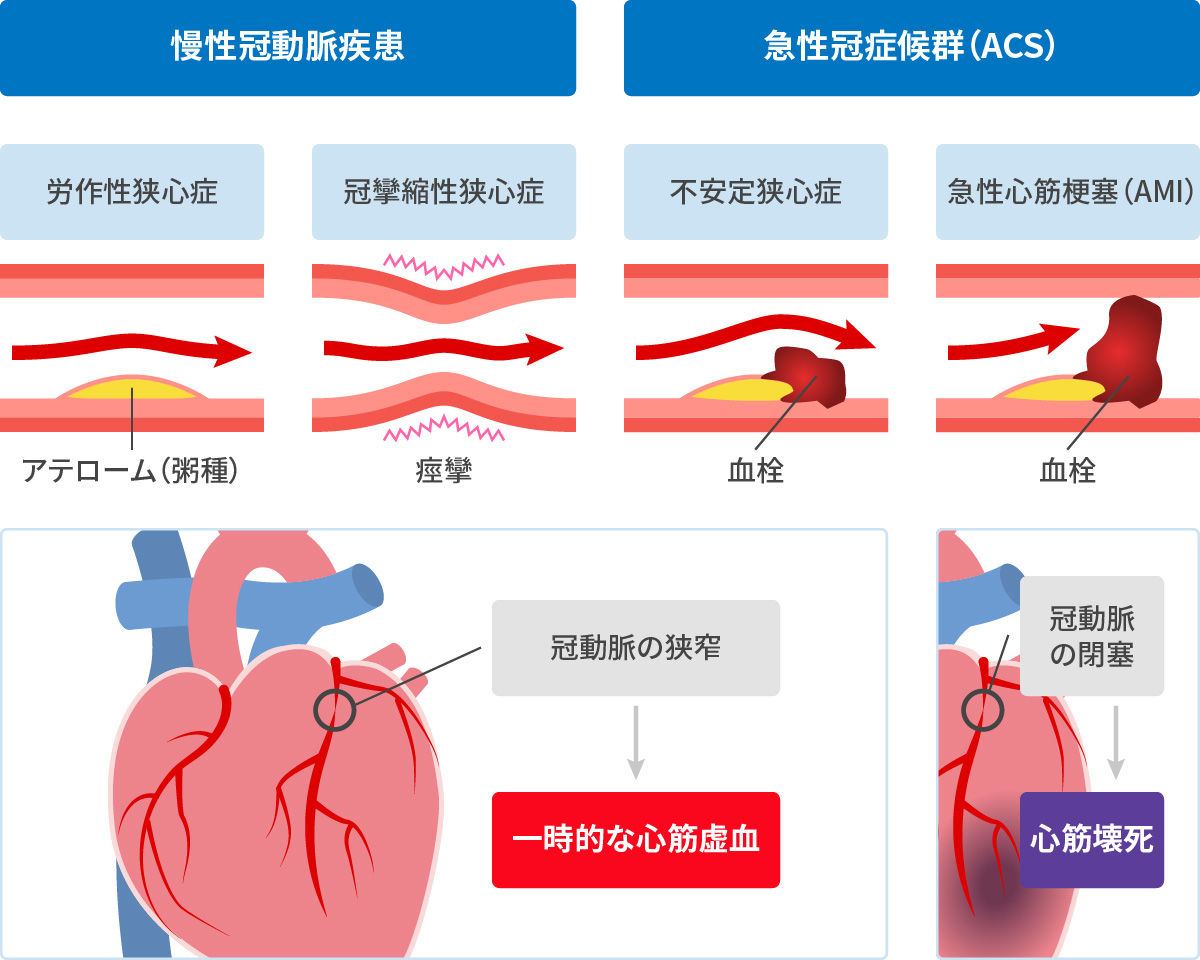
冠動脈疾患 冠動脈が狭くなって、心筋血流量が少なくなった結果、胸部絞扼感や胸部不快などの症状がでる疾患を、狭心症と呼びます。
- 安定狭心症
数か月以上症状が安定している。 - 冠攣縮性狭心症
冠動脈が痙攣して血流が悪くなる。 - 急性冠症候群
粥腫に亀裂が入り、そこに血の塊が生じ、突然冠動脈の流れが悪くなる重症の狭心症のこと。 - 急性心筋梗塞
血の塊で冠動脈が完全につまって、心筋が壊死する病状のこと。重症な心不全や不整脈の原因となり、突然死に至ることもあります。
リスクが高い患者さんでは、平時において、狭心症発症の可能性を常に予測すること、必要時は冠動脈狭窄の程度を検査で評価して血行再建が必要か検討することが重要となります。
- 加齢
- 糖尿病
- 喫煙
- 高血圧
- 高脂血症
- 腎機能障害
- 家族歴
胸部症状があれば当然に、狭心症やその他の心血管発症の可能性を勘案しますが、症状がなくとも予測して対応することが重要です。
上記の問診項目に複数該当するか?に加えて…
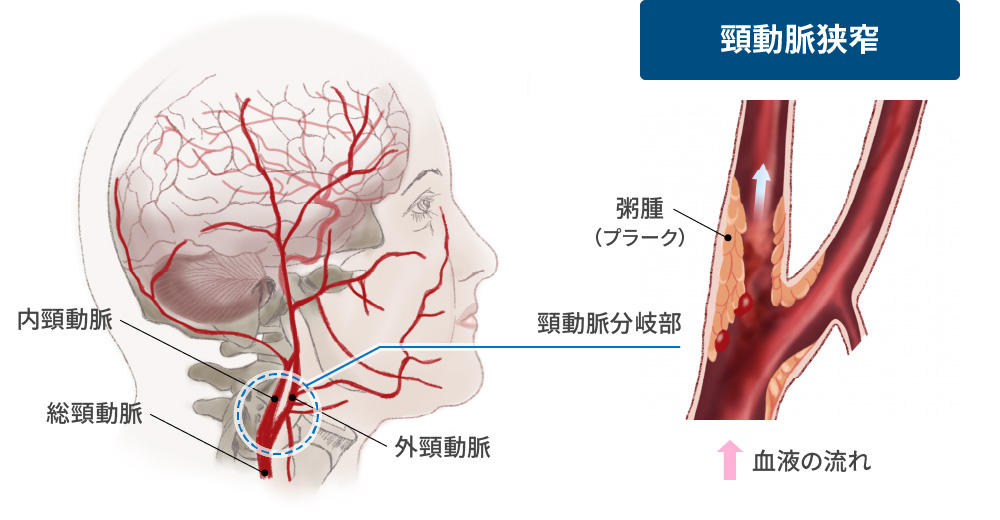
簡単な下記評価項目の2点でどうか?- 頸動脈エコーでのプラーク測定
- 単純CTでの冠動脈石灰化
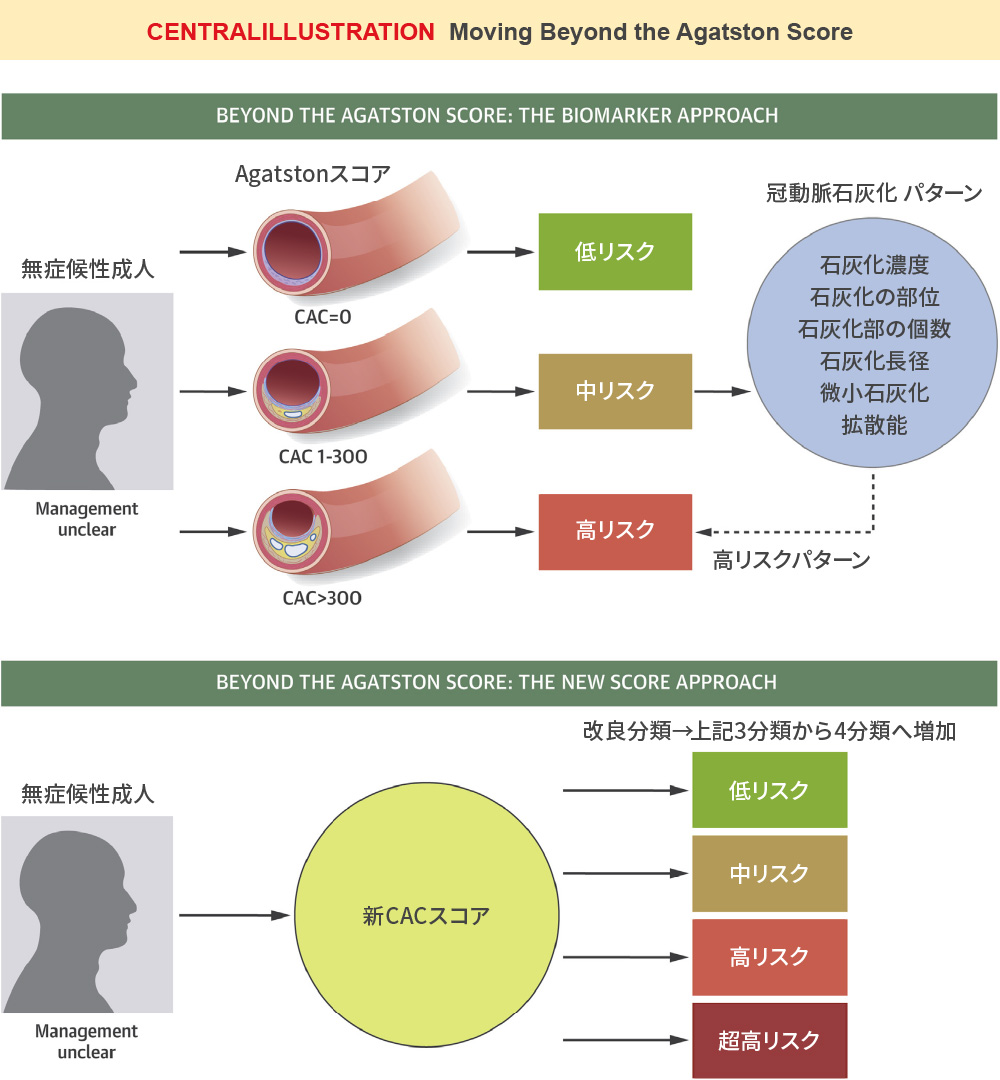
Blaha,et al. J Am Coll Cardiol Img.2017 無症状動脈硬化
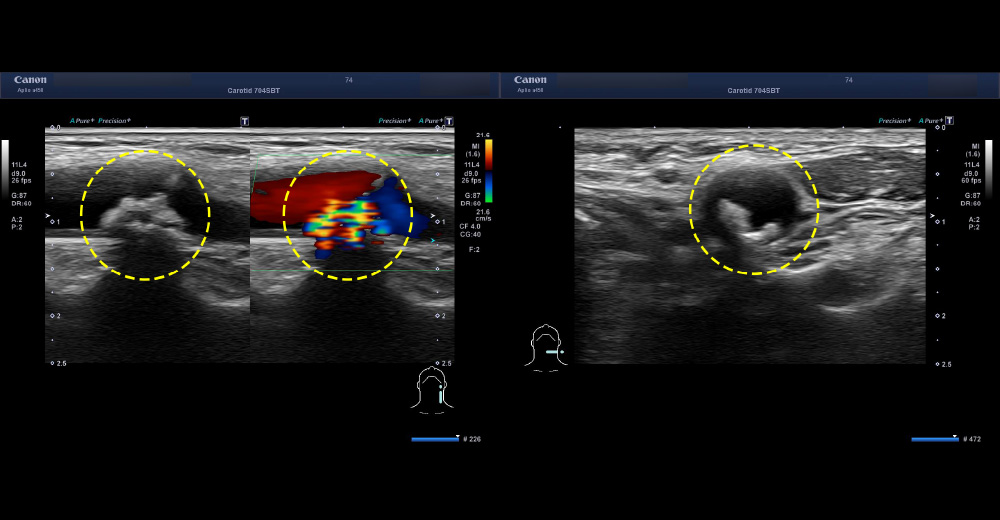
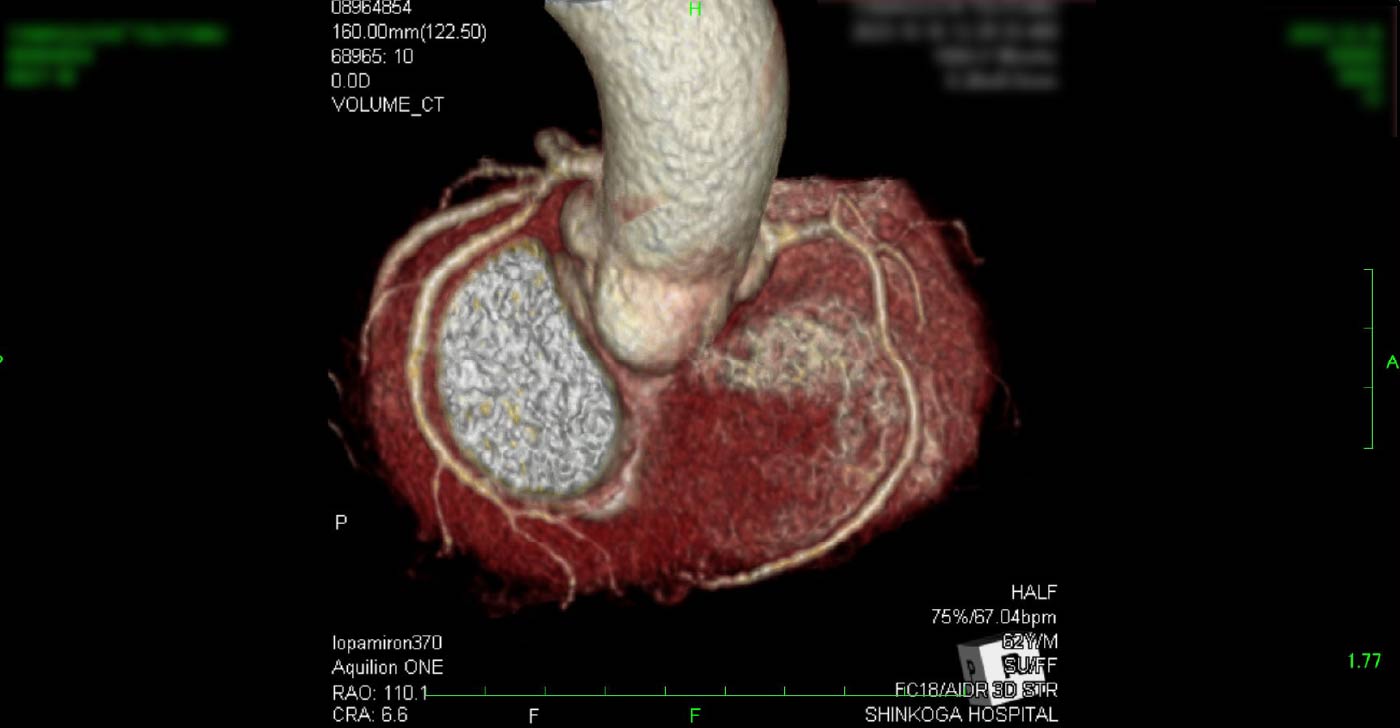
中期 頸動脈エコー 頸動脈狭窄症例 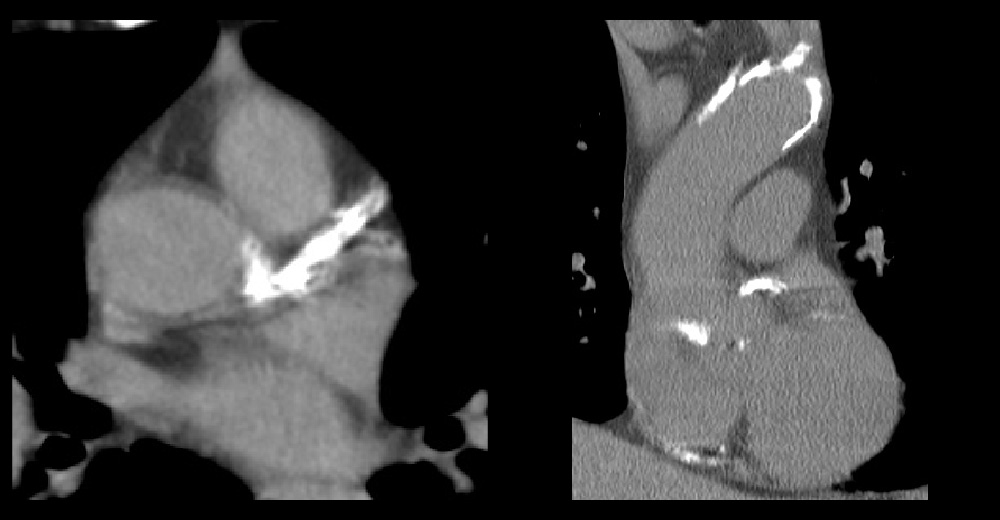
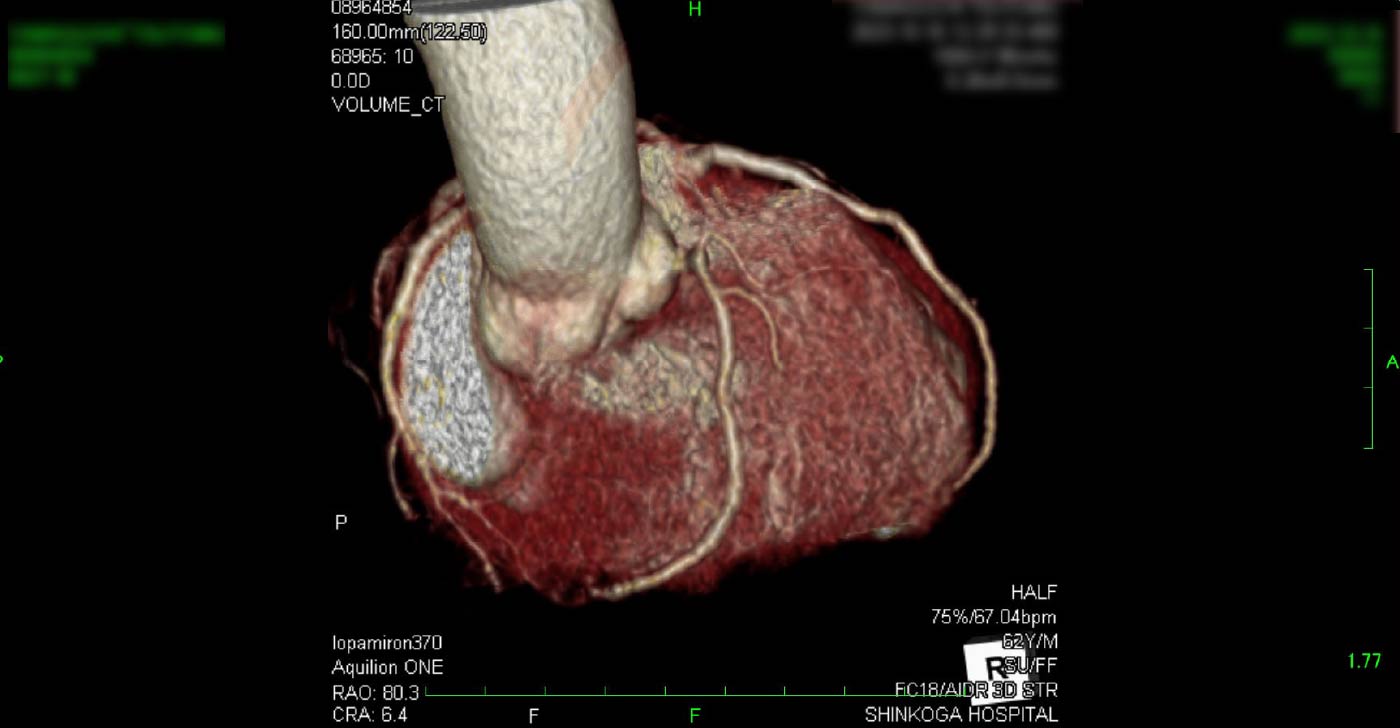
進行期 単純CT 重症心筋虚血症例 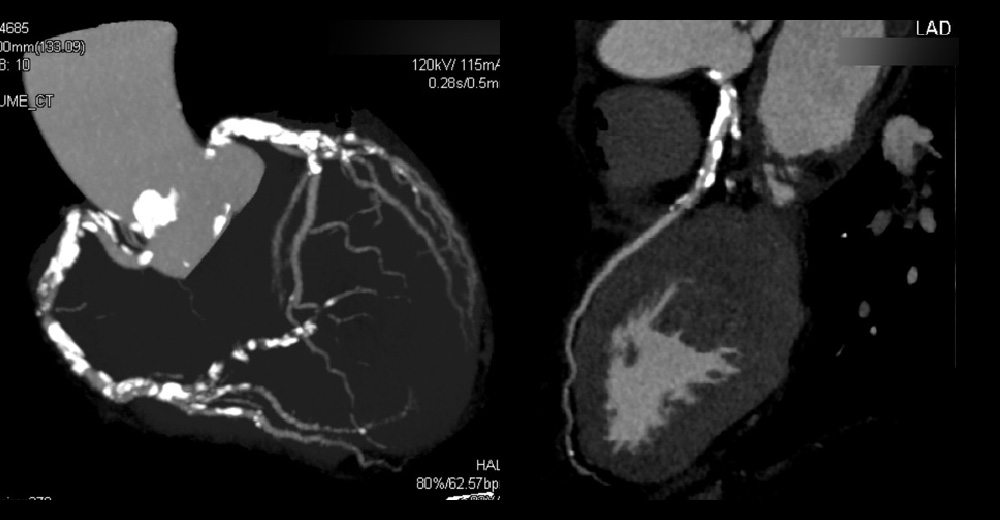
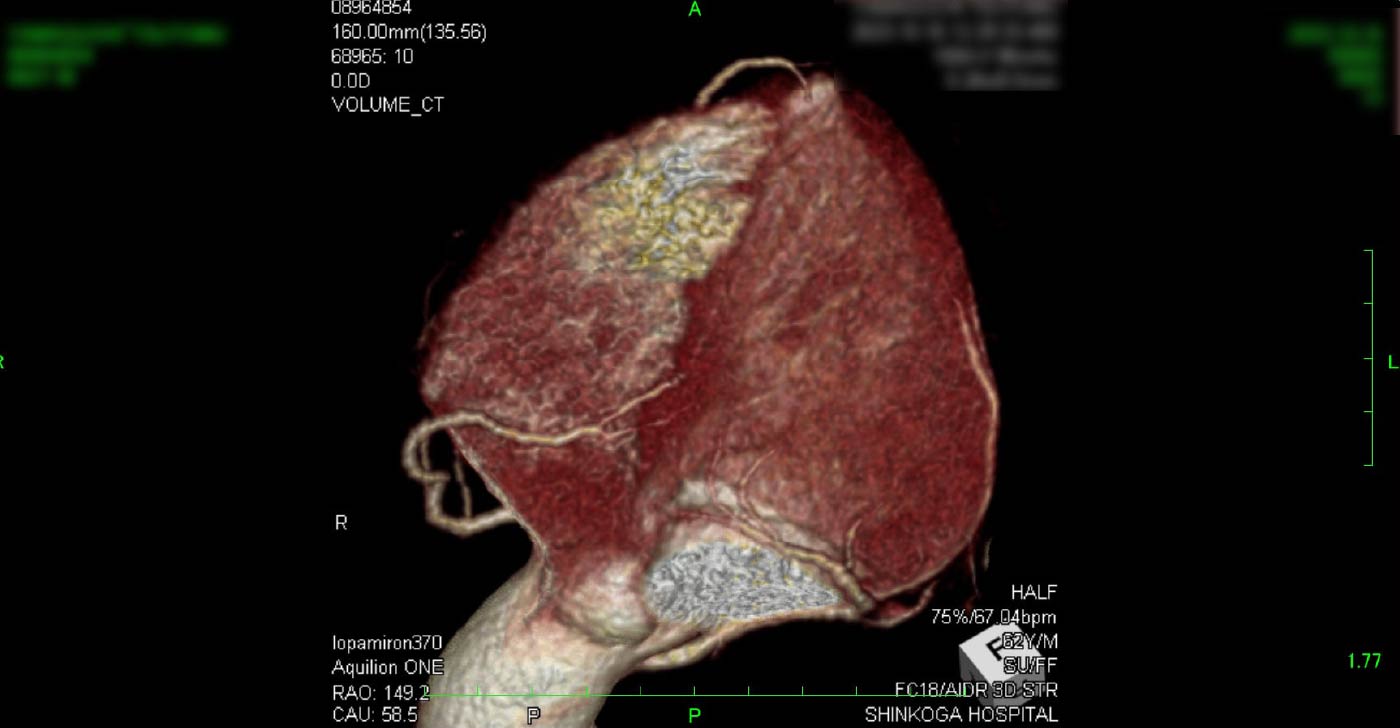
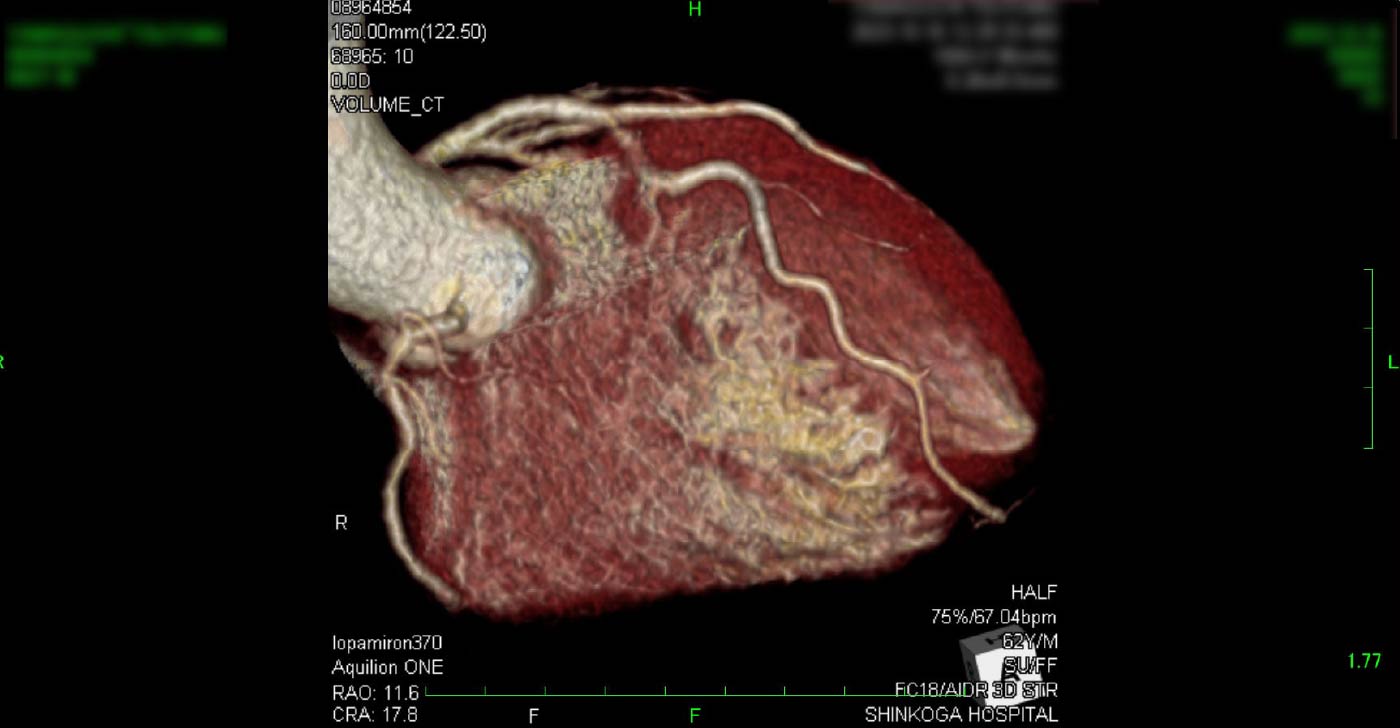
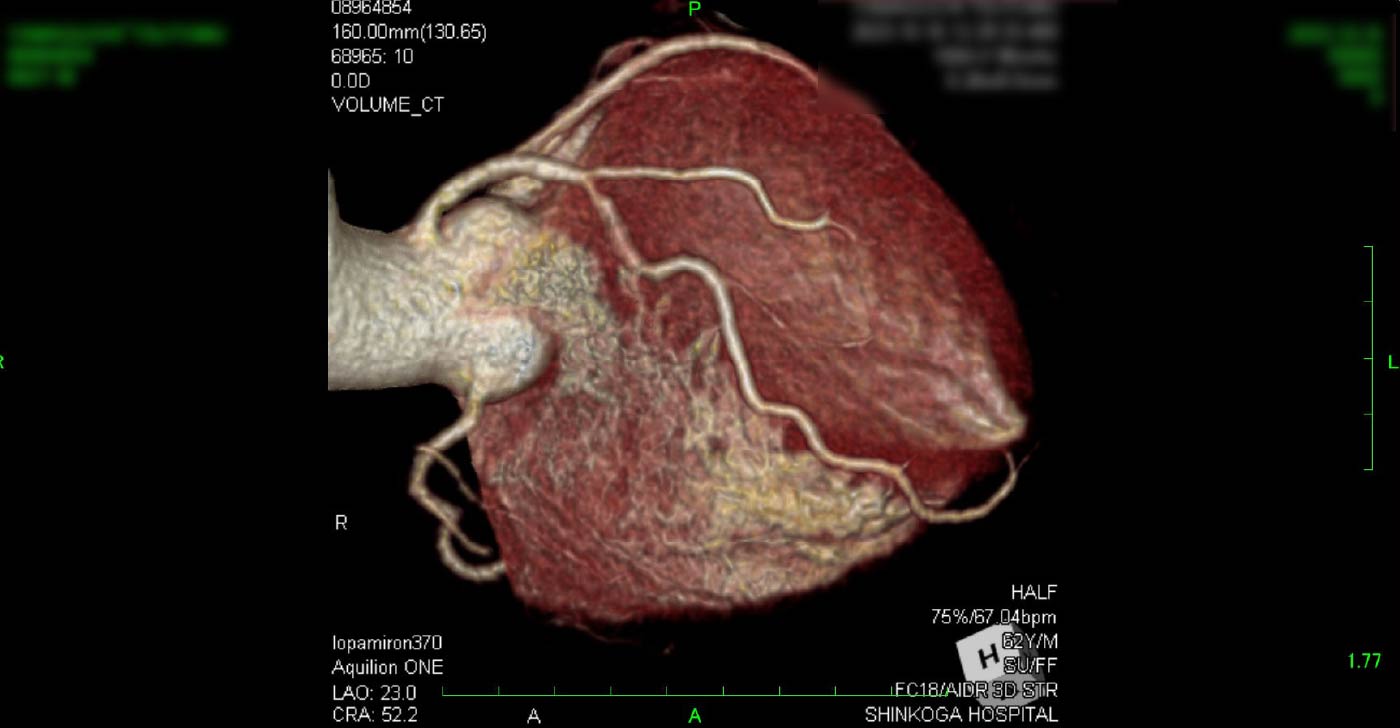
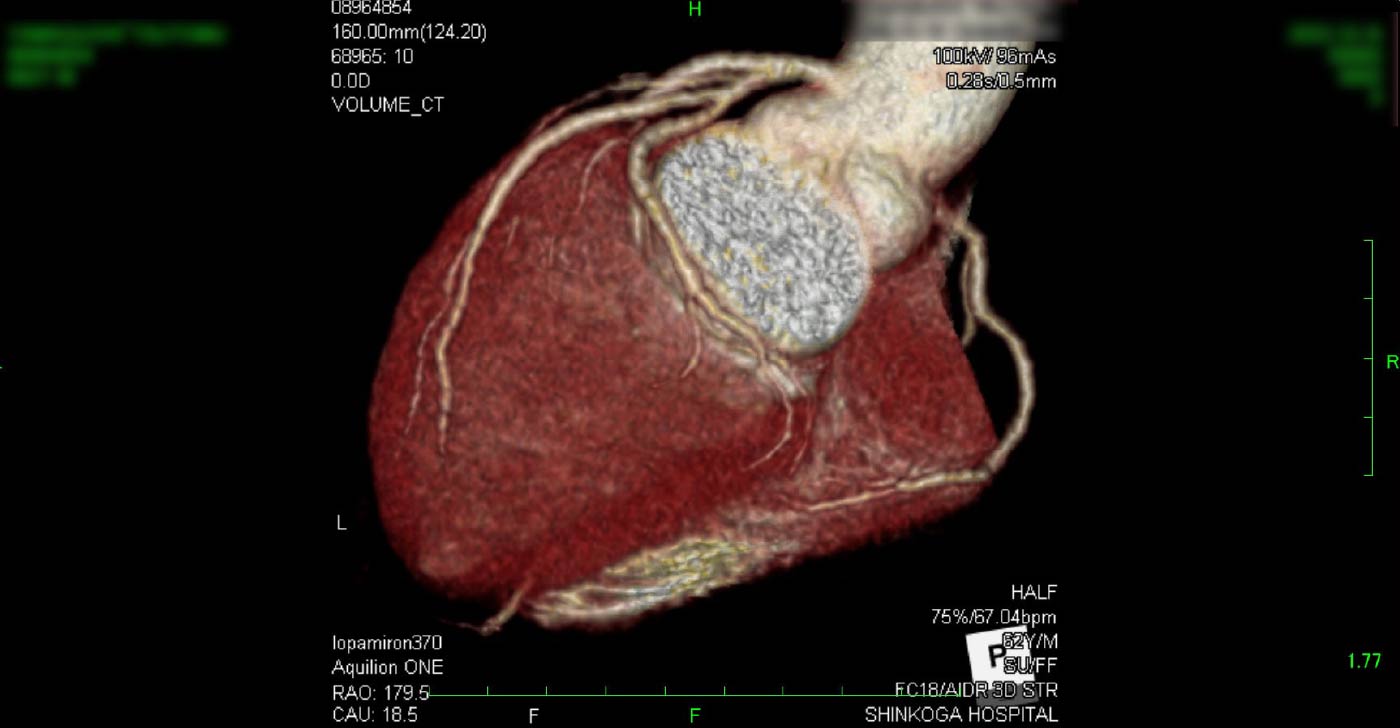
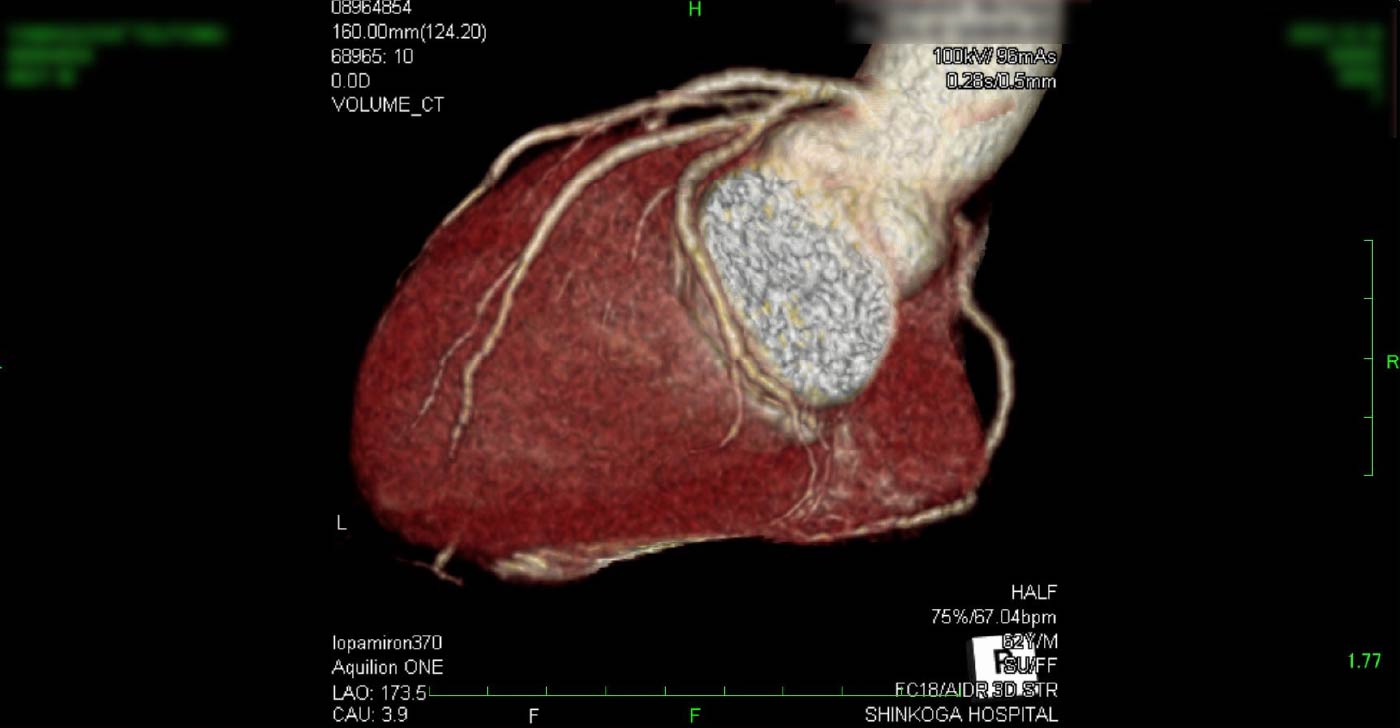
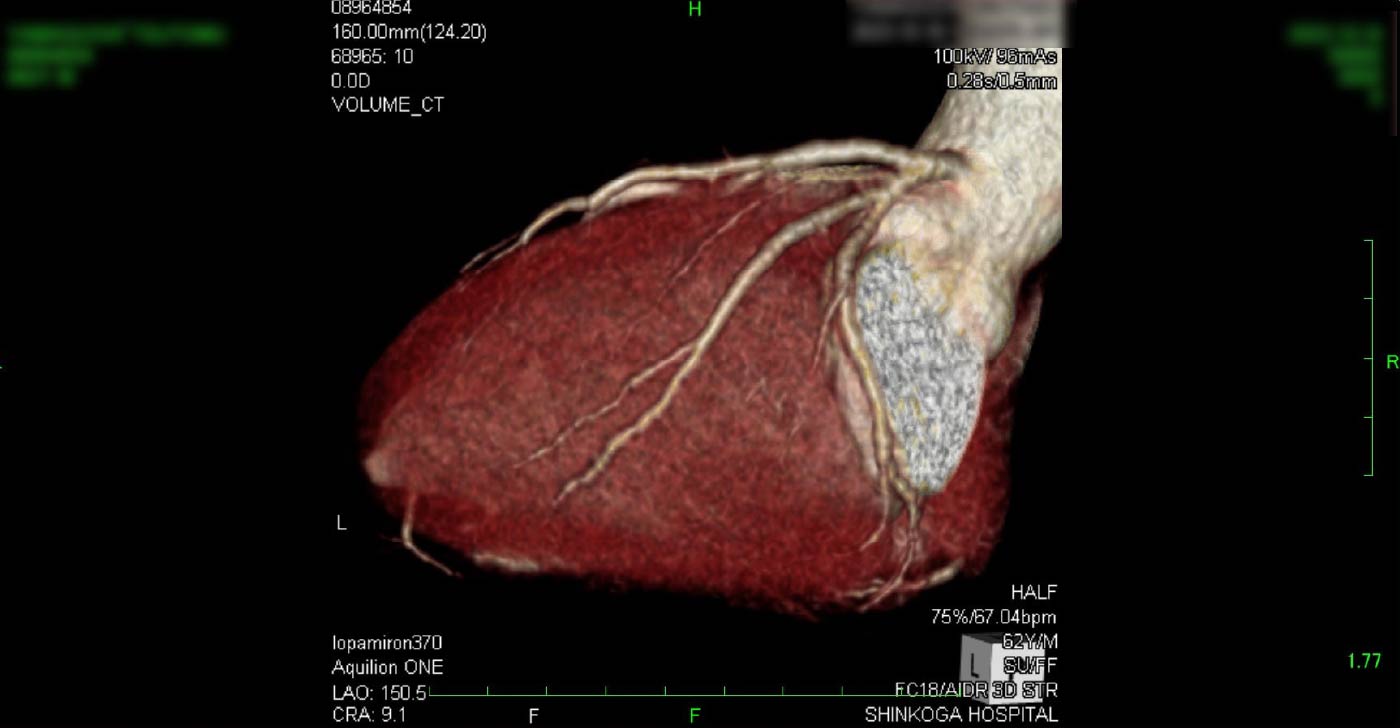
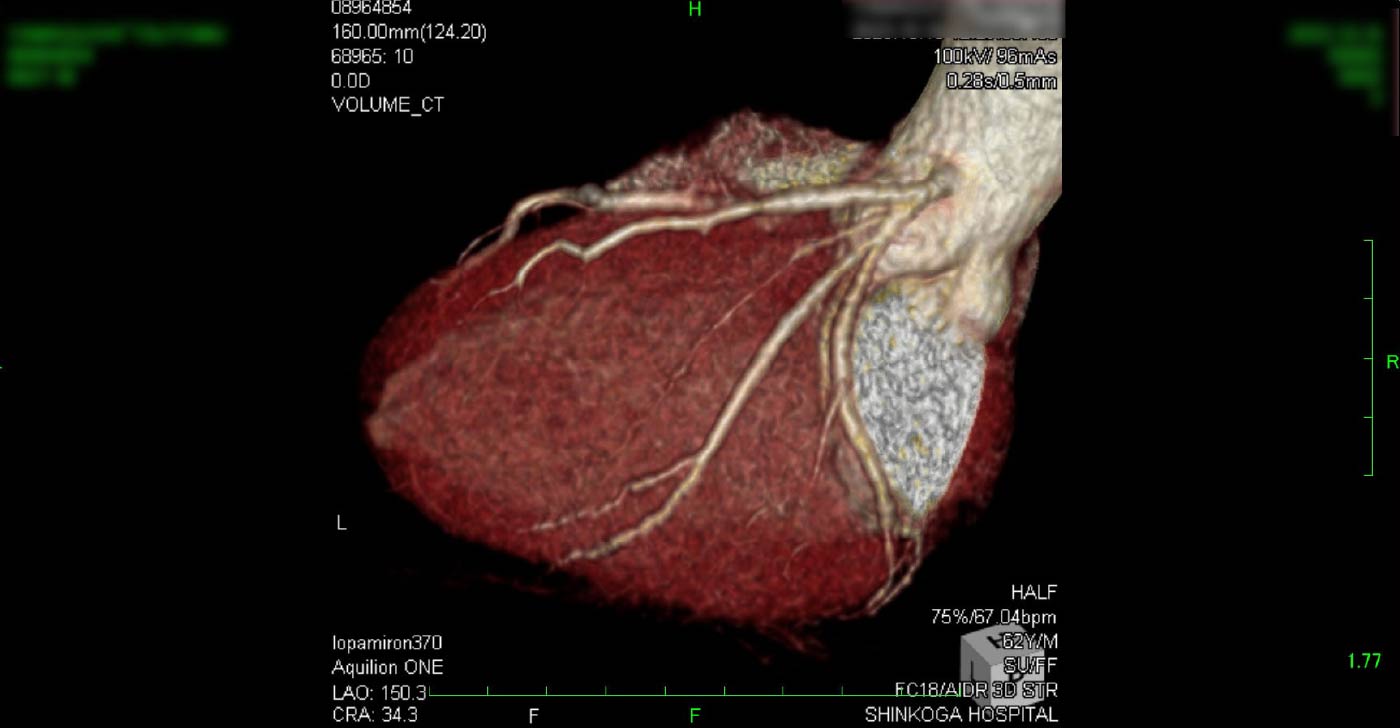
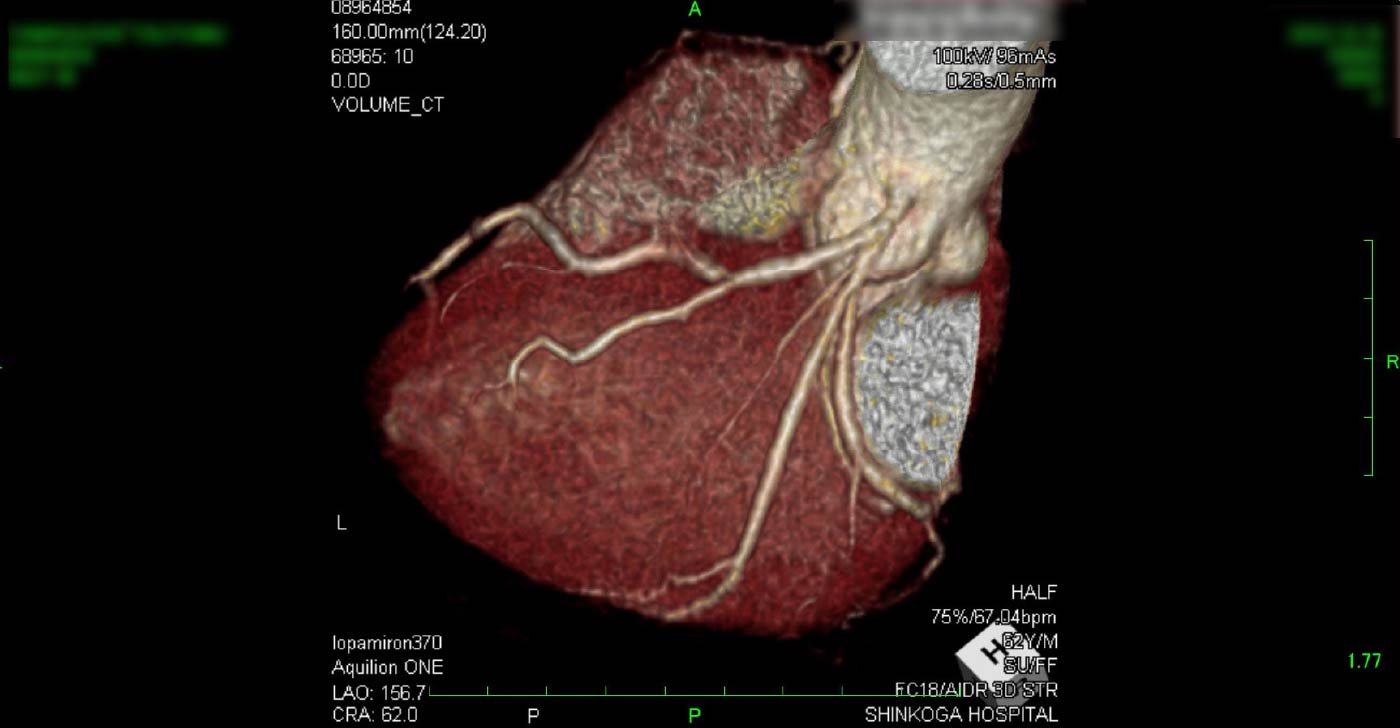
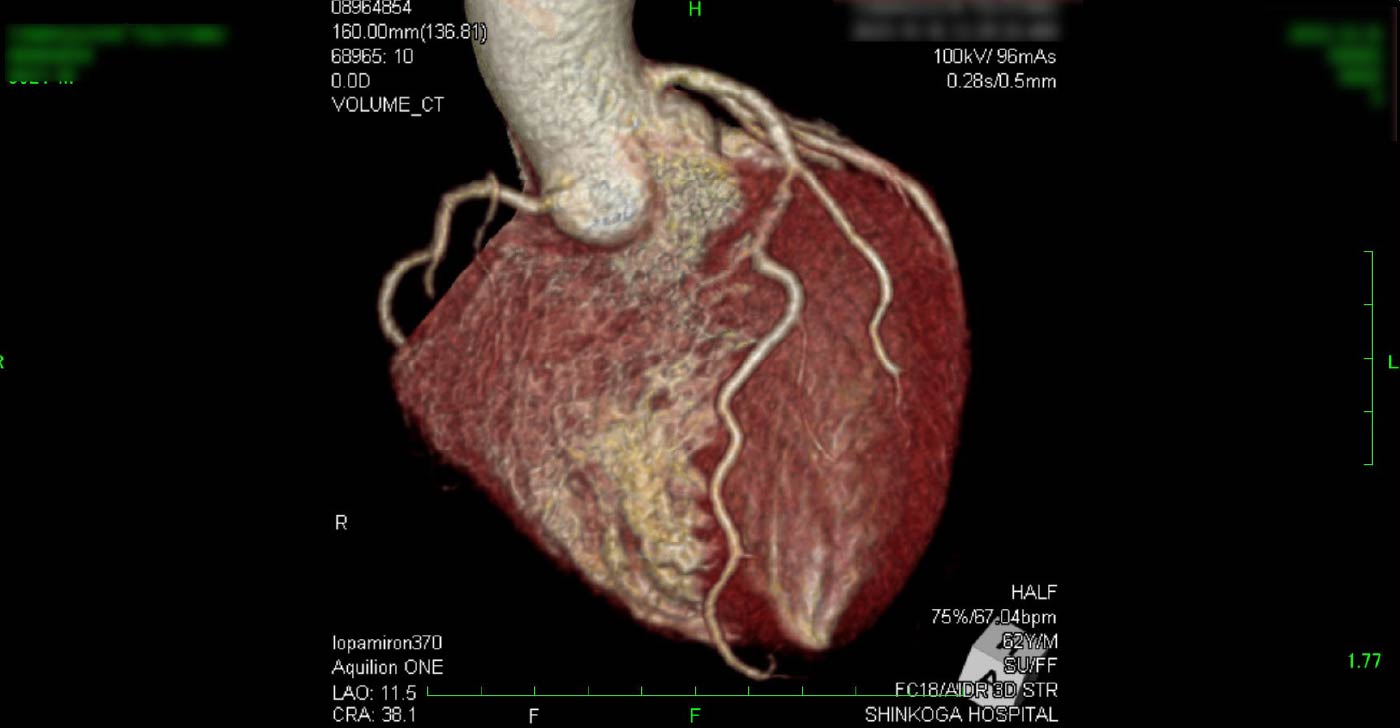
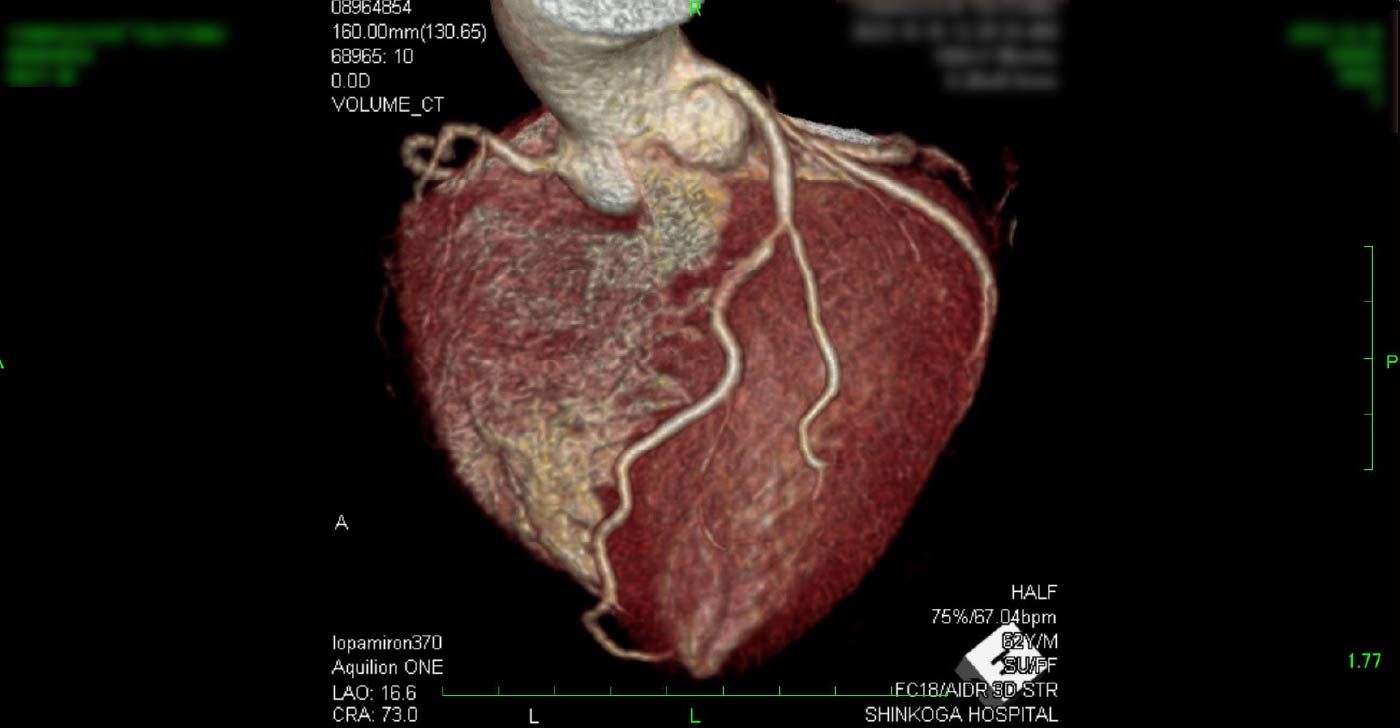
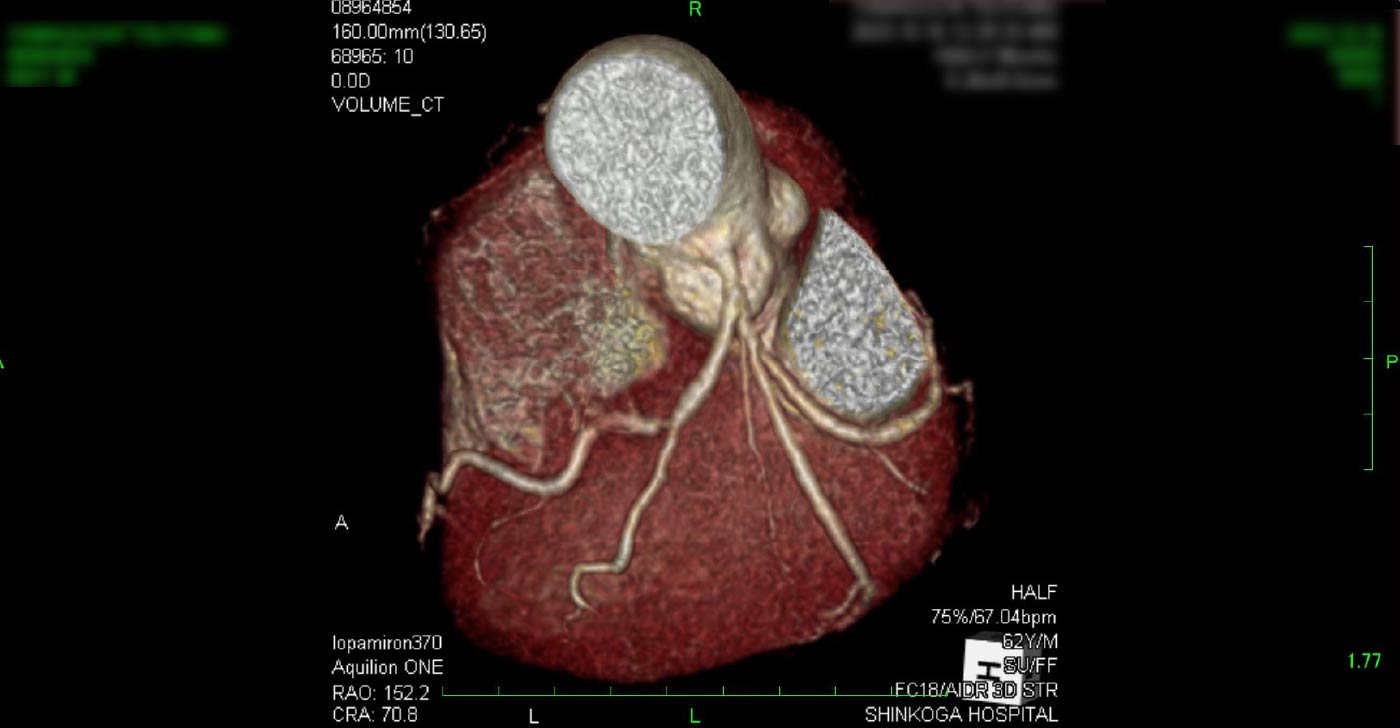
進行期 造影心臓CT 重症心筋虚血症例 冠動脈CT
狭心症を安全に診断あるいは除外する!
→ 連携施設の新古賀病院で速やかに実行可能です。
冠動脈CT(引用:Cannon) 
引用:一般社団法人 日本循環器学会 HPより一部引用 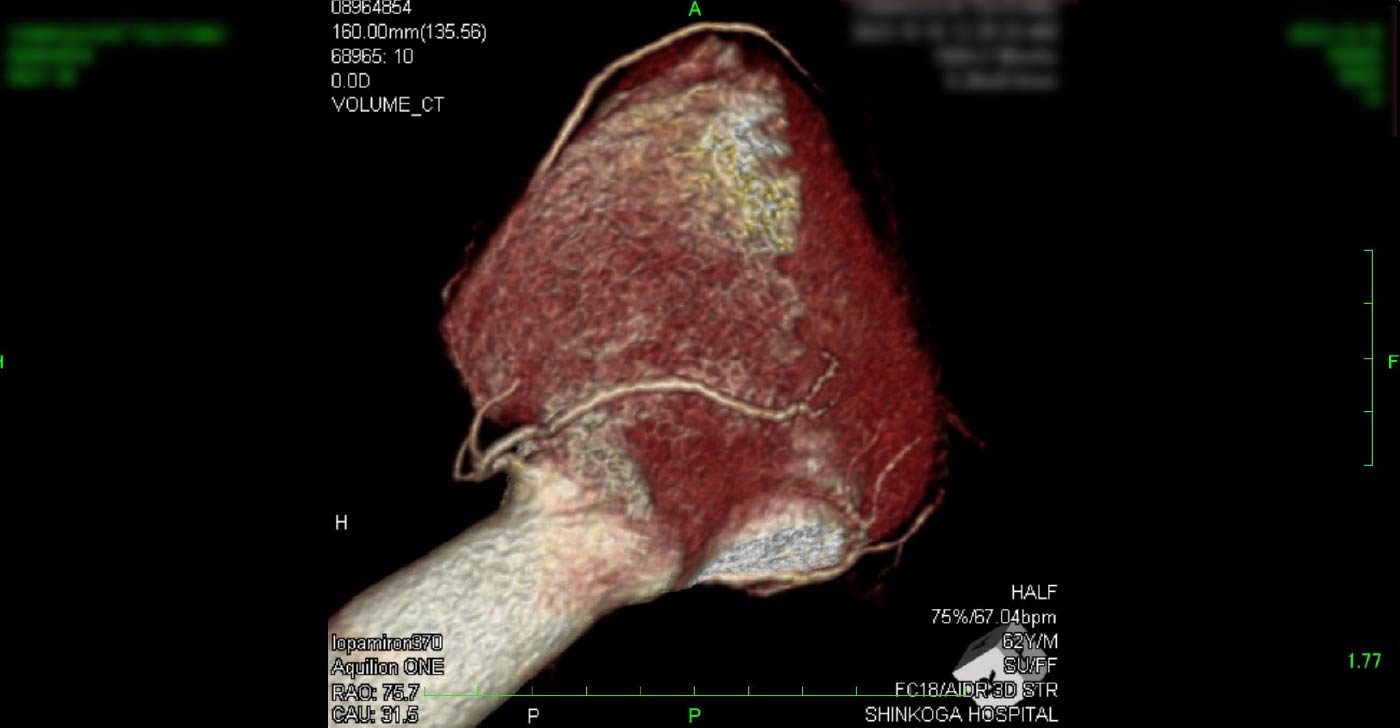
狭心症らしいか?その可能性は?
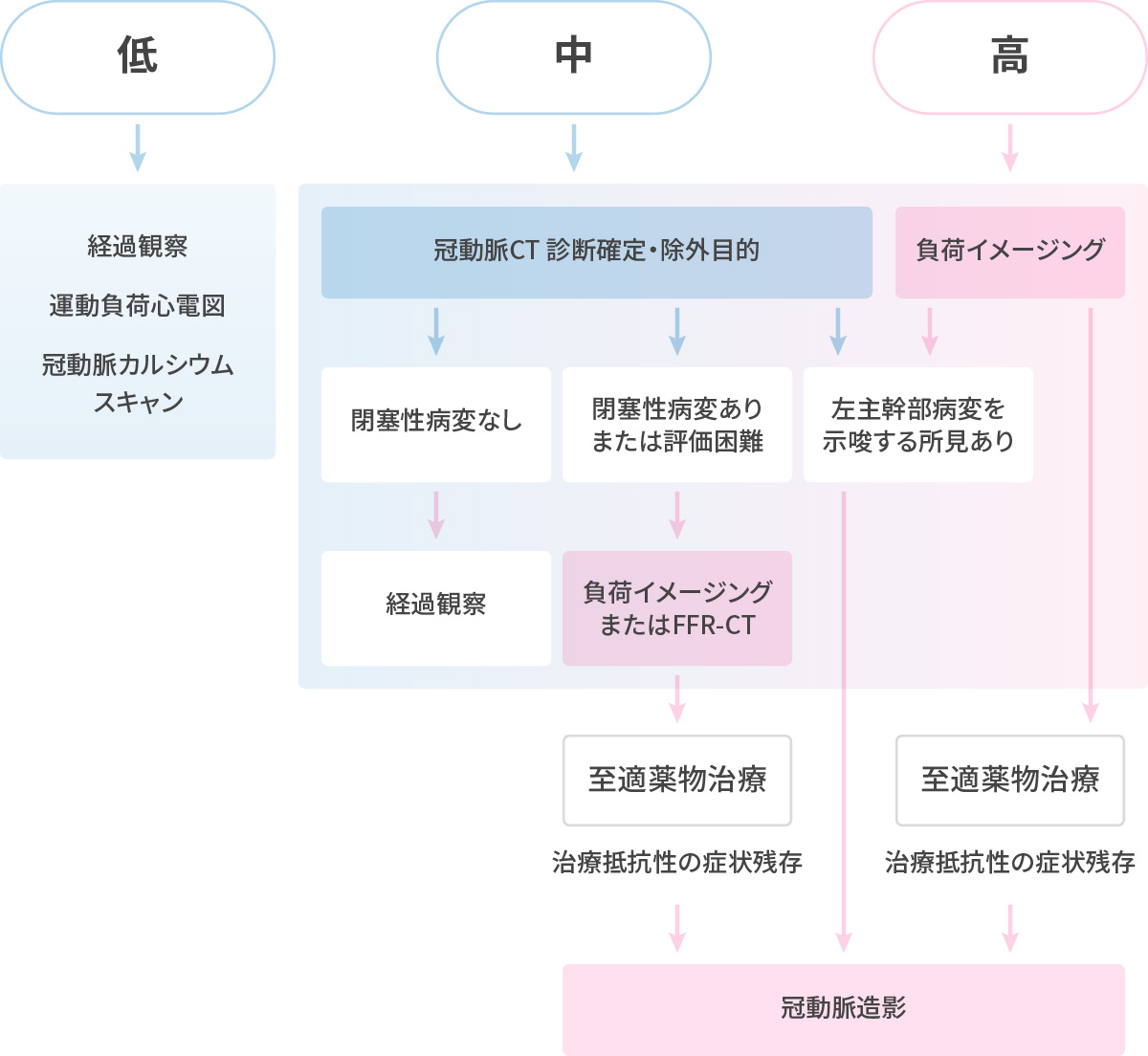
狭心症と診断された、あるいは既に狭心症のステント治療既往がある場合、その後の治療は下記のとおりです。
- 血の塊が出来ないように、血をサラサラにする薬を使う、あるいは心臓の負担を下げるβ遮断薬を使用する。
- 厳格に併存リスクコントロールを行う。コレステロールや血圧を下げる、血糖コントロールを良くする、禁煙する…。etc

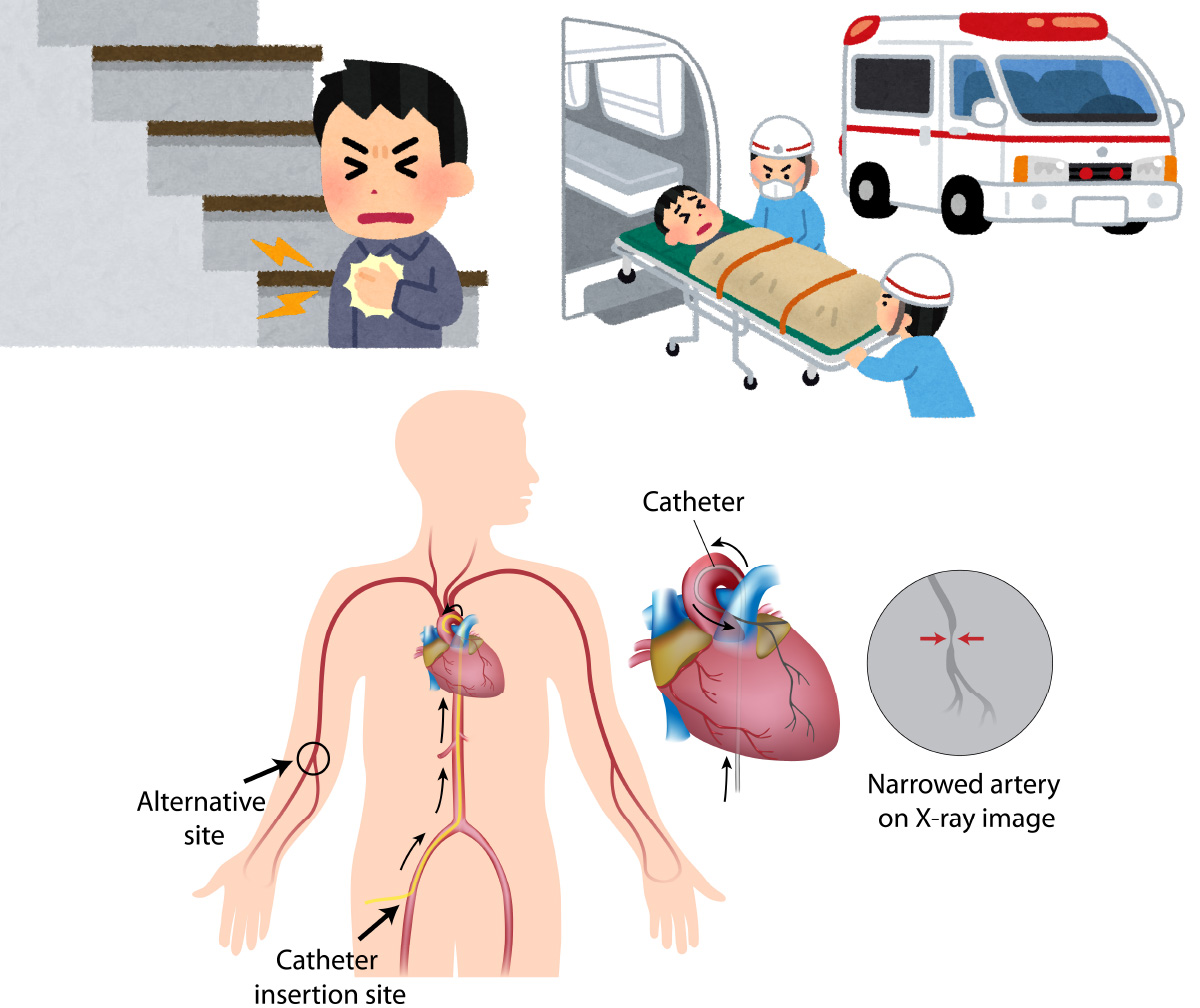
Brian A. at al. J Am Coll Cardiol 2018 緊急度の高い、急性冠症候群や急性心筋梗塞では、手術可能施設に転送して緊急カテーテル手術となります。
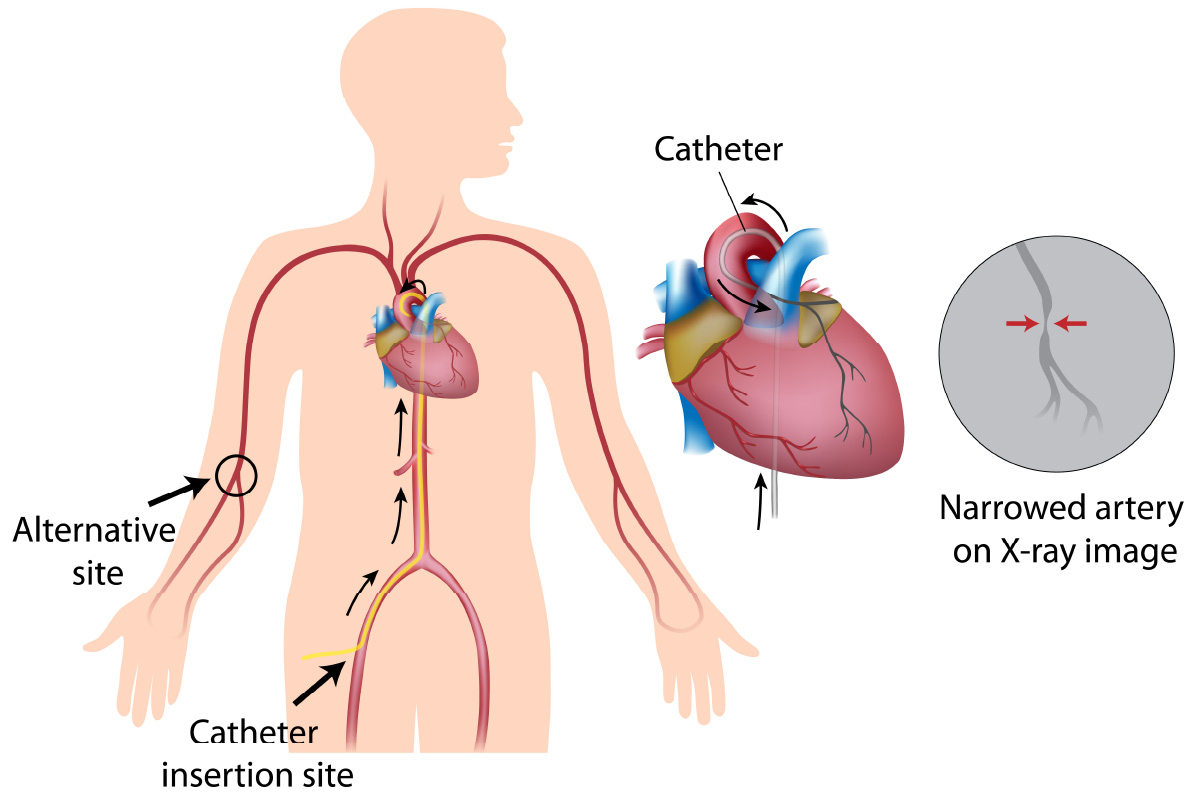
心臓カテーテル HBR基準
血をサラサラにする薬の投与スケジュール
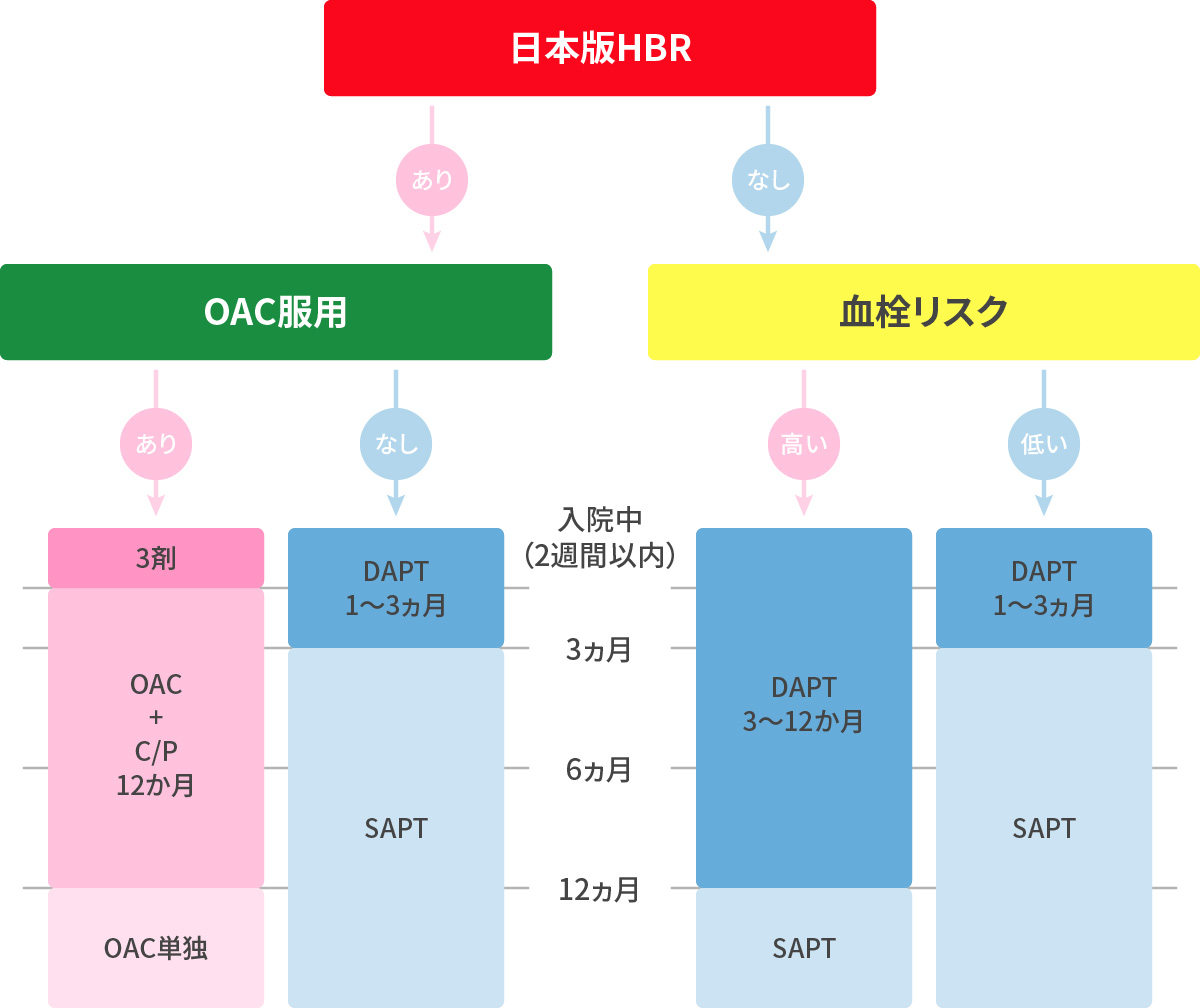
HBR:High Bleeding Risk 高出血リスク
OAC:Oral AntiCoagulant 経口抗凝固薬
C/P:Clopidogrel/Prasugrel クロピトグレル/プラスグレル
DAPT:Dual AntiPlatelet Therapy 抗血小板薬2剤併用療法
SAPT:Single AntiPlatelet Therapy抗血小板薬単剤療法 - 安定狭心症
- 心不全
-
心不全とはなにか
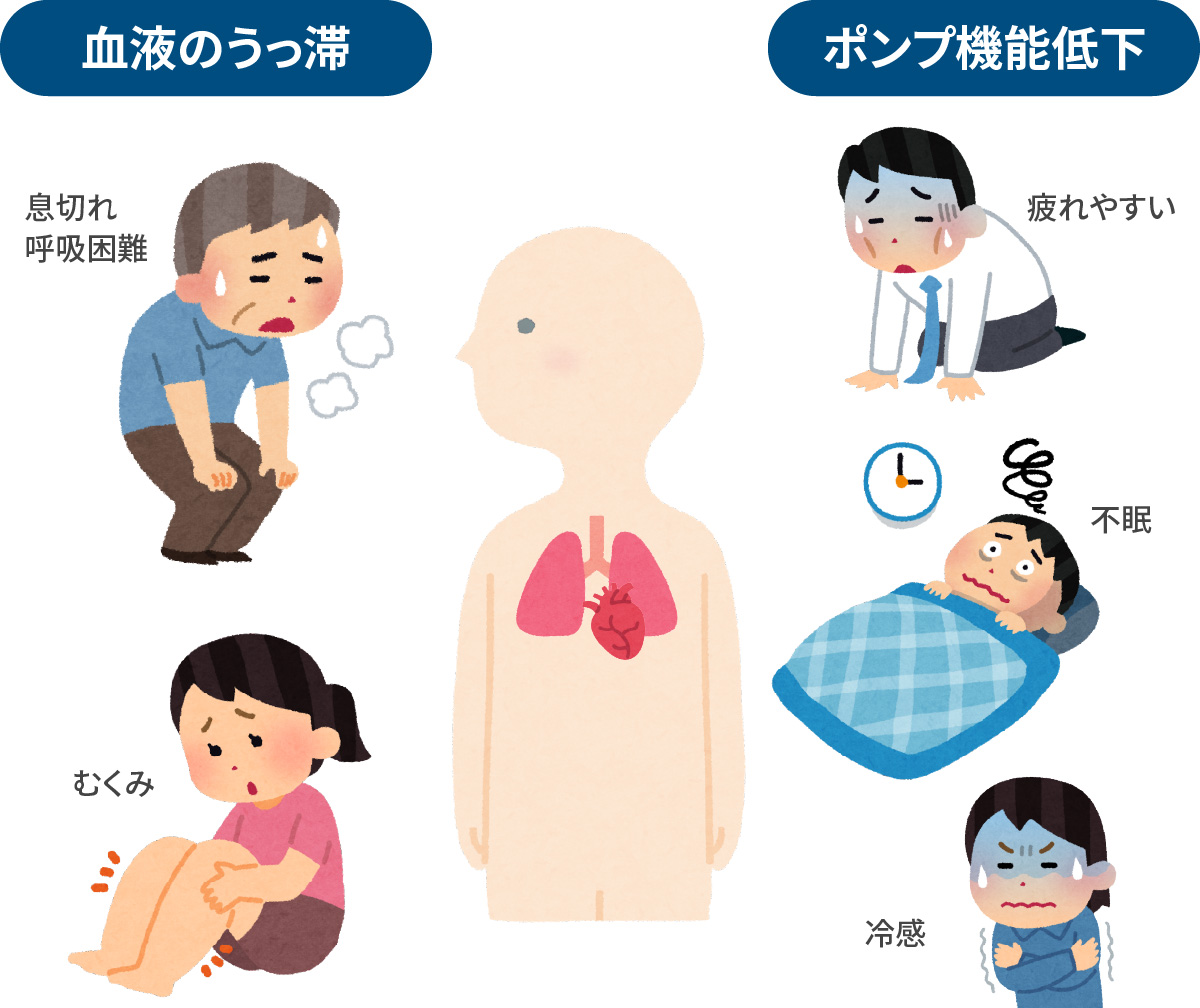
心不全とは、心臓の働きが不十分となったために、“息苦しさ”や“むくみ”がでる状態のことをいいます。
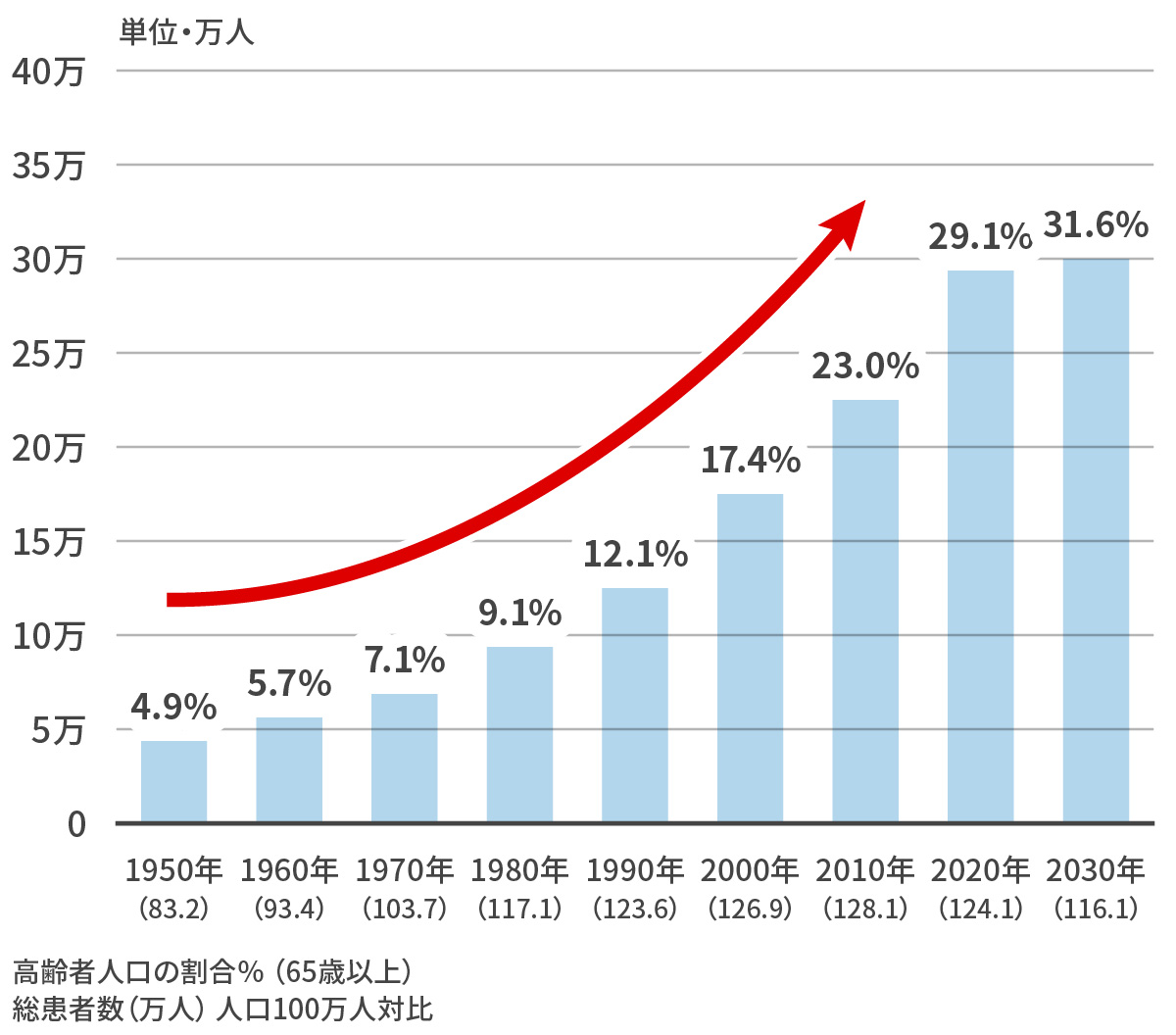
全国の患者数は、今後も増加し、2030年には約120万人に至ると推測されています。我が国における新規心不全発症数推移
2025年 → 新規心不全は、約37万人発症!
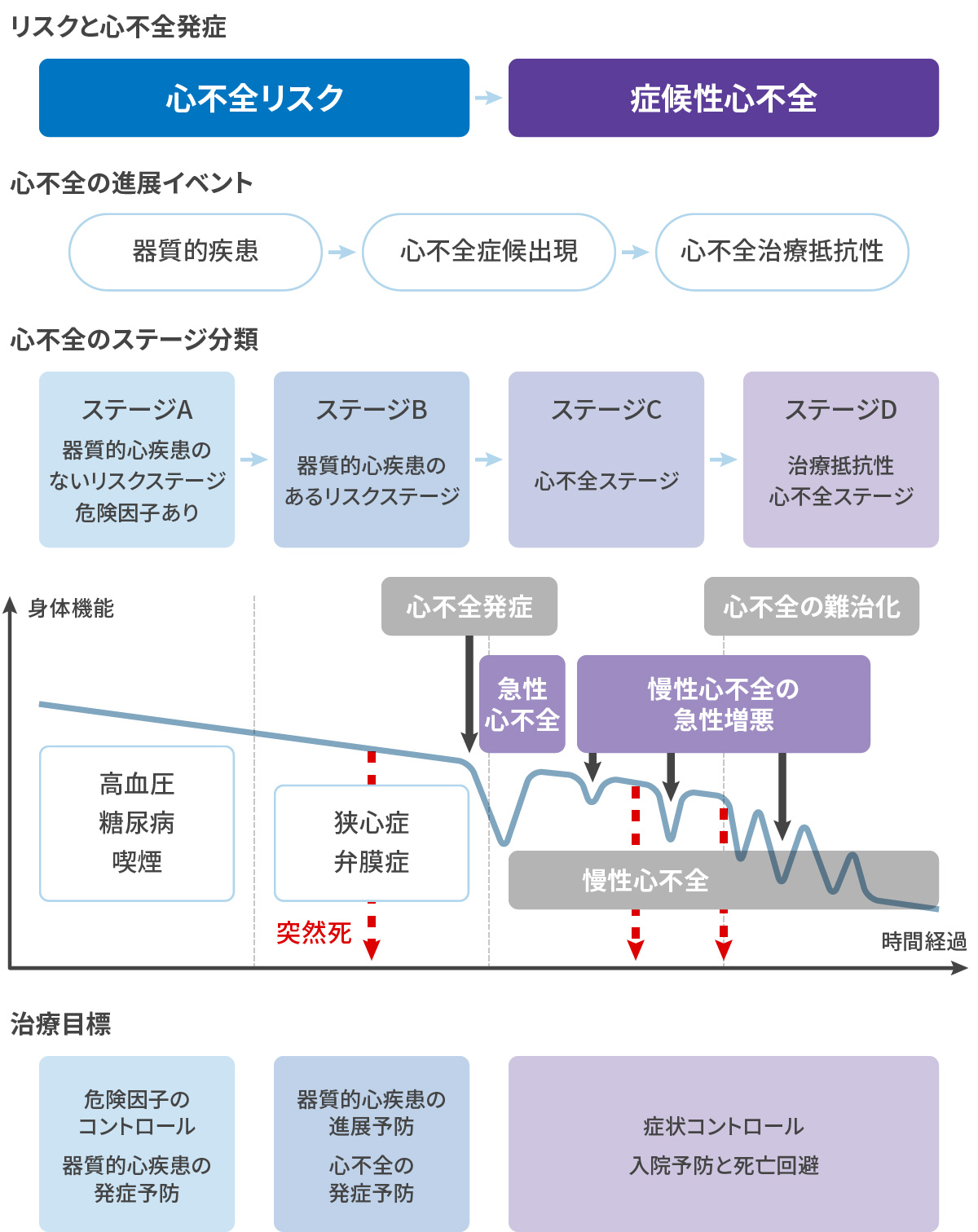
Shimokawa H.Eur J Heart Fail.2015;17 心不全とそのリスクの進展ステージ
増加し続ける心不全への対策が急務です。
①早期発見(症状)
- 体重増加や浮腫増加
- 血圧・脈拍・酸素化の悪化
- 胸部X線における心拡大・NT pro BNP値増大

②リスクコントロールと治療
- 高血圧や糖尿病などのリスクコントロール、減塩・禁煙・節酒
- 薬剤の最適化
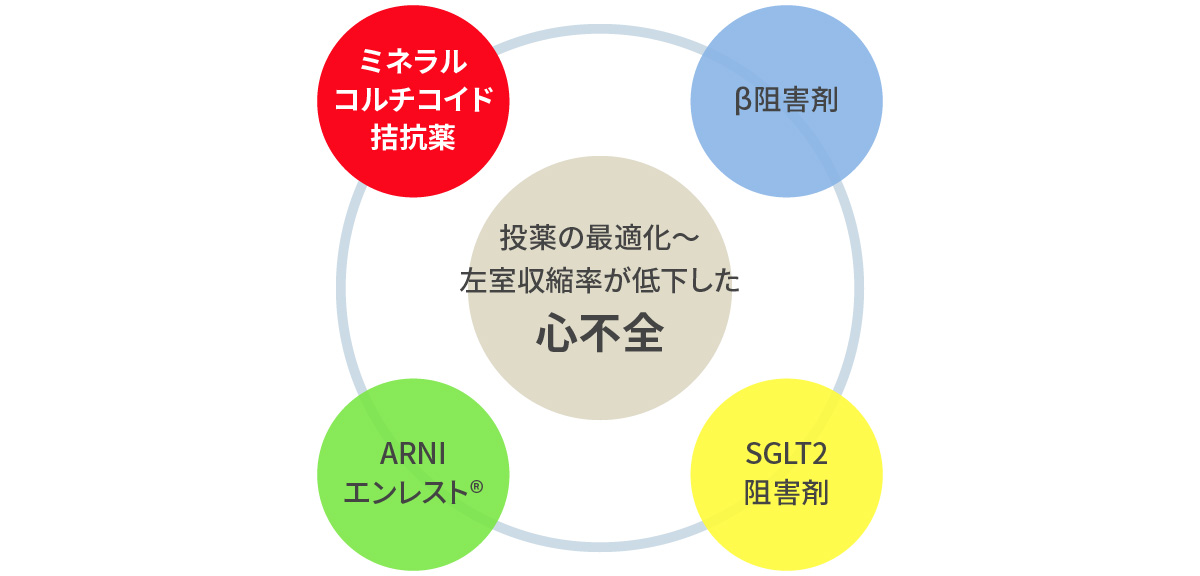
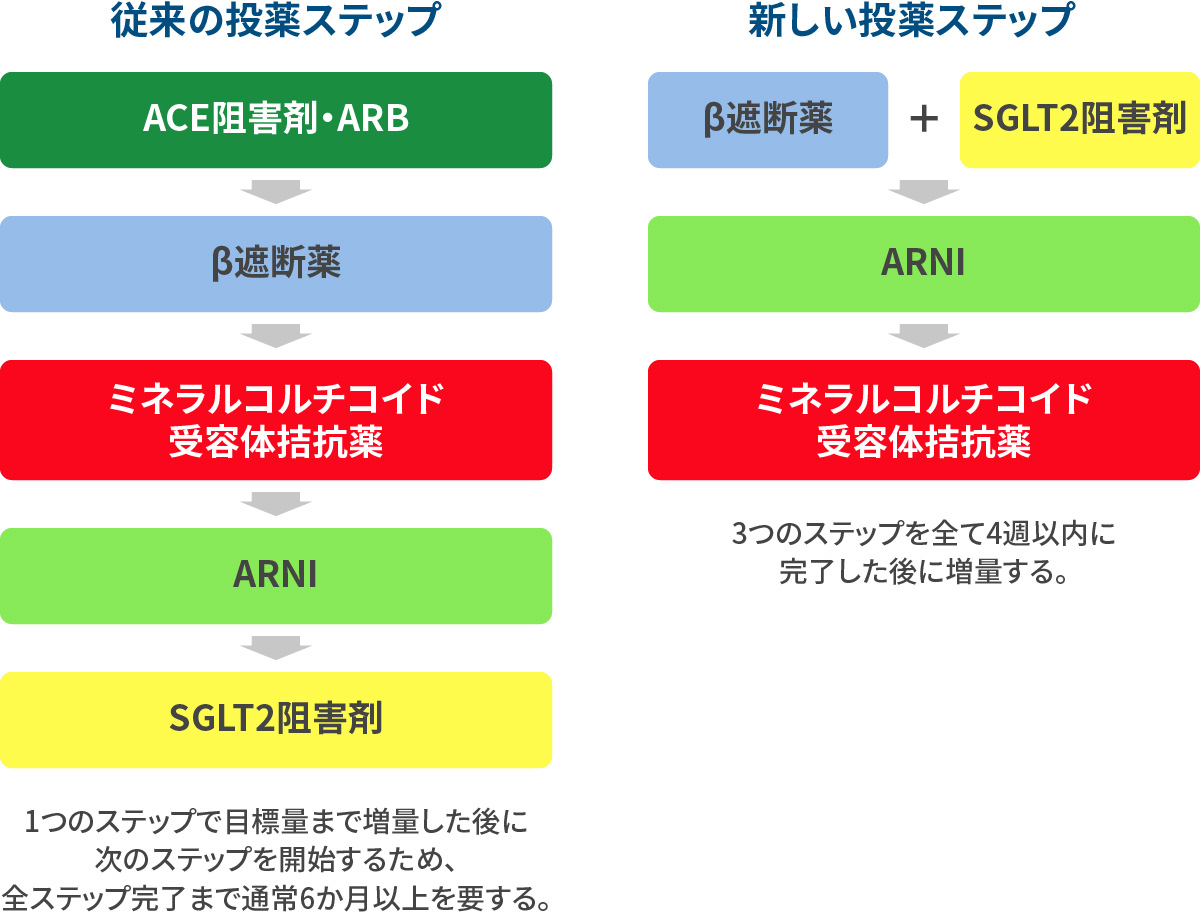
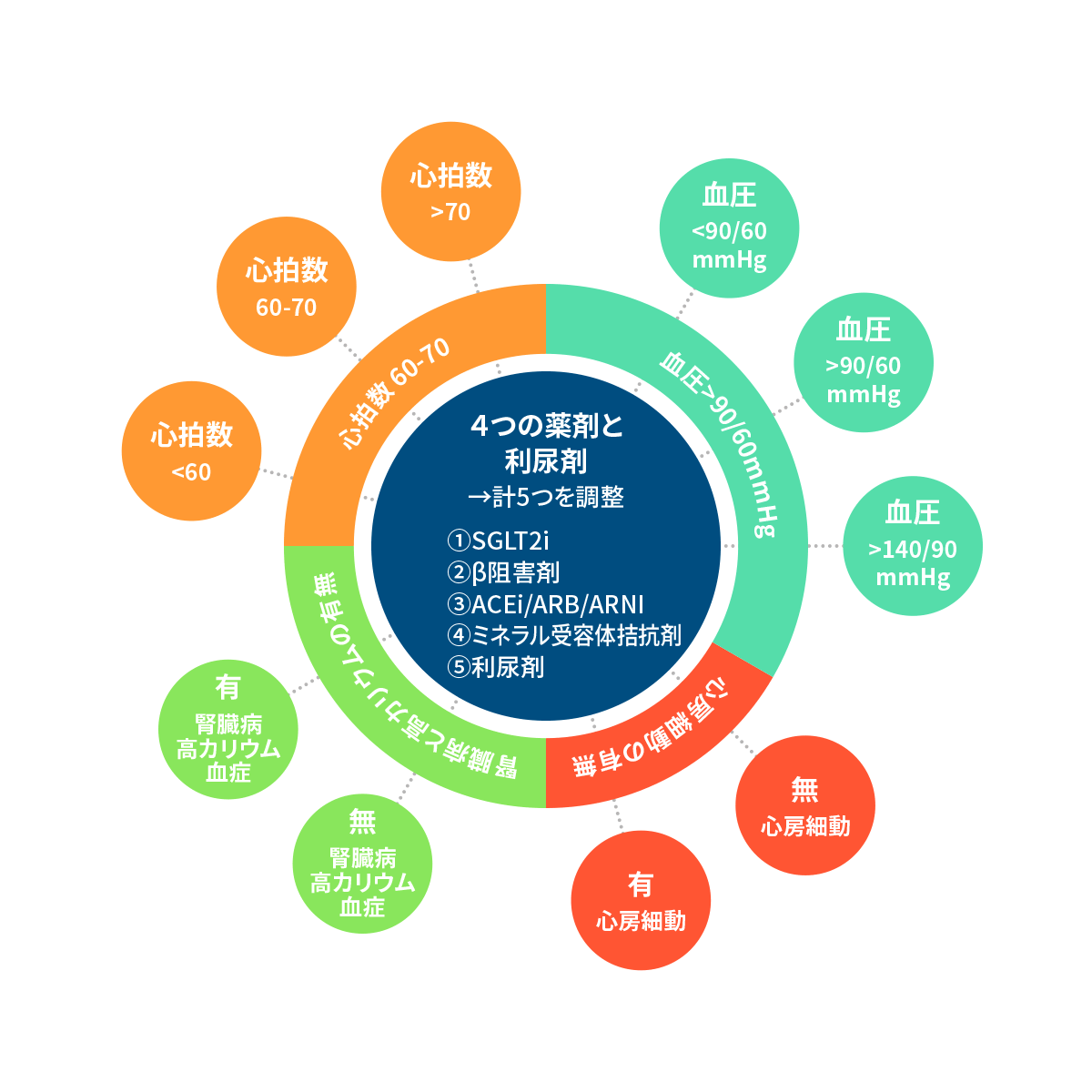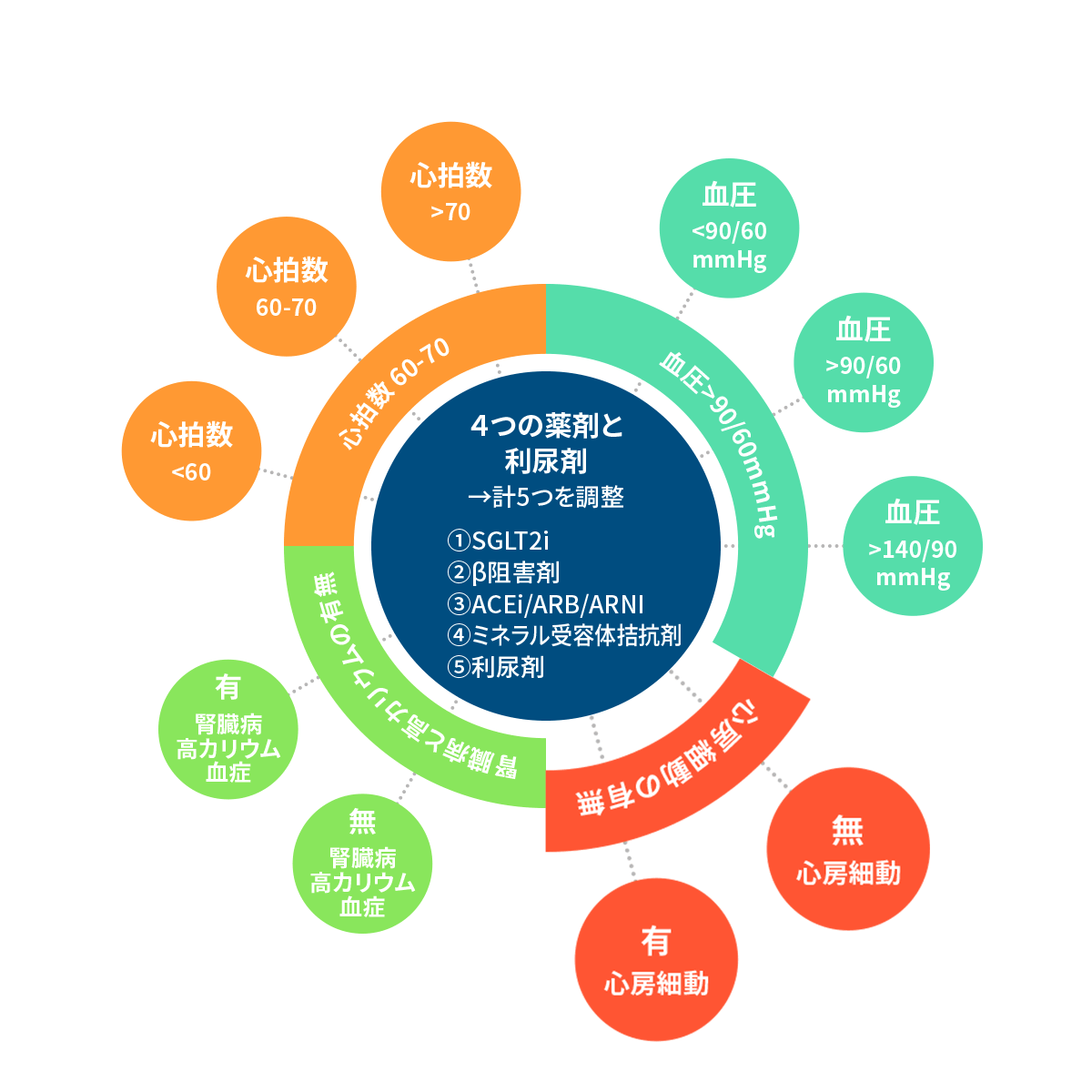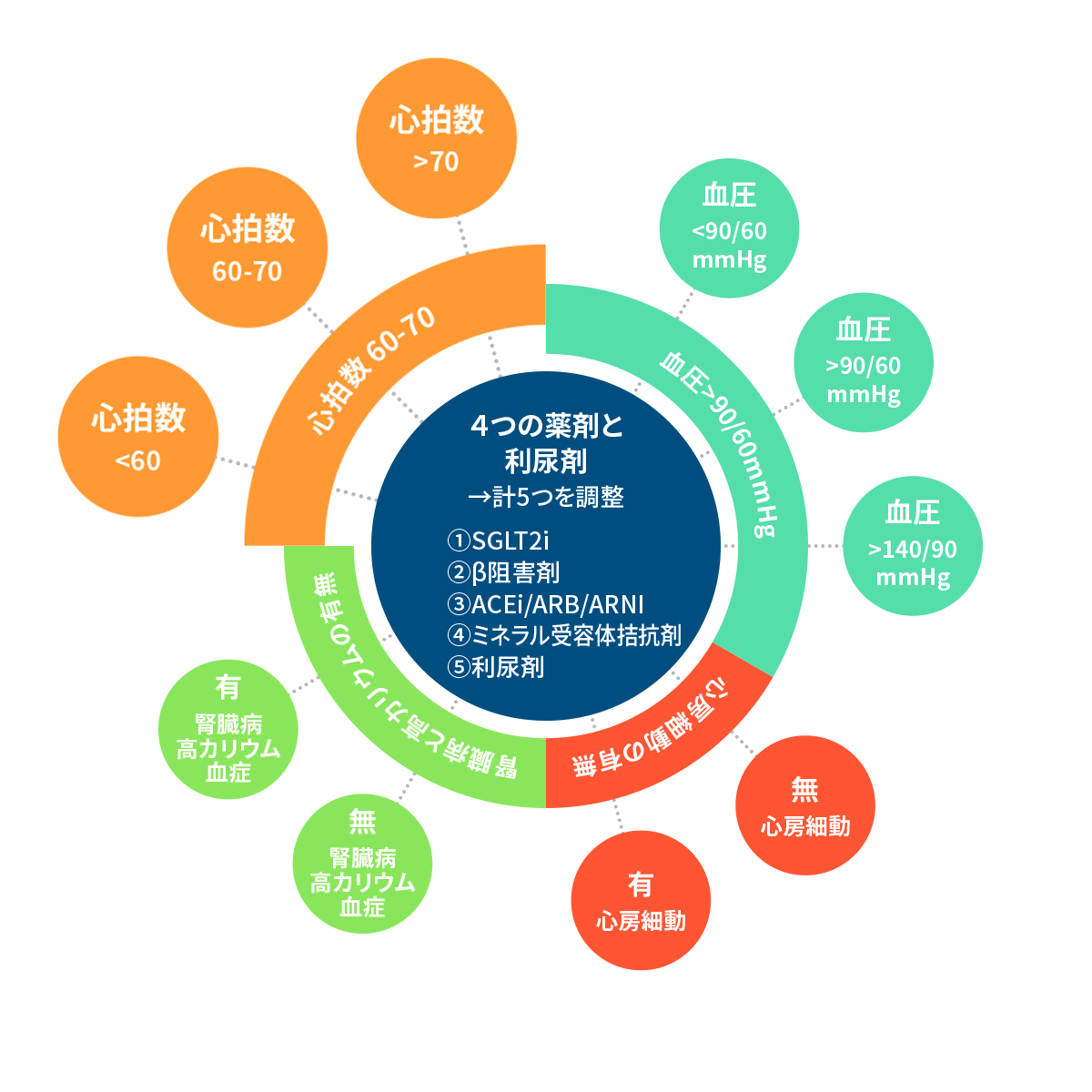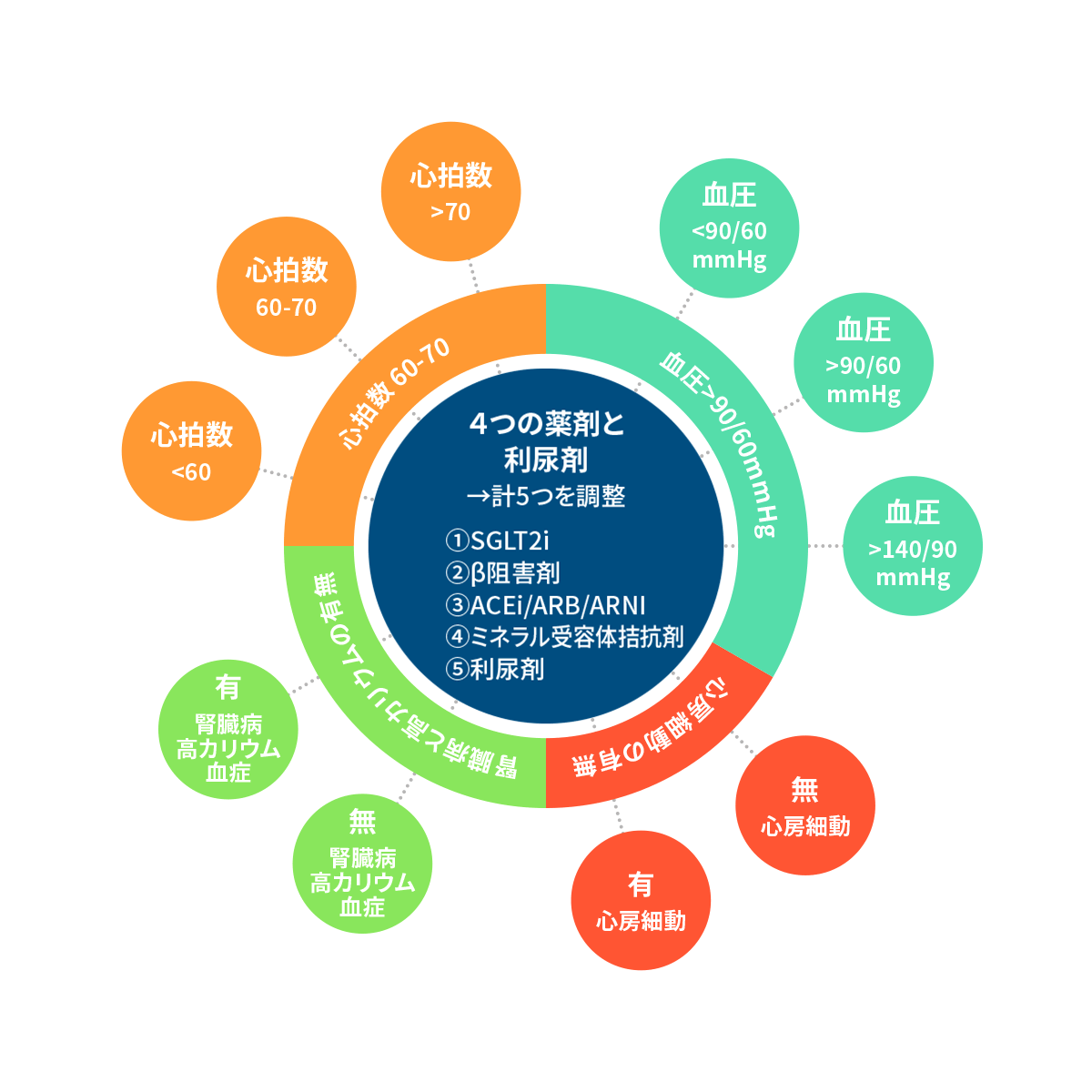
McMurray JJV:Circulation 2021 主役となる四つの薬剤
- 血圧
- 心拍数
- 心房細動の有無
- 腎臓病・高カリウム血症
4つの項目の分析して、投薬を調整する。
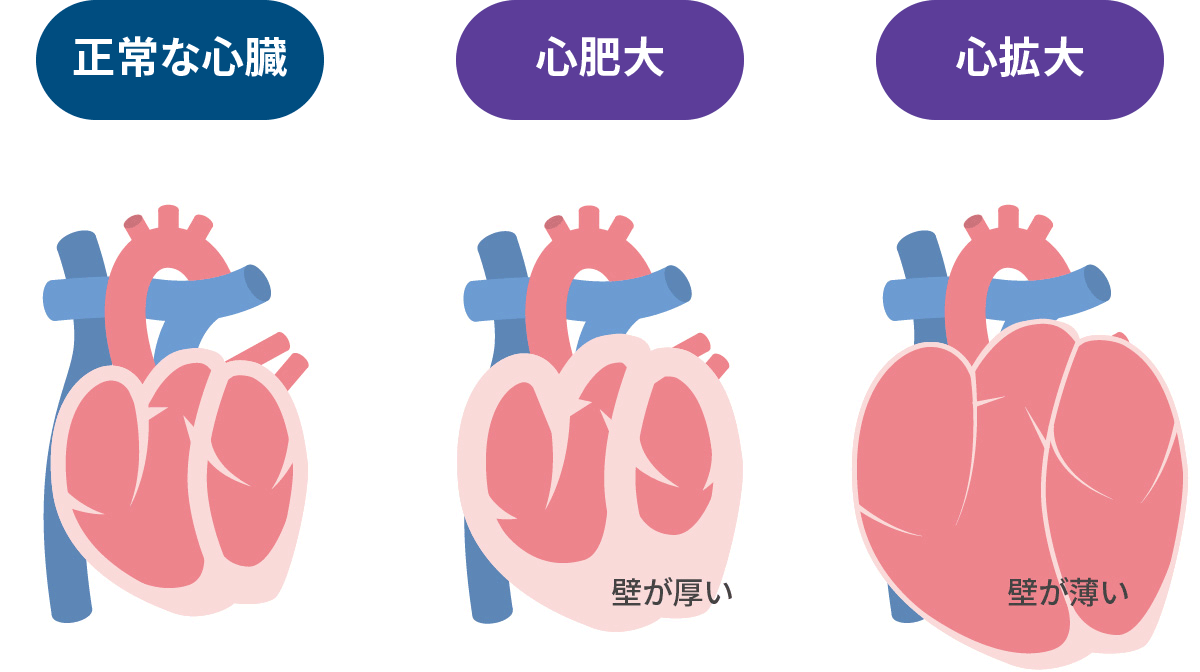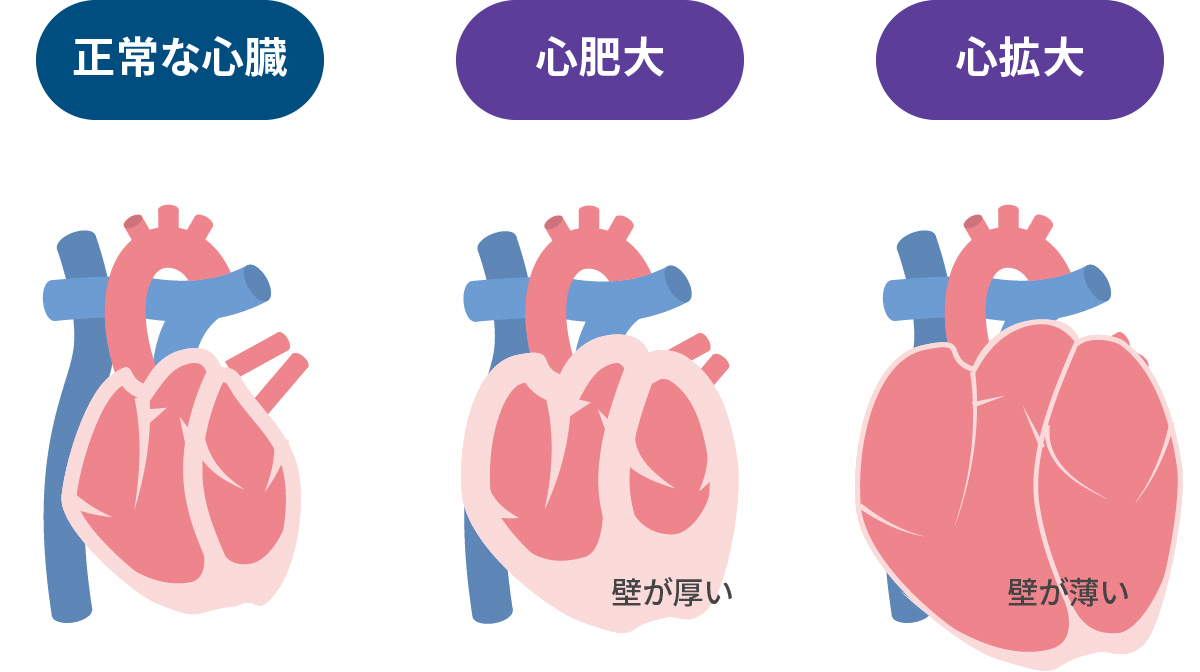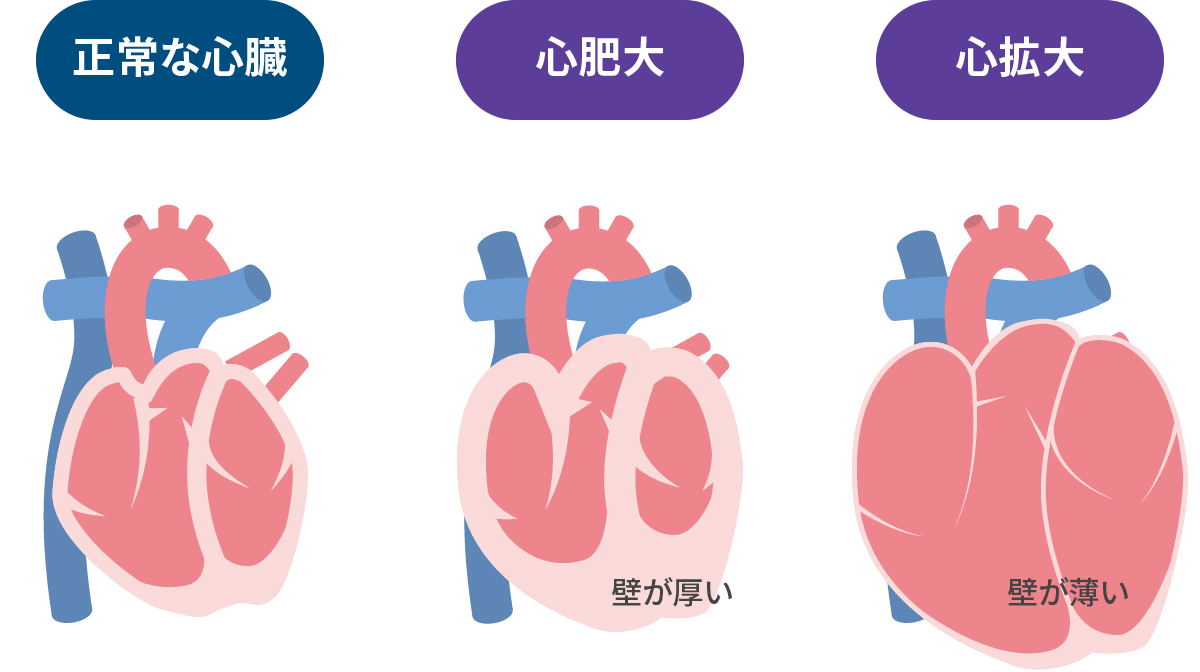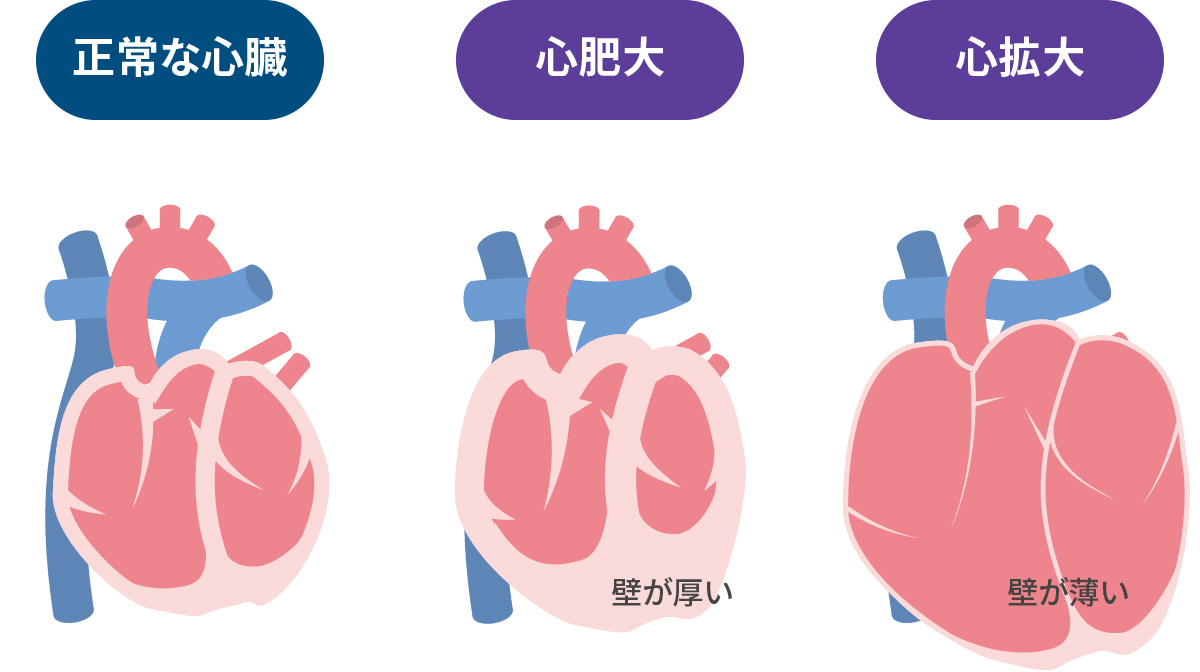
Eur.J.Heart Fail 2021 心臓の状心不全は、機能低下で大きく2パターンに分類されます。
- 収縮力↓(+拡張能↓) → 動きが悪いか?
- 拡張能↓ → 硬いか?
心不全の結果として、心臓の壁が厚くなるか?心臓そのものが大きくなるか?となります。心臓エコーによる評価が重要です。
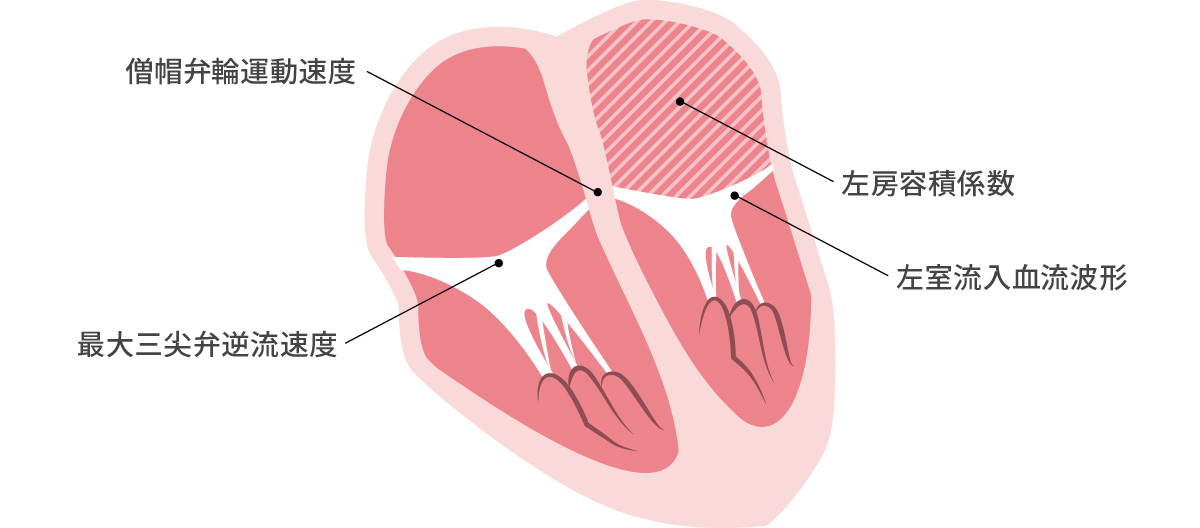
拡張能を評価する5項目
- 左室流入血流波形 E. A. E/A
- 僧帽弁輪運動速度 e′
- 平均E/e′
- 左房容積係数
- 最大三尖弁逆流速度
拡張能評価の流れ
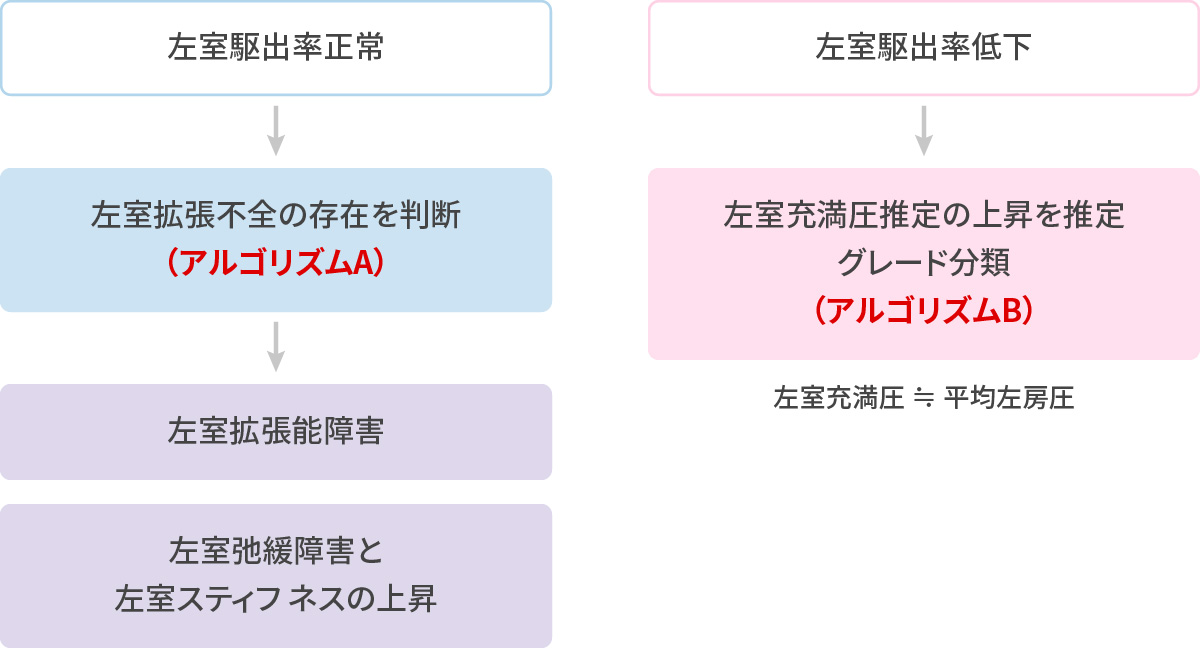
左室拡張不全 存在判断のアルゴリズム

Nagueh, SF et al:J Am Soc Echocardiogr 29: 277-314, 2016 左室充満圧推定のアルゴリズム
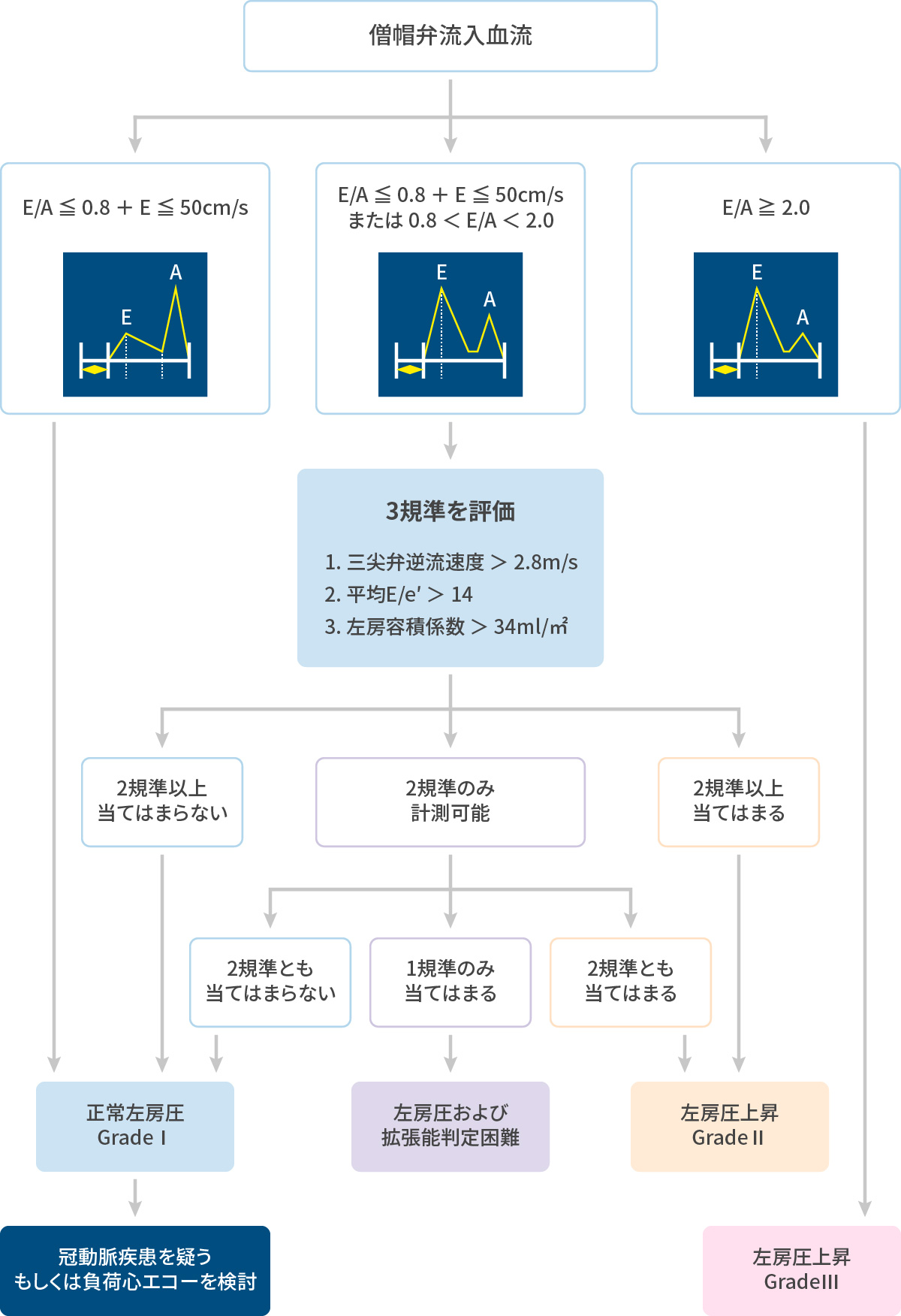
Nagueh, SF et al:J Am Soc Echocardiogr 29: 277-314, 2016 - 大動脈瘤
-
破裂すれば即死することもあり、リスクとなる高血圧、高脂血症、喫煙者、高血圧、高脂血症、糖尿病の患者さんは発症に注意が必要です。
腎動脈遠位に発症した、最大短径50mm以上に増大した腹部大動脈瘤。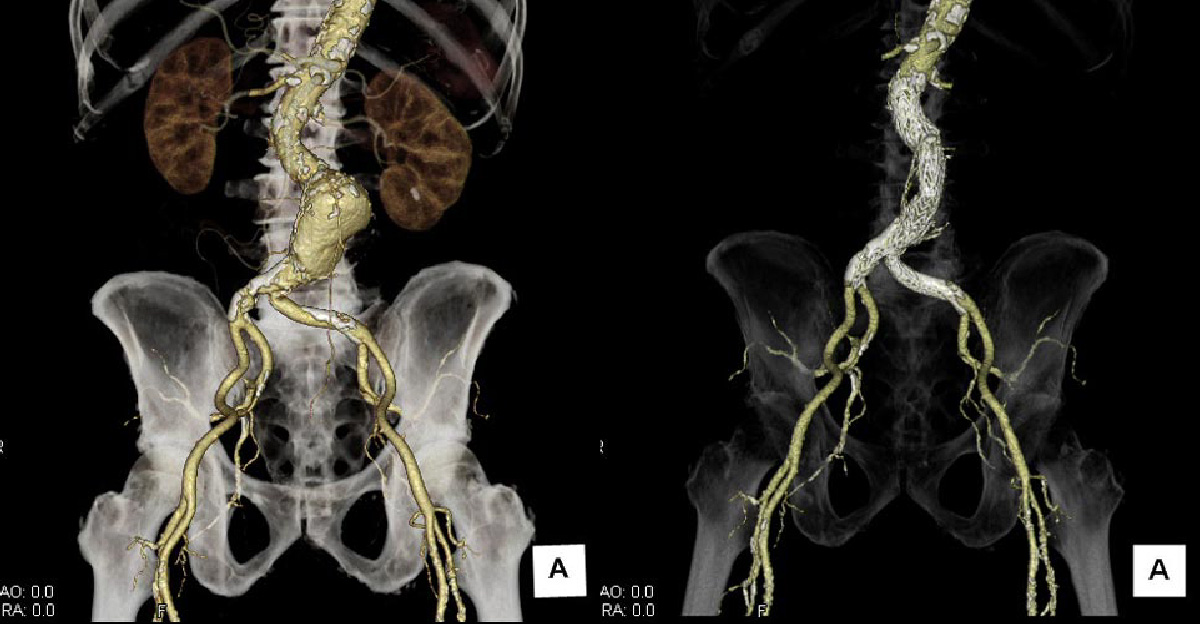
左:術前 右:ステントグラフト留置術後 - 心臓病と睡眠時無呼吸
-
睡眠時無呼吸は、心臓病のリスクが増加するため、早期発見と治療が必要です。

以下のリスクを増大させます。
- 高血圧
- 心房細動
- 心不全
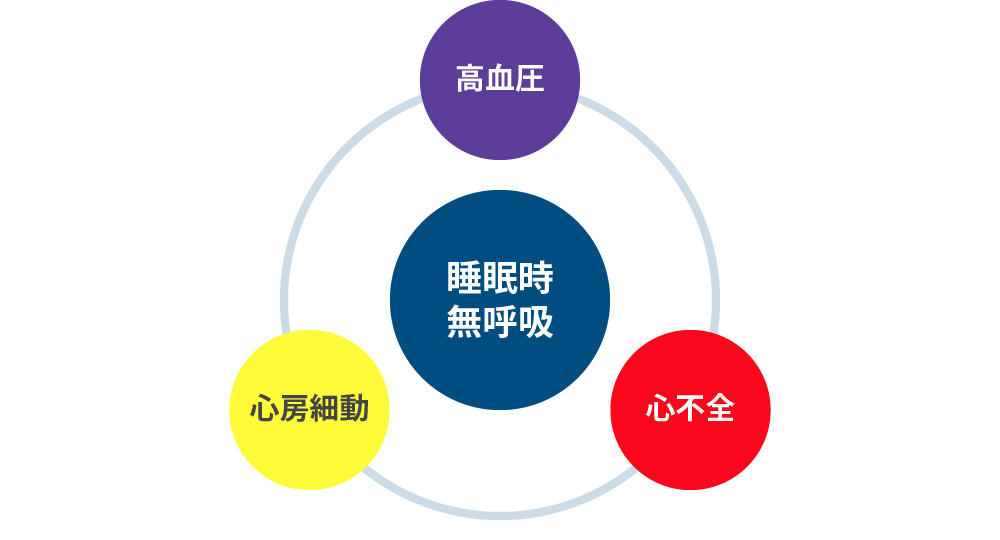
特に、“治療抵抗性の高血圧”と“不整脈=心房細動”と診断された患者さんには、睡眠時無呼吸の検査が必要です。
- 心臓病・貧血・腎臓病
-
心臓病と腎臓病は密接に関連しており、貧血が増悪因子となります。病態の第一のきっかけはいずれにせよ、この3者は必ず密接に連動して増悪します。鉄分は積極的に補充しておくほうが良いです。
心不全患者における鉄欠乏の診断基準
- 血中フェリチン濃度 100ug/l未満
- 血中フェリチン濃度 100ug-299/l かつ トランスフェリン飽和度20%未満
Eur Heart J.2021
該当すれば、積極的に鉄を補充しましょう。
貧血の治療
- 鉄剤
- エリスロポエチン製剤注射
- HIF-プロリン水酸化酵素阻害薬 ダーブロック®
- 輸血
- 静脈血栓塞栓症
~下肢静脈血栓と肺塞栓 -
足が浮腫んでいる?それって血栓症?
静脈血栓症とは、飛行機に乗ったときに発生する“エコノミークラス症候群”として、一時期話題になりました。
現在では、飛行機などの特殊状況下で発生するのみでなく、一般的な加齢による下肢の活動度低下や、“がん”疾患そのものにより、あるいは整形外科やがん手術周術期に発生しやすいことがわかっており、その発生数も確実に増加しつつあります。特に、下肢静脈血栓から肺塞栓に至ると致命傷となりえます。予測することも重要であり、Wells scoreによる病歴評価が有名です。治療には血をサラサラにする、DOACという抗凝固剤を使用します。
Wells socre~血栓症の可能性が高いか?
3点以上→高確率、1~2点→中確率、0点→低確率
臨床的特徴 点数 活動性のがん(6ヵ月以内治療や緩和治療を含む) 1 下肢の完全麻痺、不全麻痺あるいは最近のギプス装着による固定 1 臥床安静3日以上または12週以内の全身あるいは部分麻酔を伴う大手術 1 下肢深部静脈分布に添った圧痛 1 下肢全体の腫脹 1 腓腹部(~脛骨粗面の10cm下方)の左右差(3cm以上) 1 症状のある下肢の圧痕性浮腫 1 表在静脈の側副血行路の発達(静脈瘤ではない) 1 深部静脈血栓症の既往 1 深部静脈血栓症と同じくらい可能性のある他の診断がある -2 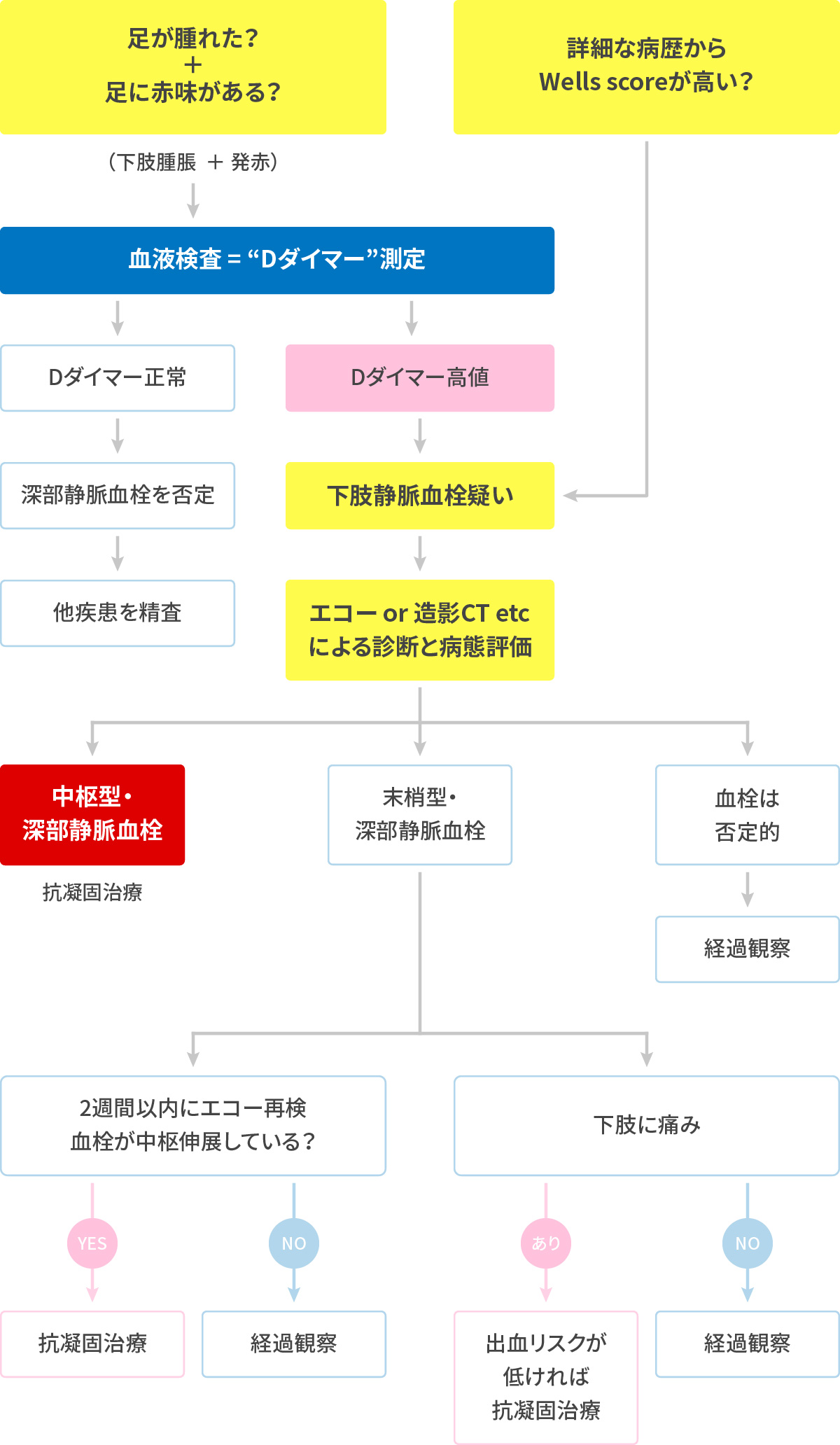
治療の例 腎機能が保たれている=eGFR30ml/分以上を前提として

エリキュース®(DOAC)の内服