呼吸器RESPIRATORY
以下のような事がありませんか?
- 咳や痰が止まらない、血痰がでる
- 呼吸がぜぇぜぇするときがある
- 検診で胸部X線異常を指摘された
早目に医療機関へ相談しましょう。
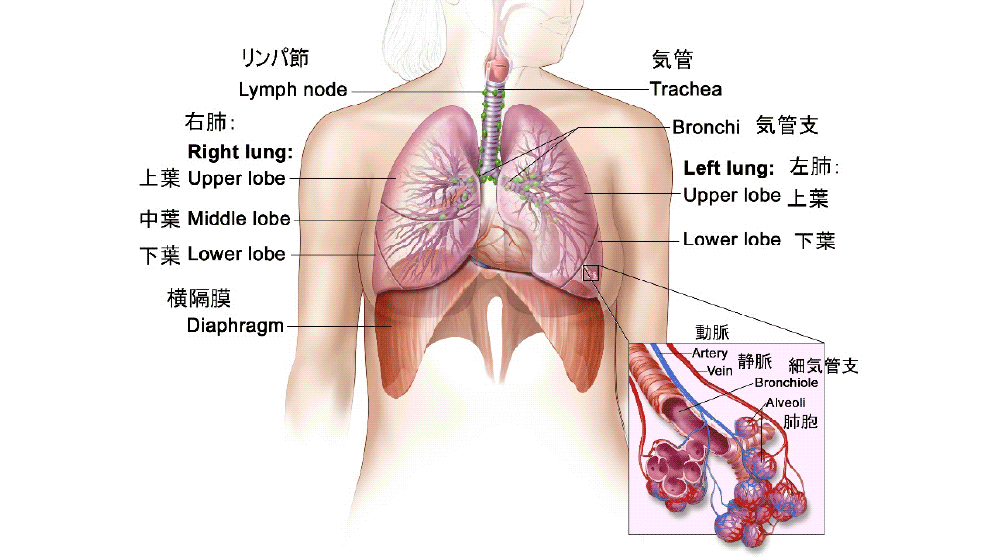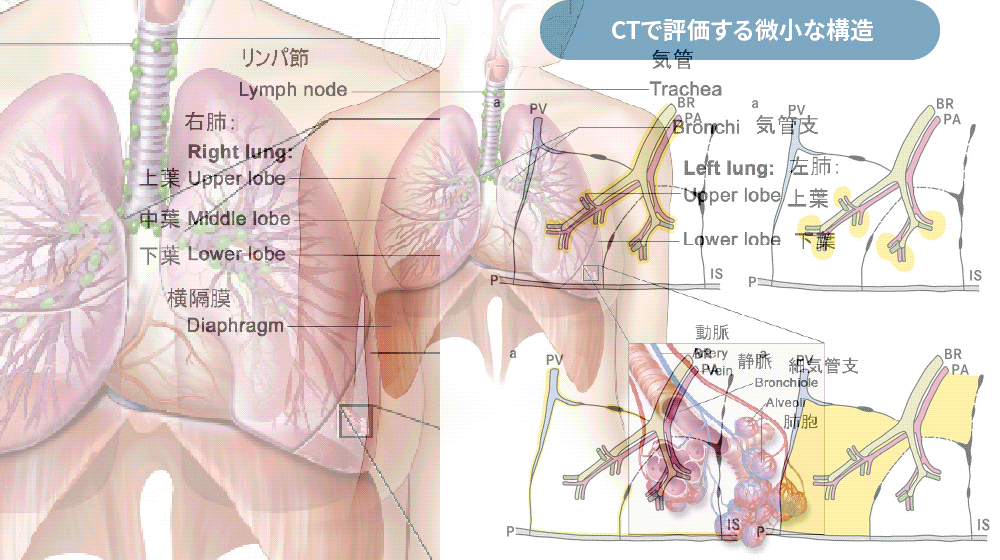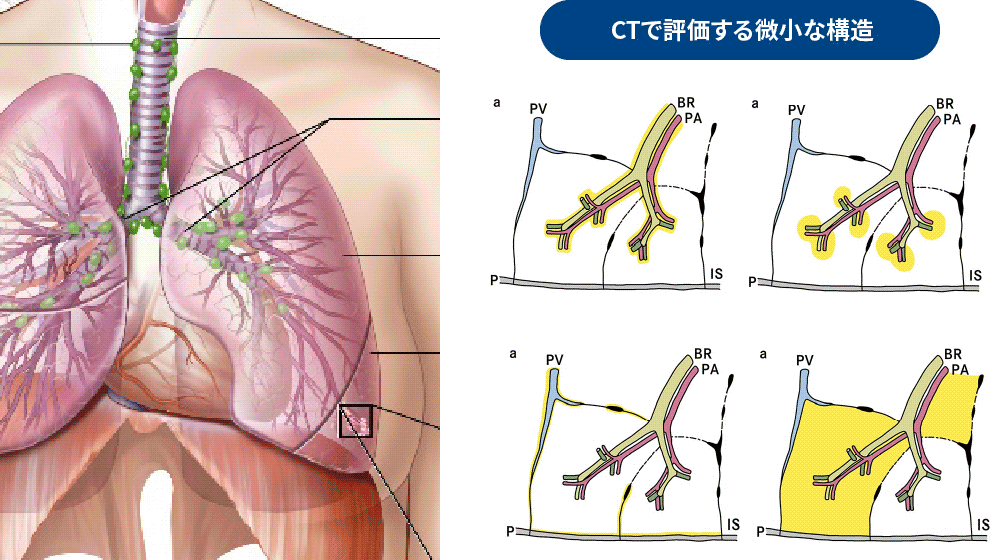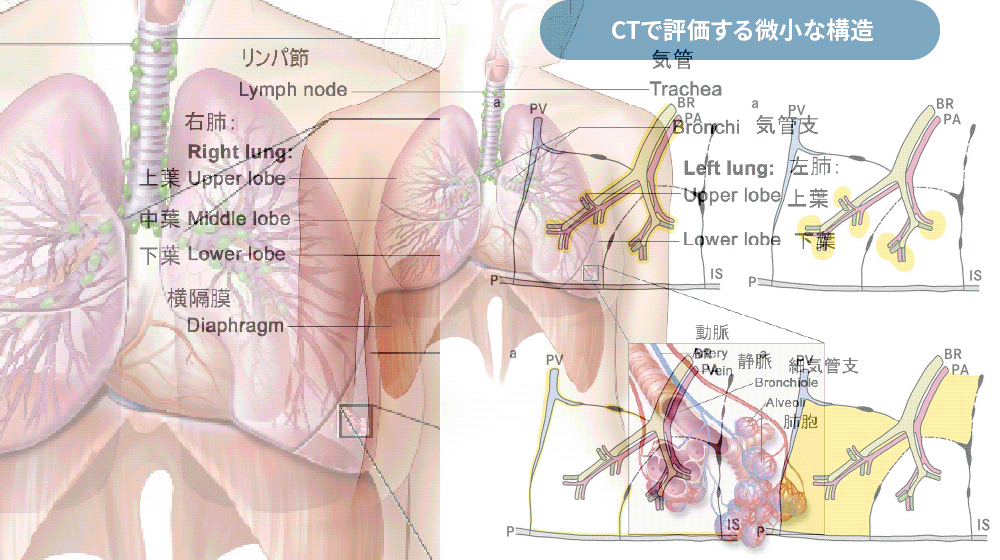
呼吸器では、肺の病気を診療します。
気管支喘息、COPD(慢性気管支炎、肺気腫)、睡眠時無呼吸症候群・肺炎・急性気管支炎・慢性咳嗽・肺がんの早期発見など。呼吸器領域ではCT評価が最も重要な画像診断の一角を担います。当院はCTを完備しており、常時撮影が可能です。これによって総合病院レベルの診療が可能です。
元来喫煙していたり、肺がん家族歴がある方は、積極的に胸部CT評価を行っています。肺がん認定放射線技師を採用しており、近隣クリニックでは実施出来ないレベルを維持しています。
喘息の患者さんは、ガイドラインに準じてstep1-4治療をもとに、計画的に治療しています。重要な吸入療法は、種々の製品で一長一短がありますので、可能な限り最適化しています。
- せき
-
“せき” が長く続くとき、 肺がん と 肺結核 を否定した後の診療戦略!!
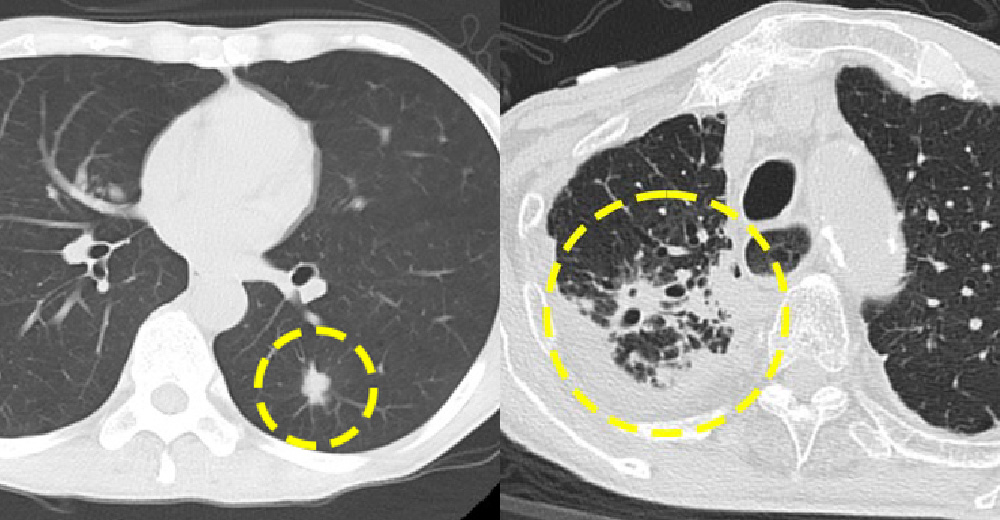
左:肺がん症例 右:肺空洞病変症例 
今後は“コロナ診療”が感染エピソードの鑑別診断に入ってきます。 “せき”は、人間にとって、“痛み”や“かゆみ”とともに、最も苦痛な症状です。呼吸器疾患では、患者さんの家族歴や環境背景と、子供時代から現在に至る時間軸を使いながら、診療していくことが特徴です。
また、重大な問題となりうる、“肺がん”や“肺結核”の可能性を、胸部X線やCT所見を使って常に排除する最低限の思考と作業も必要となります。
診断と治療は表裏一体であり、診断後に治療を行うことが理想です。しかしながら患者さんにとって、咳症状は相当なストレスとなりますので、治療を優先することもしばしばあります。この場合は、画像評価を行った後に治療し、複数回の外来評価を繰り返しながら、治療の反応と疾患鑑別の絞り込みを行っていきます。 - 気管支喘息と慢性閉塞性肺疾患
-

引用:喘息とCOPDのオーバーラップ診断と手引きより 病態
- 気管支喘息は、気道に炎症が起こる事で、可逆性に気道が狭くなり、咳痰、息苦しさなどの症状が起こる病気です。
- 慢性閉塞性肺疾患とは、主にタバコが原因で慢性的な気道炎症が発生して、肺組織が破壊され、気道が狭くなる病気です。基本的に治癒しませんので、禁煙が重要です。
- 2つの病態を合併する、つまりオーバーラップする病態もあり、COPDの2割程度が、このACOです。
気管支喘息と慢性閉塞性肺疾患
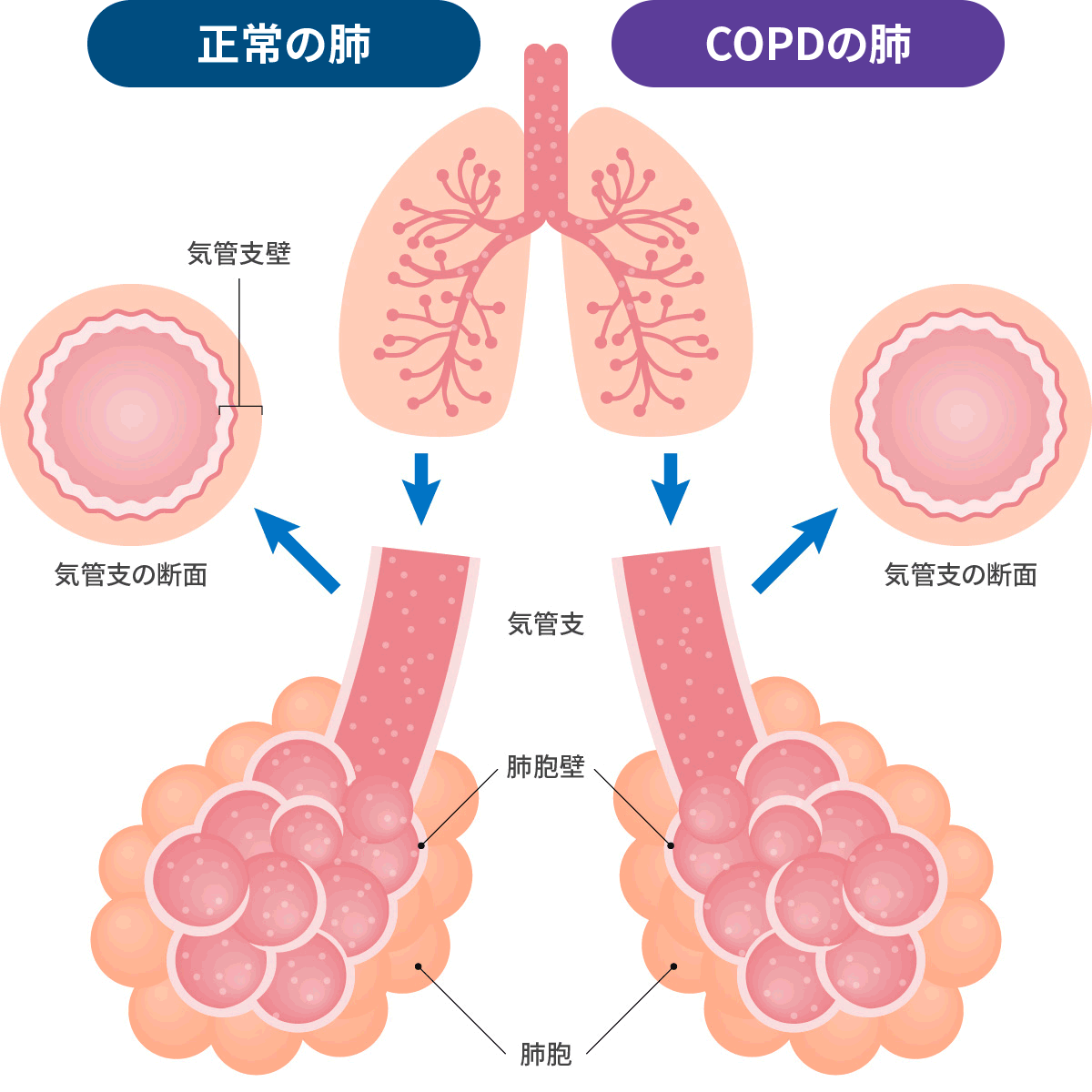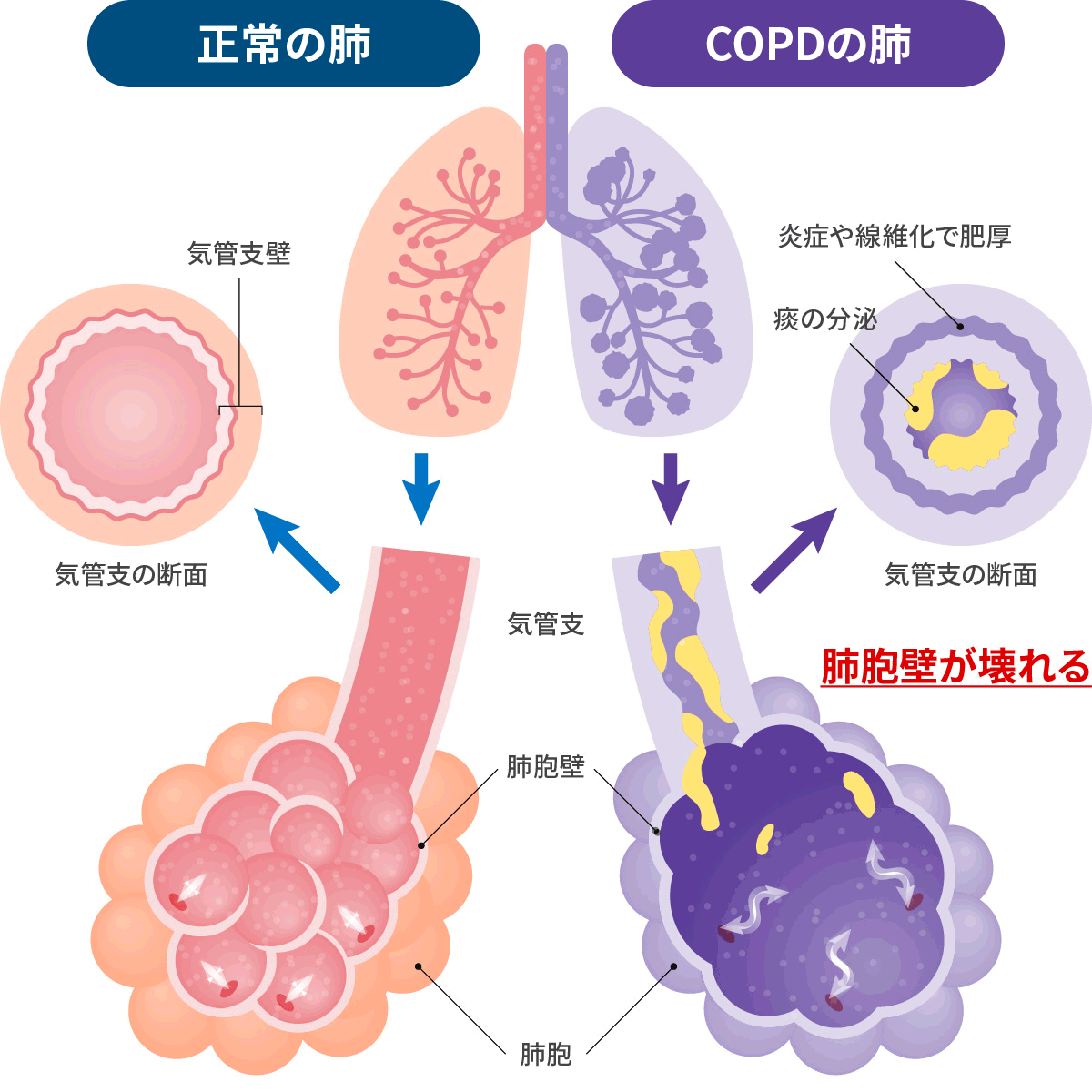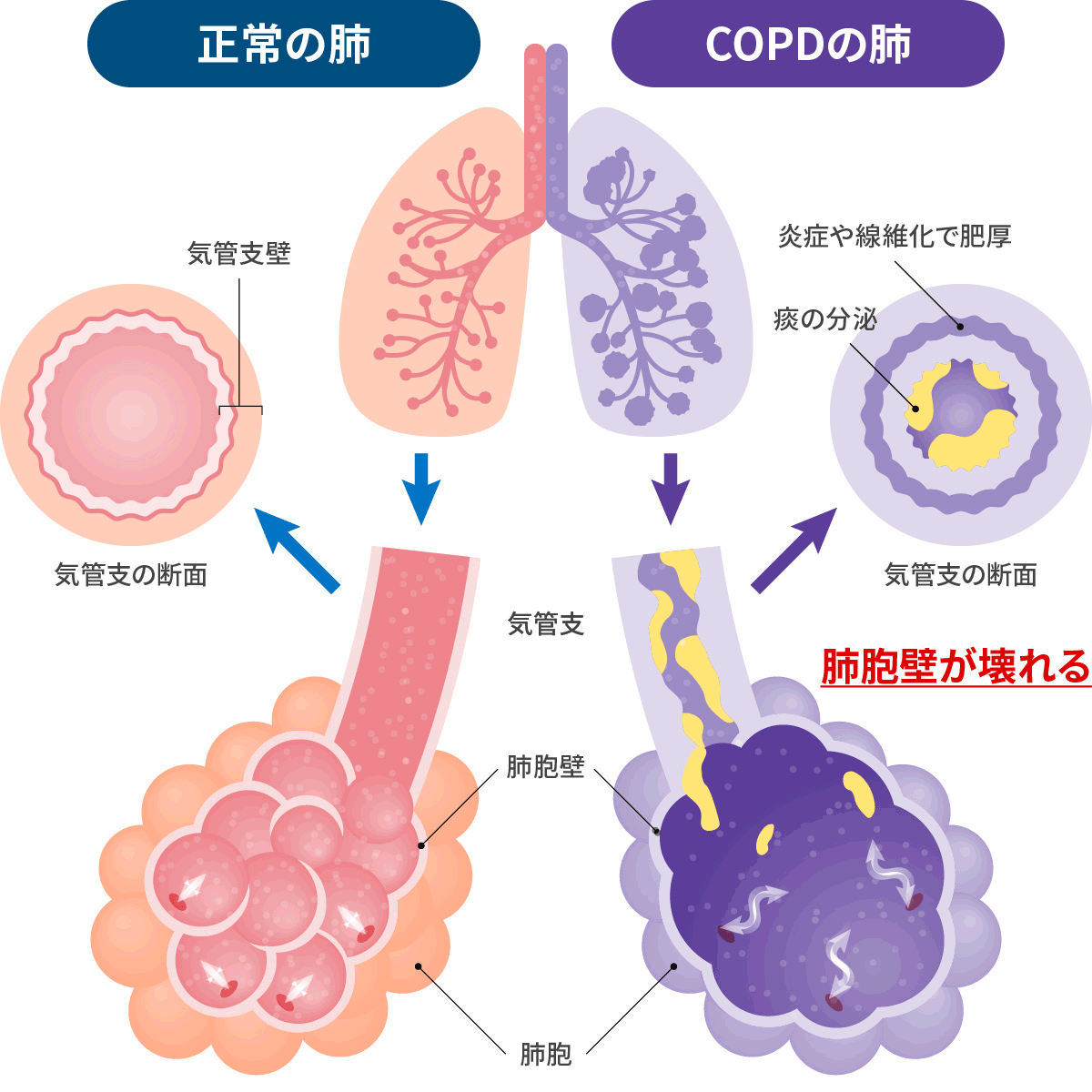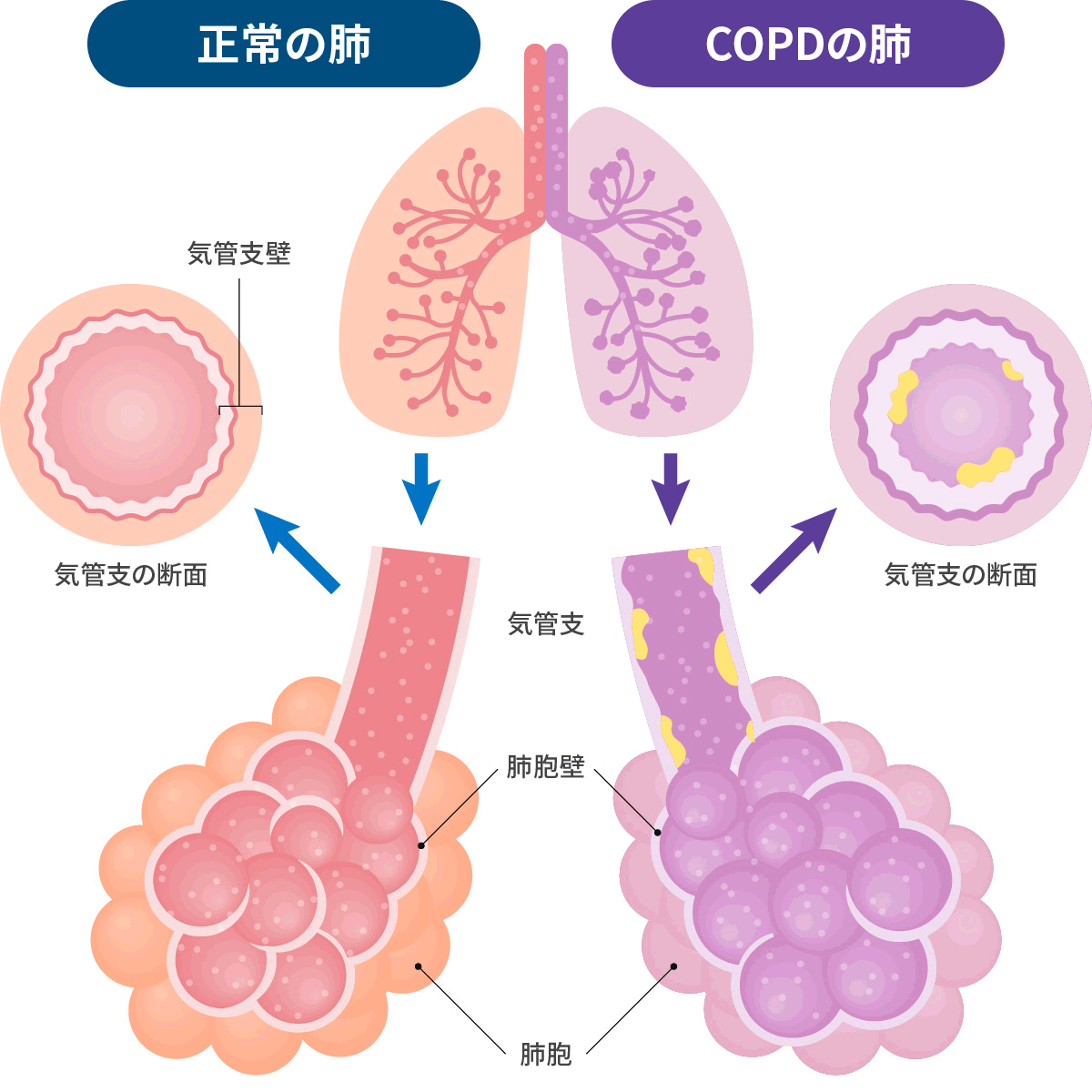
左:正常な気道と肺 右:炎症して狭さくした気道と壊れた肺 
治療
喘息では、症状の程度を参考にして、治療強度4段階からその都度、治療薬を合わせます。症状コントロールの目標は、“無症状で過ごす” ことです。しばらく安定すれば、治療強度を減弱して、中止することもあります。
慢性閉塞性肺疾患では使用する薬剤は喘息治療と一部重複しますが、不可逆的病気であるため、基本的に中止することは勧められません。喘息未治療患者の症状と治療STEP
症状の頻度 夜間症状・睡眠障害 治療
STEP1週1回未満 治療
STEP2週1回以上
毎日ではない治療
STEP3毎日 週1回以上 治療
STEP4治療していても
症状毎日しばしば 週1回以上症状がある → STEP2
毎日症状がある → STEP3 以上長期管理薬 基本治療 追加治療 発作治療 治療
STEP1ICS
(低容量)左記が使用できない場合
以下のいずれかを用いる
LTRA
テオフィリン徐放製剤
※症状が稀なら必要なしアレルゲン
免疫療法
(LTRA以外の
抗アレルギー薬)SABA 治療
STEP2ICS
(低〜中容量)左記が不十分な場合に
以下の1剤を用いる
LABA
(配合剤使用可)
LAMA
LTRA
テオフィリン徐放製剤SABA 治療
STEP3ICS
(中〜高容量)左記に下記のいずれか
1剤あるいは複数を併用
LABA
(配合剤使用可)
LAMA
(配合剤使用可)
LTRA
テオフィリン徐放製剤
抗IL-4Rα抗体SABA 治療
STEP4ICS
(高容量)左記に下記の
複数を併用
LABA
(配合剤使用可)
LAMA
(配合剤使用可)
LTRA
テオフィリン徐放製剤
抗IgE抗体
抗IL-5抗体
抗IL-5Rα抗体
抗IL-4Rα抗体
経口ステロイド薬
気管支熱形成術SABA - 肺がん
-
肺がんの早期発見にはCTが有用
日本人の死因の第1位は悪性新生物(がん)ですが、その中でも部位別死亡比率は 「肺」が1位で、以下「胃」「大腸」「肝臓」「膵臓」と続きます。
男女ともに死因一位となっている肺がんをいかに完治可能な時期に早期発見し、適切な治療を開始するかが重要となってきます。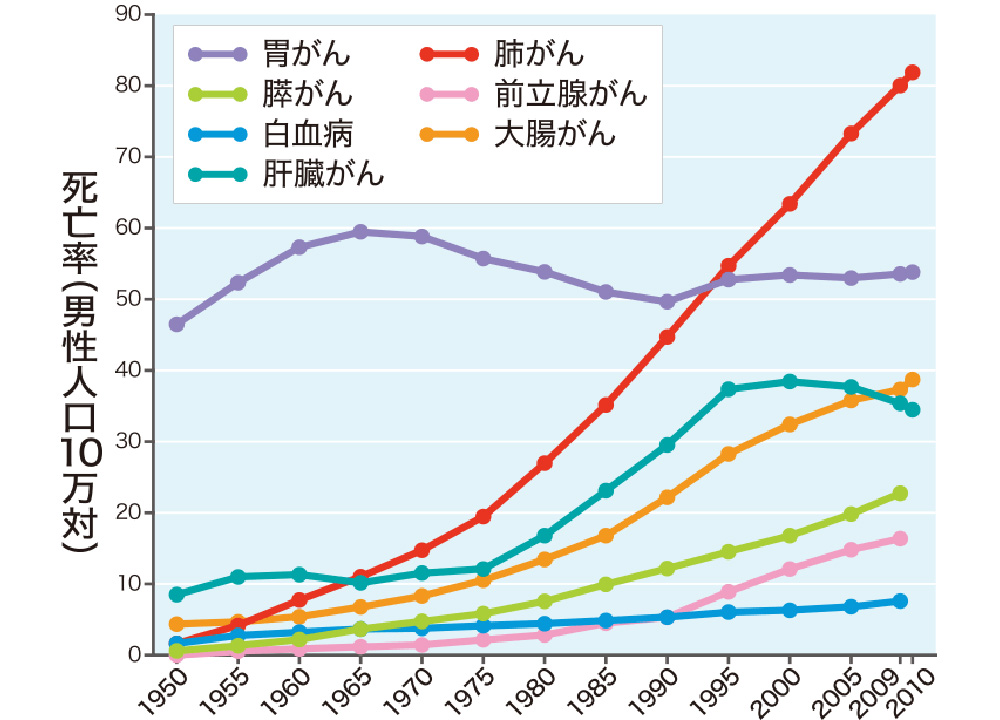
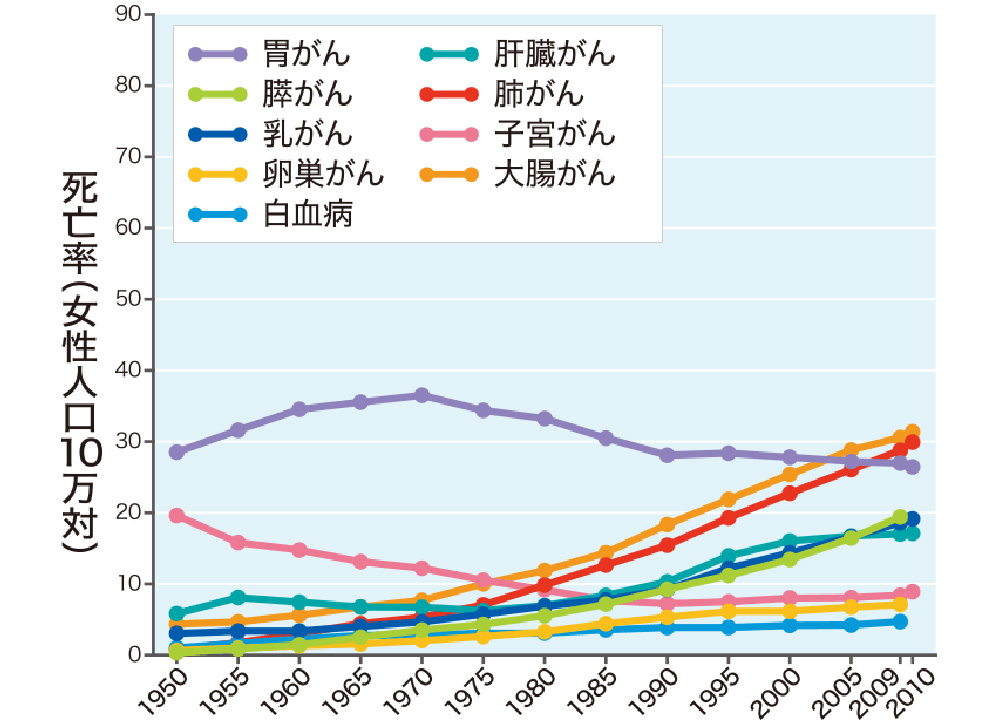
図:主な部位別がん死亡率の年次別推移
引用:ファイザー株式会社「がんを学ぶ」厚生労働省人口動態統計より日本人の2人に1人が、“がん”になりますが、年間約8万人が「肺がん」になります。
また、そのうち7万人が「肺がん」で死亡します。
「肺がん」は、がんの中で最も死亡数が多い病気です。
5年生存率も20%強で、治療が困難です。
初期症状はほぼ認めません。とにかく早期に発見するしかありません。
胸部X線では、臓器の重なり合いが多くて、“早期の肺がん”診断には向きません。
“早期肺がん”の診断は、基本的にはCTでなければ不可能です。
男女ともに死因一位となっている肺がんをいかに完治可能な時期に早期発見し、適切な治療を開始するかが重要となってきます。胸部X線画像
- 肺の一部が心臓・横隔膜・骨などと重なる
- がんが小さい場合には写らないことがある
- 陰影が淡く、見えにくい
など胸部X線には弱点があります。
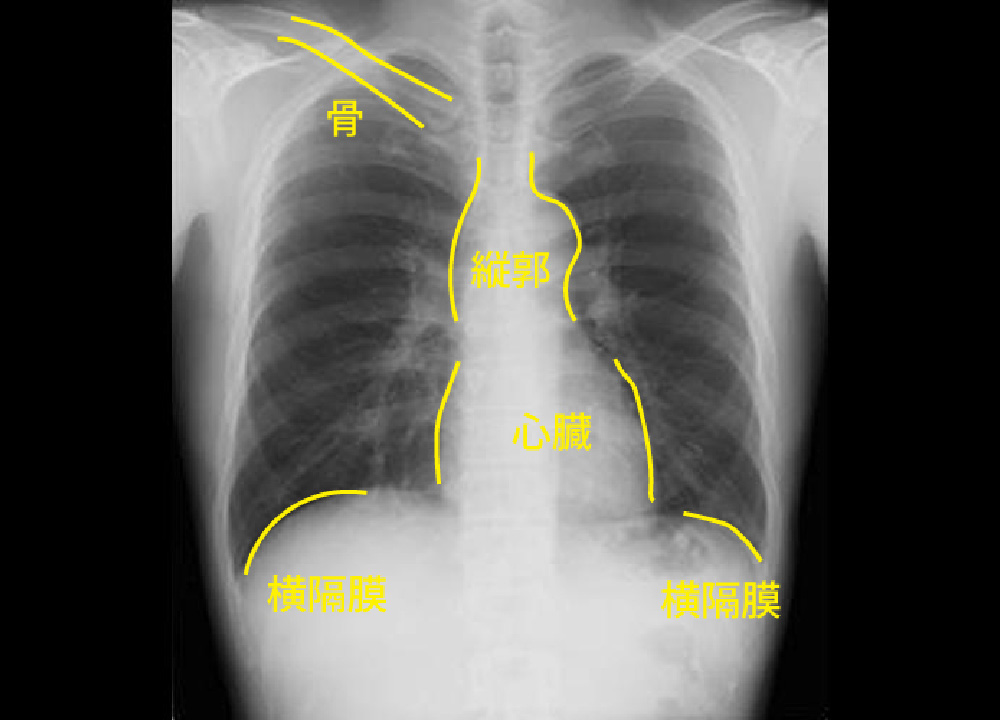
胸部X線 胸部X線では、左肺動脈背側の“肺がん”陰影が判然としません。
CTでは、左肺に辺縁不整な腫瘤“肺がん”が明らかです。
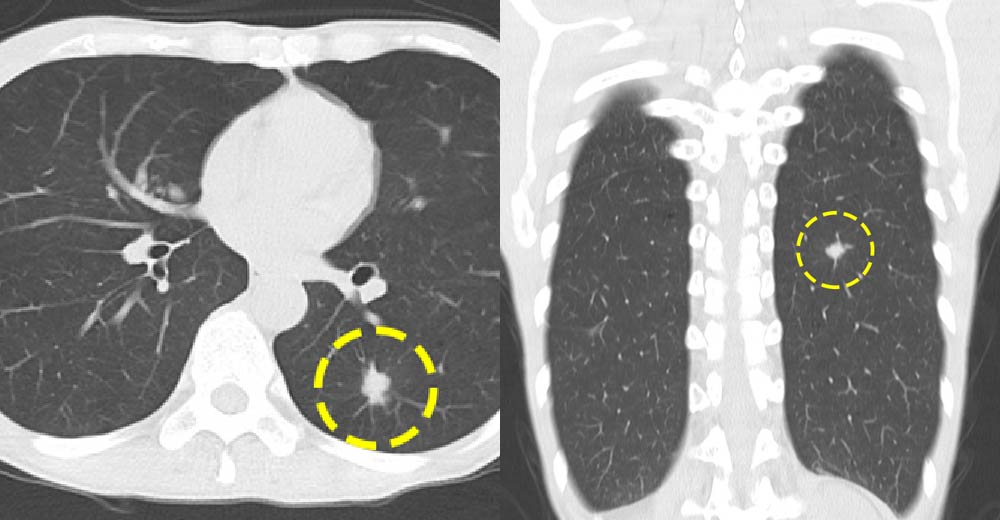
この“肺がん”症例は、“漫然と”胸部X線で経過観察していたら、早期診断など不可能です。明確に・・・CTでないと評価不可能です。
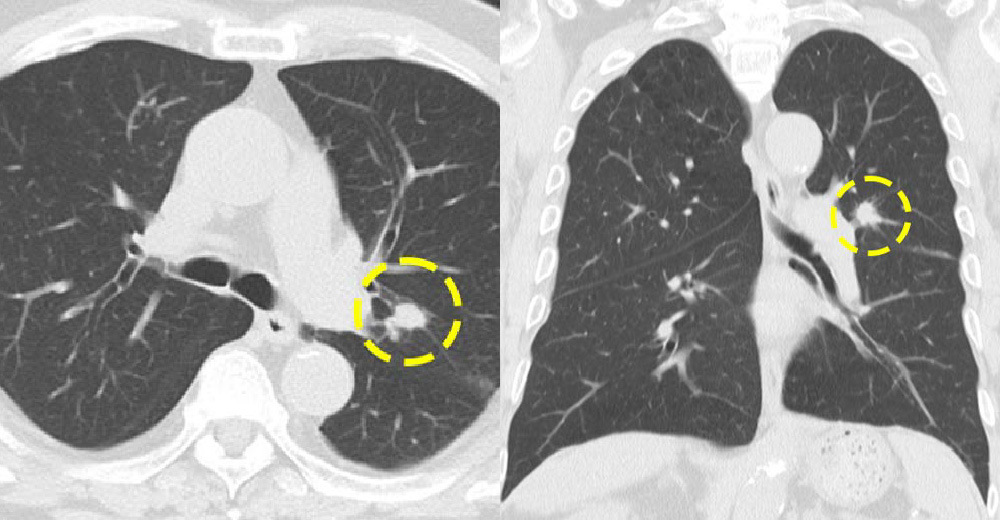
1年前のCT画像で、どこが病変でしょうか?もちろん、胸部X線では存在すら認知できません。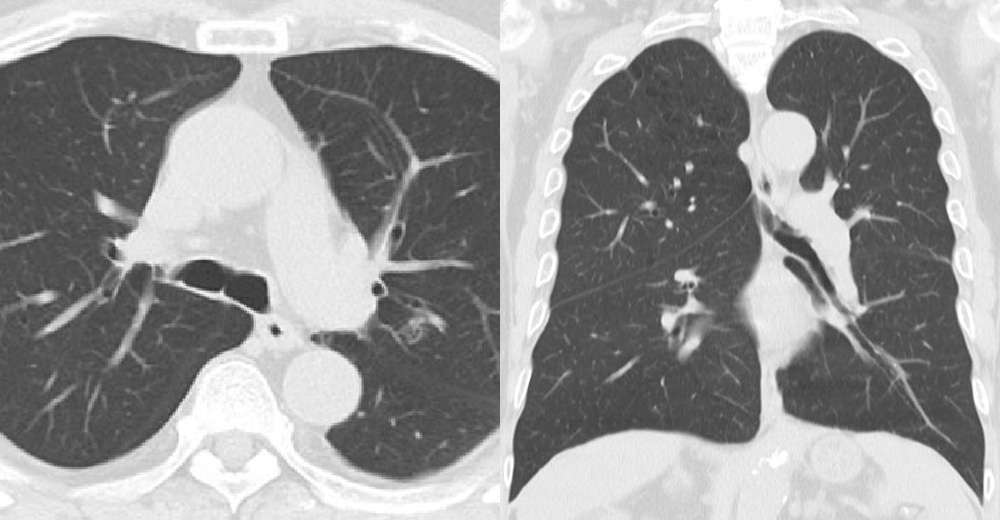
肺がん診断時~上記から1年後
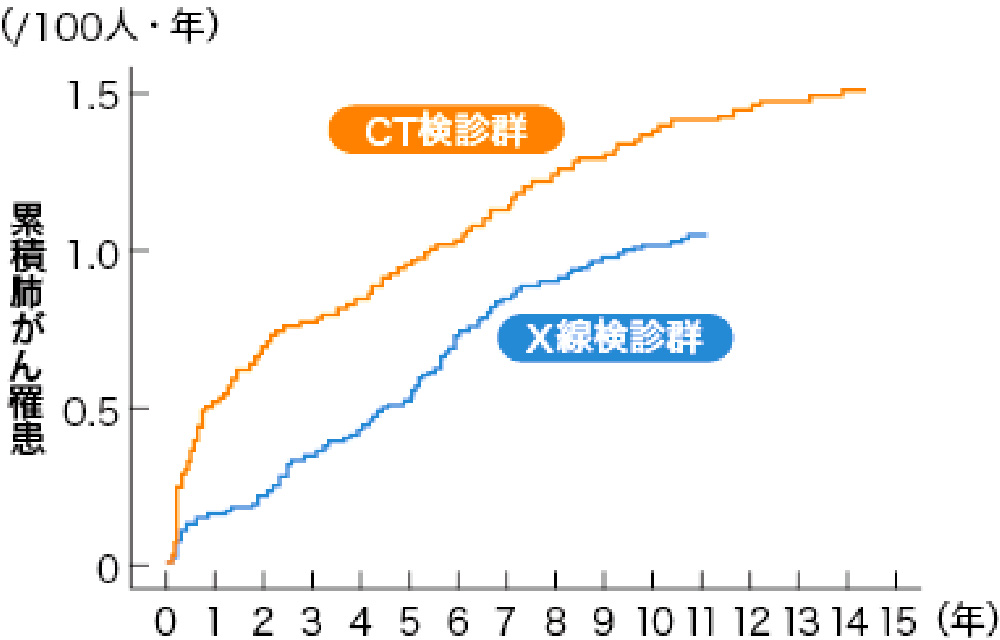
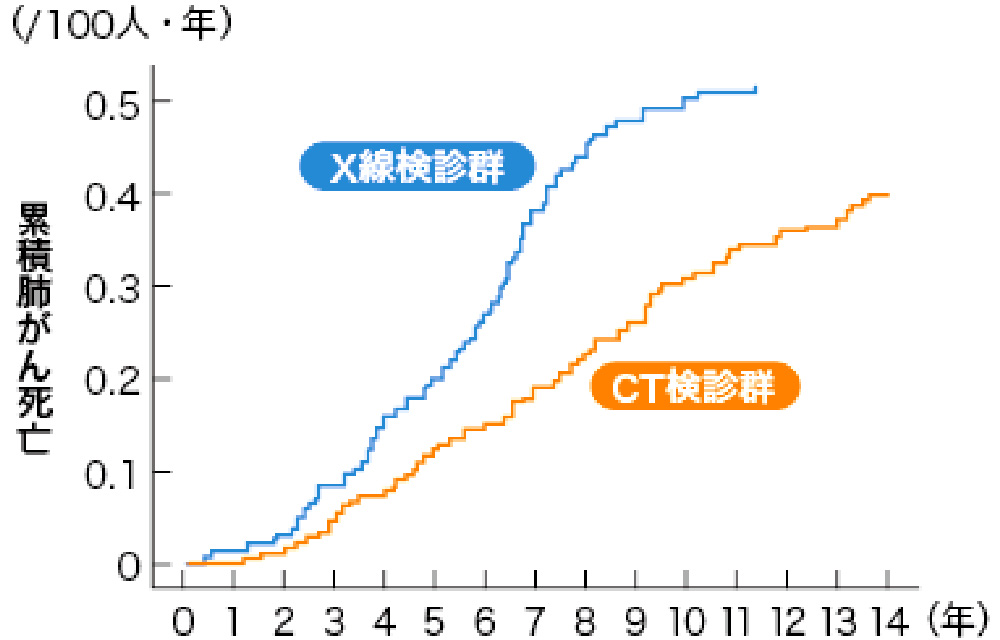
とても重要な研究結果が発表されました。
「胸部CT検診をすることで、
肺がん死亡率を51%軽減できる!!」
2019年2月 第26回日本CT検診学会、茨城県日立市の住民を対象としたコホート研究で、2006年から2012年まで追跡、CT検診群17395例、X線検診群15548例を比較しました。
引用:Jpn J Clin Oncol 2019;49:130-136
結果、CT検診群はX線検診群に比べて、肺がん検出率が23%増加、肺がん死亡リスクが51%減少、全死亡も43%減少しました。肺がん死亡リスクは軽喫煙者(pack-year 0-30)で79%減少、非喫煙者で59%減少と、喫煙の有無を問わずに有効であることが示されました。
現在、肺がん検診としては、胸部X線検査、または胸部X線検査+喀痰細胞診の組み合わせが広く行われていますが、早期の小さながんまで発見するのは困難とされています。そのため、より小さな病変を検出することができる胸部CTを検診として行う施設が増えてきています。
CTによる肺がん発見率は、胸部X線検診に比べて10倍程度高く、発見された肺がんは早期の比率が高く、その治療成績も良好であることが知られています。
もし肺がんになっていた場合でも、早期に病変が発見され、早期に適切な治療を受けることができれば、肺がんによって死亡することを回避できる可能性がぐっと高くなってきます。
また、肺がん以外の呼吸器の病気(肺気腫、肺炎、気管支拡張症、抗酸菌感染症など)や、肺以外の病気(心臓や血管の動脈硬化像、乳がんなど)が発見されることもあります。
一方、CTで異常が見つかったとしても、結果的に肺がんではないこともあり、"異常な影"のなかには肺がんと非常にまぎらわしいものもありますが、その時は、より詳細の検査ができる設備を持った病院に紹介させて頂いています。
当院では、定期的にわざわざかかりつけクリニックから紹介状を持って、近隣の大病院へ予約をしてCT撮影に行く手間もなく、いつもの診察の中で、定期検査としてCT撮影を行い、経過を観察していくことが可能です。
- 40歳以上の方
- 喫煙者(または同居者が喫煙者)、過去に喫煙歴のある方
- せき、痰などが続く方
- がんの家族歴がある方 など
喫煙の経験がある方、肺がんの家族歴がある方は、積極的に胸部CT評価を行っています。お気軽にご相談ください。
- 肺結節
~肺がん疑う“しこり” -
肺の“しこり”
肺がん を早期診断するためにCTでは以下の2点を重点的にチェックする①充実型結節
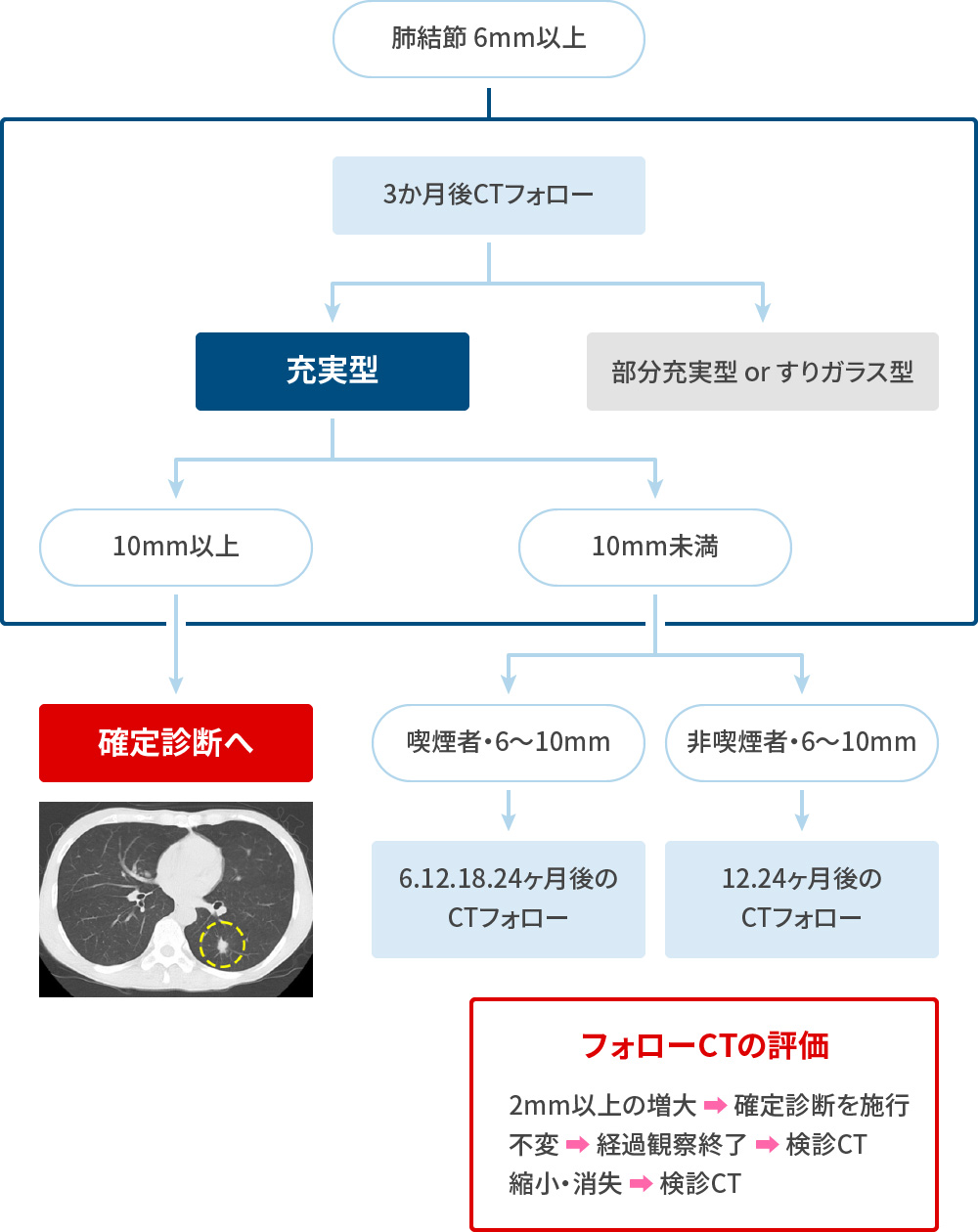
日本CT検診学会 2017 ②部分充実結節・すりガラス型結節
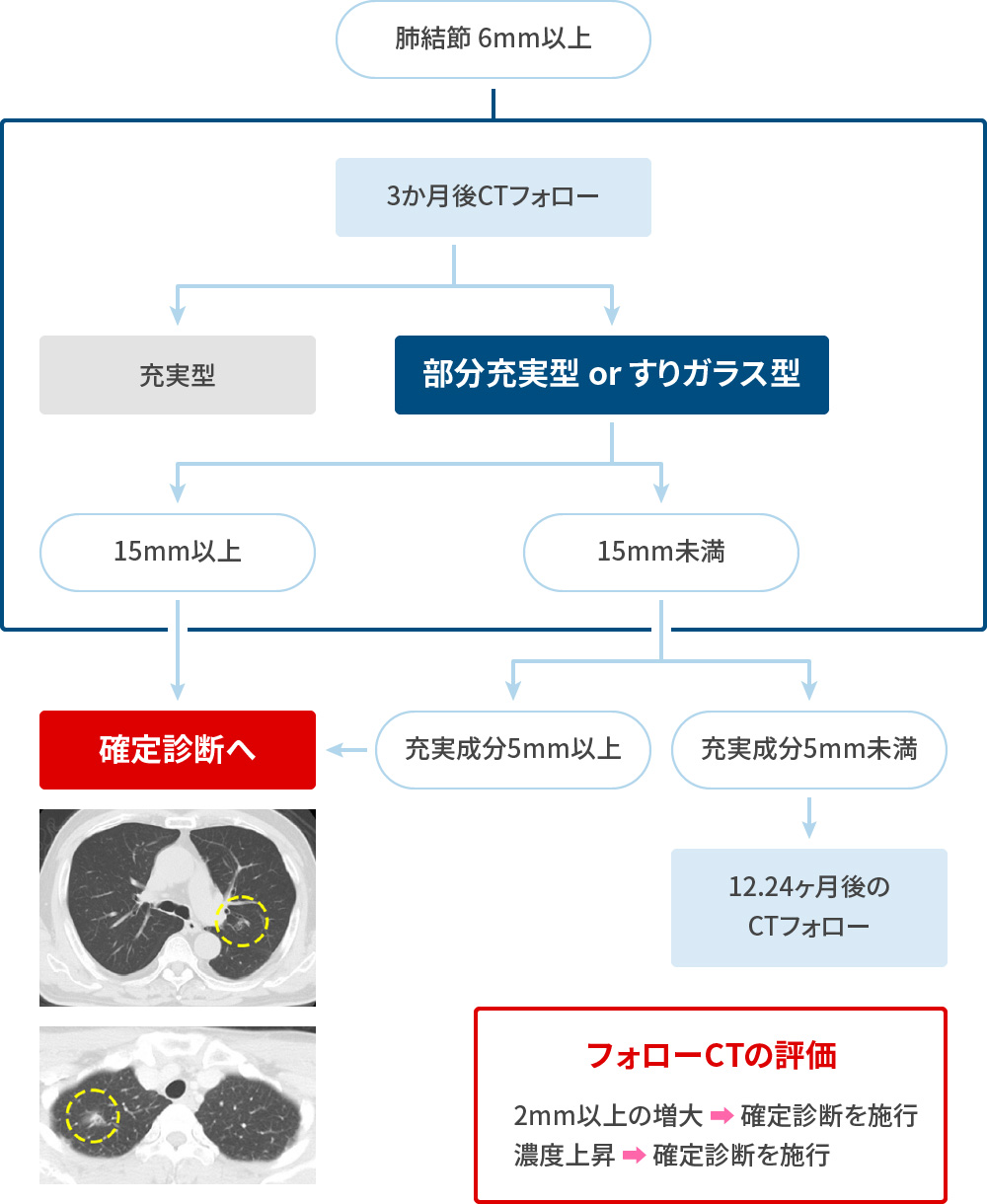
日本CT検診学会 2017 肺がんリスク 9つの因子
- 喫煙歴
- 肺疾患:肺気腫、肺線維症
- 肺がん家族歴
- アスベスト暴露
- 年齢:高齢
- 結節部位:上葉の結節
- サイズ:大きいものは注意!8mm以上
- 結節数:1~4個は高リスク、5個以上は低リスク
- 結節増大速度:充実型>すりガラス型
- すりガラス状結節
~早期肺がん -
まずは “肺がん” である可能性を厳重に認識するべきです。
CT画像における軽度の濃度上昇を伴う領域です。赤矢印で囲まれた部位は、早期肺がんの可能性を否定できませんが、胸部X線写真で発見することは困難です。
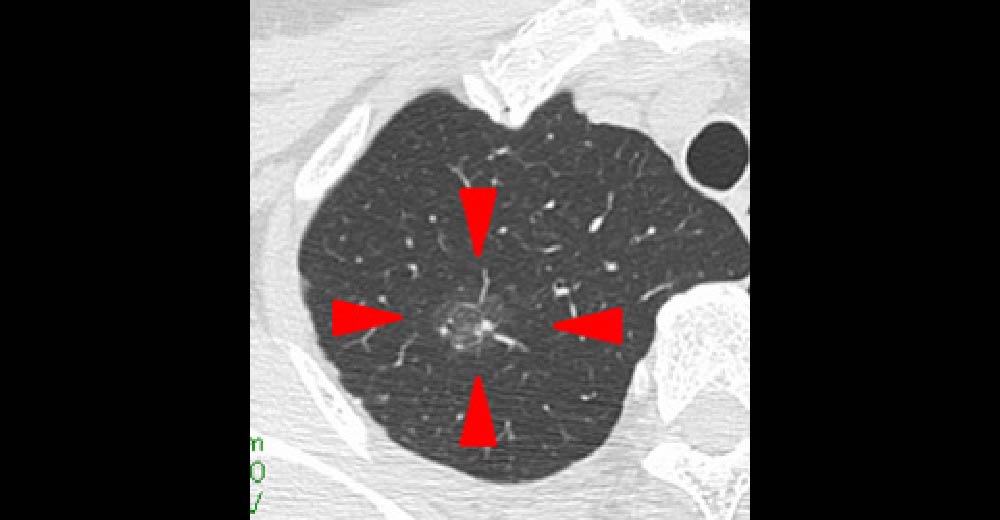
下記症例は、経過中幸いにも消失しました。このケースは、安全にフォロー終了できる可能性が高いです。
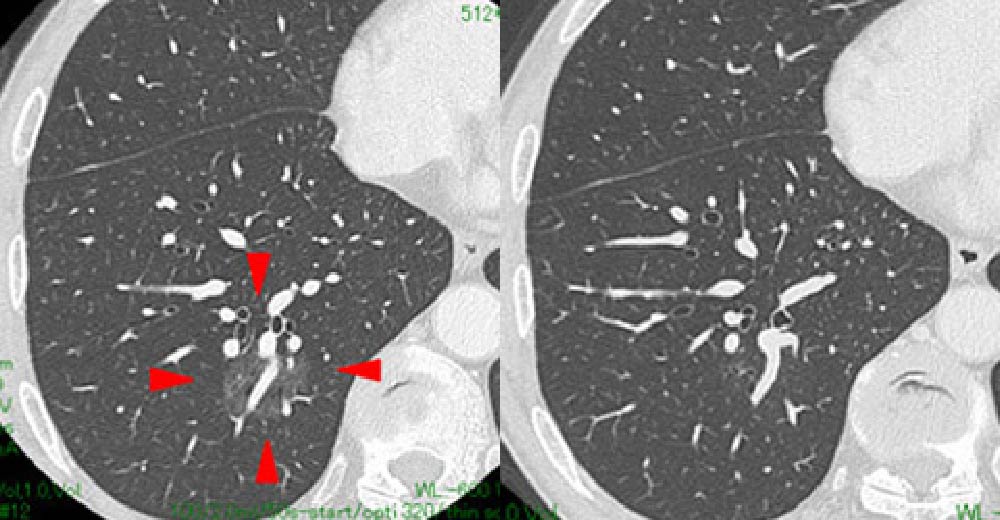
左:初回検診時
右:6か月後経過で消失 → 良性の炎症性変化
経過で不変ないし増大 → “肺がん” の疑い この判断は、胸部レントゲンではほぼ不可能です。“すりガラス状結節” の発育過程
消失しない “すりガラス状結節” は、早期肺がん/腺がんの可能性があります。
下記の図如く、時間経過とともに段階的に発育し、充実濃度成分が増大していく場合、肺がんの可能性が一層高まります。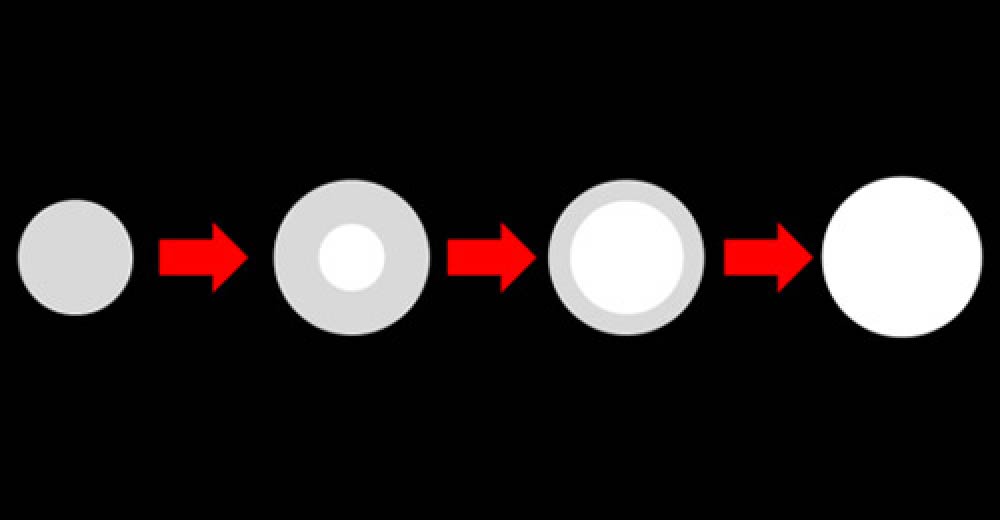
- PET-CTによる
肺がん補助診断 -
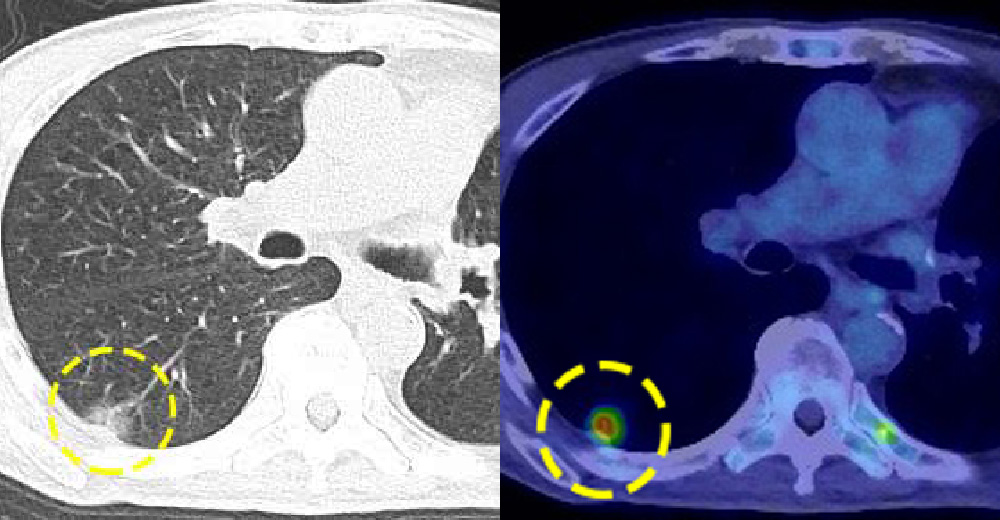
左:胸部CT:淡い陰影は、X線では指摘困難です
PET-CT fusion画像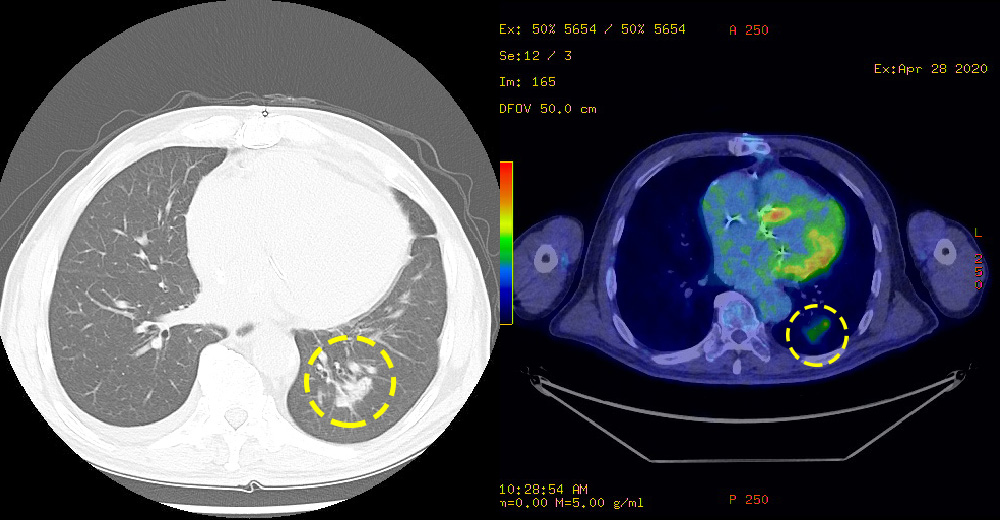
左:胸部CT:濃い陰影が病変です
右:PET-CT fusion画像 - 肺炎
-
死亡原因の上位に君臨する肺炎
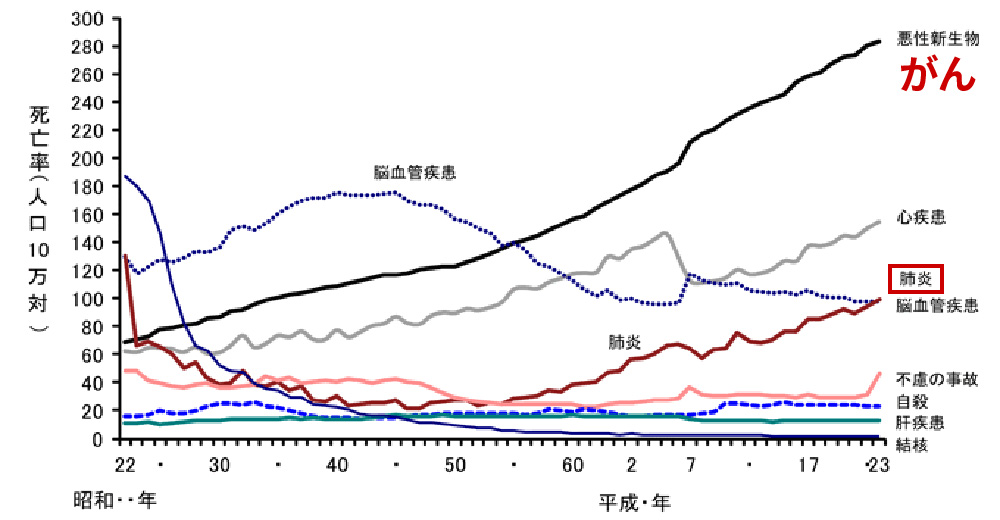
参照:厚生労働省 平成23年人口動態統計月報年計(概数)の概況「主な死因別にみた死亡率の年次推移」 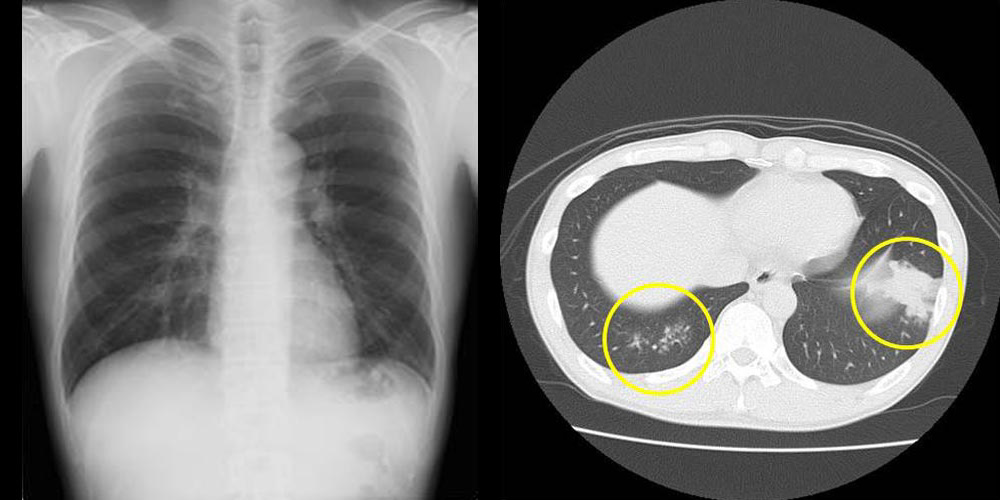
左:胸部レントゲンの肺炎
右:胸部CTでの肺炎良性疾患ではありますが、死亡原因の上位に君臨する肺炎に関してです。
左の胸部レントゲンでは肺炎を確認できません。しかし病歴から、追加の胸部CTを評価して、肺炎を確定させた一例です。
胸部レントゲンでは、全肺炎の70%程度しか確定できません。 - 肺炎ワクチン
-
肺炎の予防は①ワクチン、②口腔ケア
肺炎の予防には、ワクチン接種と歯石クリーニングなどの口腔ケアが重要です。ワクチン接種においては、学会が提案する下記スケジュールを鑑みて、積極的に検討して参りましょう。
65歳以上の成人に対する肺炎球菌ワクチン接種スケジュールの考え方
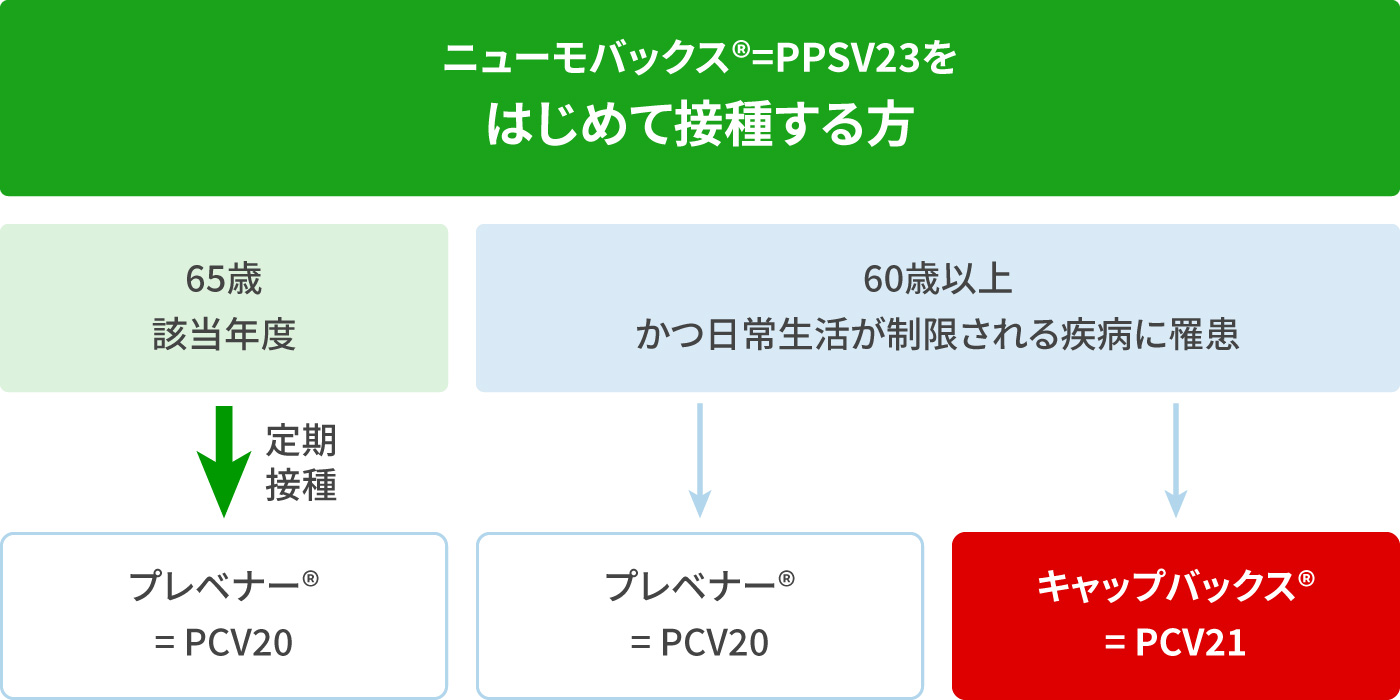
2025年9月:日本感染症学会/日本呼吸器学会/日本ワクチン学会 合同委員会 - 公費の対象となる65歳該当時に、定期接種のニューモバックス®=PPSV23を接種しましょう。
- 65歳未満かつ60歳以上で、基礎疾患リスクが高い方は、担当医と相談していずれかの投与スケジュールで接種しましょう。
- 新しい第7版における学会からの声明では、ニューモバックス®=PPSV23の再接種は推奨されません。
60歳以上で心肺疾患リスクがあるかた
→ 肺炎球菌ワクチンに加えで、RSウィルスワクチン ゠ アレックスビー®RSウィルス感染症は、一般的には“かぜの経過で軽快することがほとんどですが、リスクがある方は重症化して致命傷となることがあります。
リスクがある場合は、上記肺炎球菌ワクチンに加えて、RSウィルスワクチン接種が推奨されます。RSウィルス感染重症化のリスク
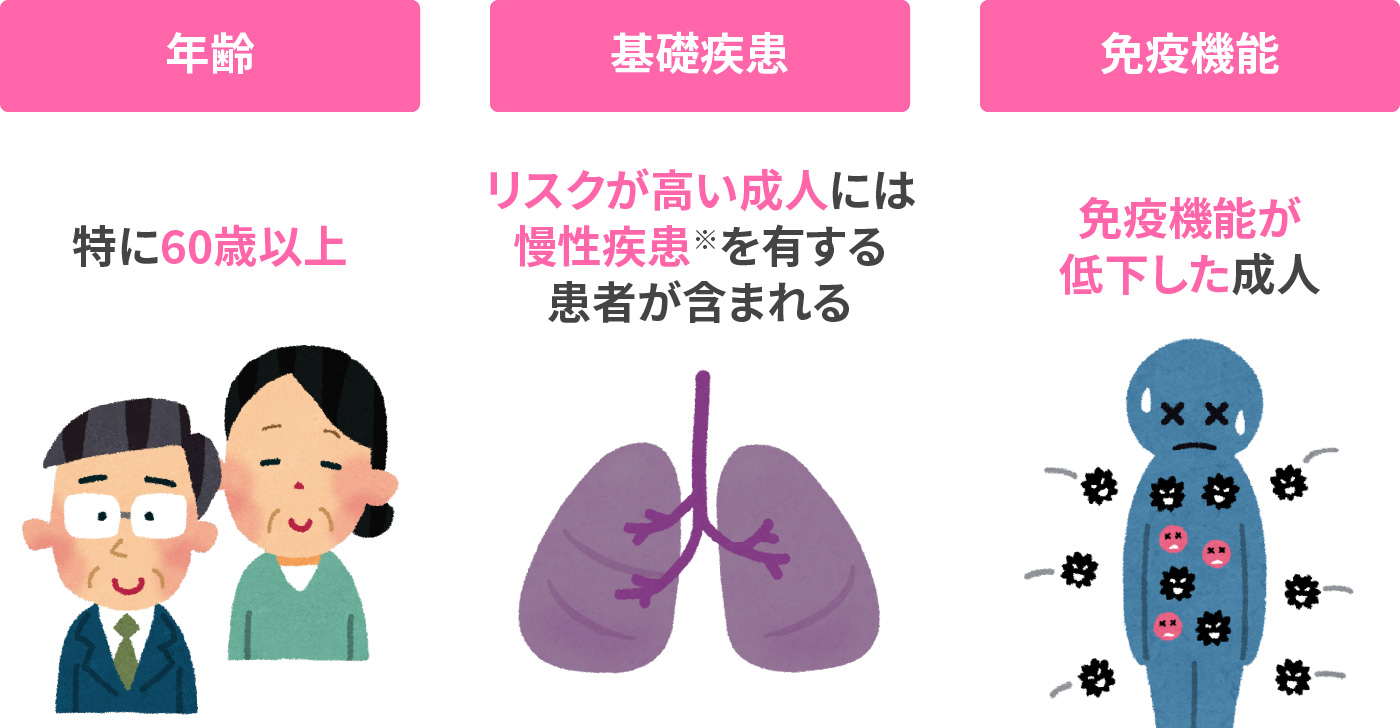
※喘息、COPD、うっ血性心不全、冠動脈疾患、糖尿病、CKDなど - 60歳以上
-
基礎疾患
肺疾患(喘息・慢性閉塞性肺疾患)
心臓疾患(うっ血性心不全・冠動脈疾患)
糖尿病
慢性腎臓病 -
免疫機能が低下している
がんや血液疾患に罹患
抗がん剤やステロイド投与中
- 間質性肺炎
-
病態
間質性肺炎 とは、病変の主座が“肺胞領域”、“細気管支領域”の間質に見られる疾患群で、炎症・線維化病変を主体とする疾患です。冬季、高齢者に多発する一般の肺炎とは病態や病変の主座が異なります。
原因
間質性肺炎 で最も多いタイプは、“ 特発性肺線維症 ”であり、喫煙と強力に関連しています。その他、関節リウマチなどの膠原病、職業上に接触する粉塵、カビやペットの毛の吸入が原因となることもあります。
診断
その診断は、既往歴・職業歴・家族歴・喫煙歴などを含む詳細な問診、肺機能検査、血液検査からなる臨床情報、CT やいままでの検診時の胸部X線画像の変化からなる画像情報、そして外科的な肺生検から得られる病理組織情報から総合的に行います。
間質性肺炎を常に意識して~!
胸部画像所見では、間質性肺疾患の早期病変を見つけよう
Interstitial Lung AbnormalityInterstitial lung abnormalities detected incidentally on CT:a Position Paper from the Flishner Society
Hatabu H, et.al. Lancet Respir Med. 2020偶発所見としての軽微な画像上の間質性肺所見を見つけたら、病勢が増悪して、典型的な間質性肺炎の経過となることがありえます。症状がなくとも患者さんへの今後の呼吸器症状出現に対する注意喚起と継続的な画像フォローアップが必要となります。
- 2年間で約20%
- 4年間で40%以上が増悪する
→ 3-12ヶ月後のCTフォロー推奨
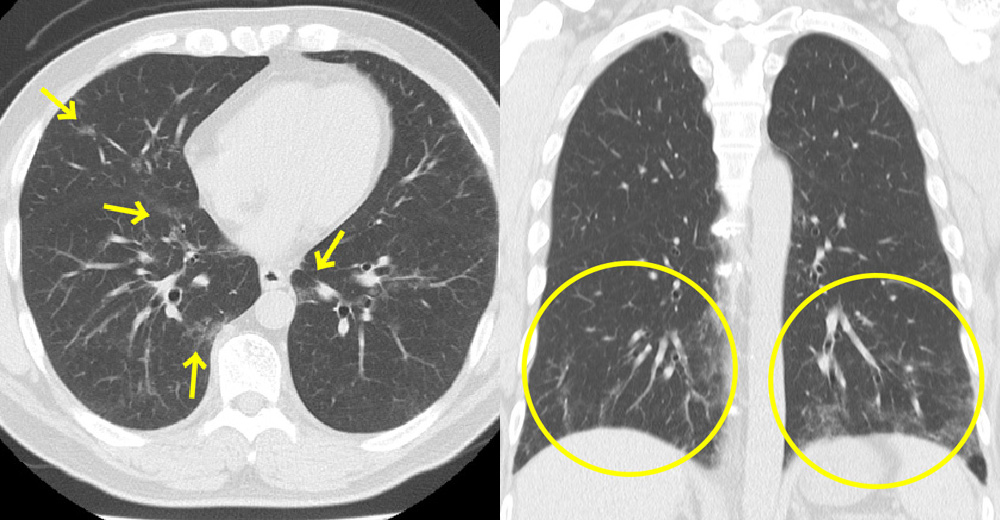
Interstitial Lung Abnormalityを伴う症例 
間質性肺炎診断後の注意 ~その1
- 急性増悪
- 肺がんの合併
- 線維化の進行
- 肺高血圧症

間質性肺炎フォロー中に出現した左下葉肺癌 間質性肺炎診断後の注意 ~その2
抗線維薬の適応があるか?
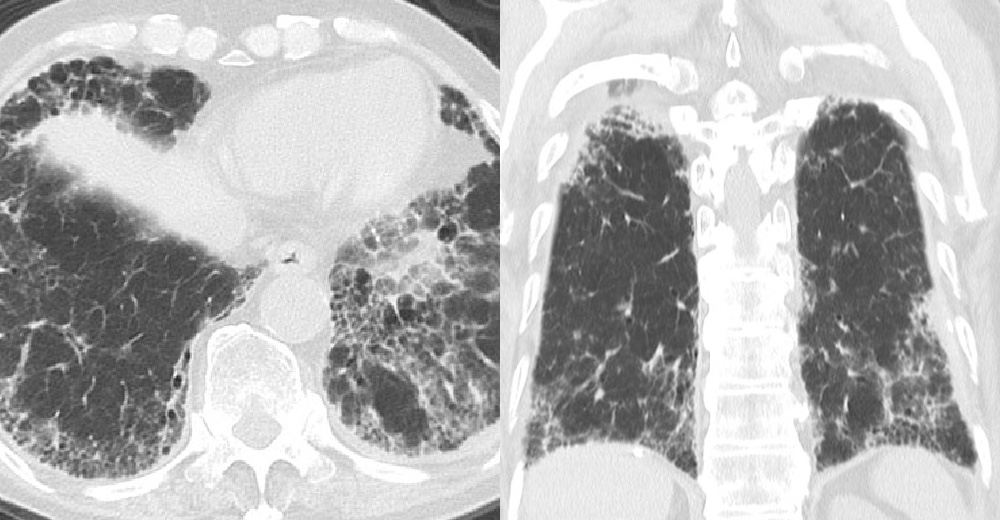
既に進行して、“蜂巣肺”を形成している。 - 肺気腫
-
喫煙者に効率に発症する「肺気腫」。喫煙を継続すれば、将来は息切れや咳症状が続き、在宅酸素にいたることもしばしばです。禁煙が何をおいても重要です。
下の症例は喫煙歴が長いかたに生じた肺気腫のCT画像です。黒くふくろ状に見えるところは、喫煙のせいで肺組織が壊れている場所です。今後の肺がん発症にも注意が必要です。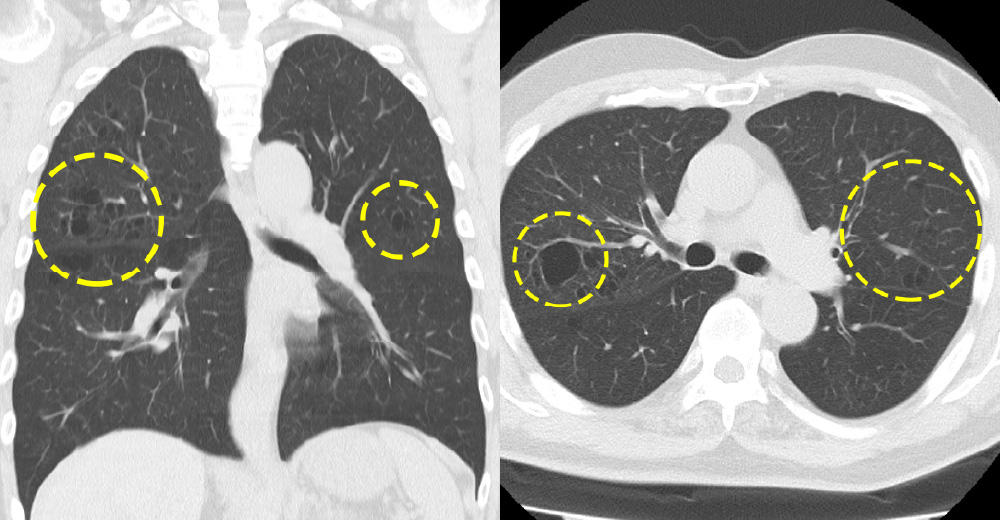
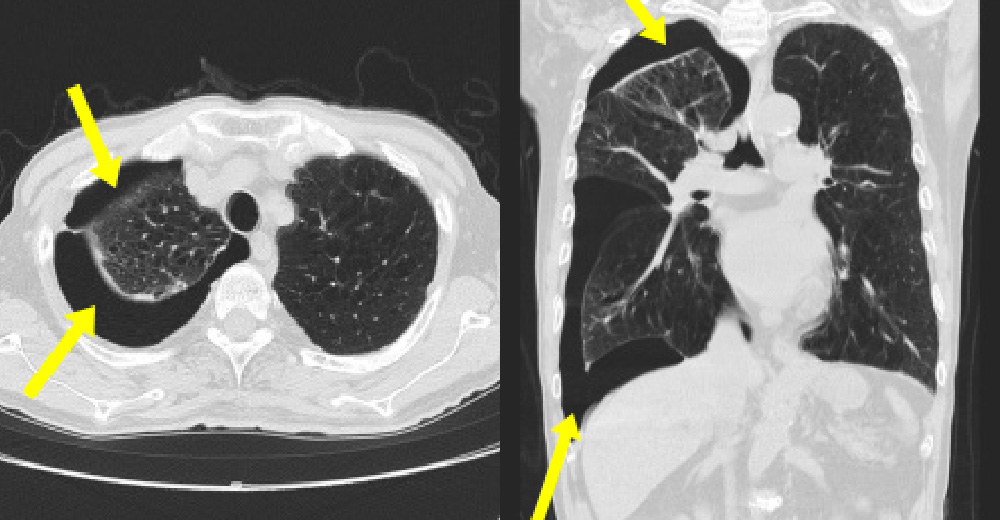
- 気胸
-
肺が破れて、気胸という緊急事態に至ることがあります。